Ожире́ние (лат. adipositas — «ожирение» и obesitas — «полнота, тучность, откормленность») — результат формирования чрезмерных жировых отложений , которые могут наносить вред здоровью. У взрослых людей ожирению соответствует индекс массы тела (ИМТ), больший или равный 30[ 2]
Помимо ожирения, специалисты отдельно выделяют избыточный вес как результат формирования аномальных жировых отложений с ИМТ≥25 (у взрослых)[ 2] [ 2] [ 3]
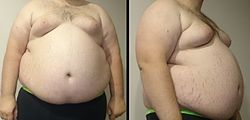
–°–∏–ª—å–Ω–æ–µ –æ–∂–∏—Ä–µ–Ω–∏–µ —É –º—É–∂—á–∏–Ω—ã –≤–µ—Å–æ–º 182 –∫–≥ –∏ —Ä–æ—Å—Ç–æ–º 185 —Å–º, –ò–ú–¢ –∫–æ—Ç–æ—Ä–æ–≥–æ —Å–æ—Å—Ç–∞–≤–ª—è–µ—Ç 53,2. –ü—Ä–∏ —Ç–∞–∫–æ–º –≤–µ—Å–µ –≤–∏–¥–Ω—ã —Ä–∞—Å—Ç—è–∂–∫–∏ –∏ —É–≤–µ–ª–∏—á–µ–Ω–∏–µ –≥—Ä—É–¥–∏ –í –Ω–∞—Å—Ç–æ—è—â–µ–µ –≤—Ä–µ–º—è –æ–∂–∏—Ä–µ–Ω–∏–µ —Ä–∞—Å—Å–º–∞—Ç—Ä–∏–≤–∞–µ—Ç—Å—è –∫–∞–∫ —Ö—Ä–æ–Ω–∏—á–µ—Å–∫–æ–µ –∑–∞–±–æ–ª–µ–≤–∞–Ω–∏–µ –æ–±–º–µ–Ω–∞ –≤–µ—â–µ—Å—Ç–≤, –≤–æ–∑–Ω–∏–∫–∞—é—â–µ–µ –≤ –ª—é–±–æ–º –≤–æ–∑—Ä–∞—Å—Ç–µ. –û–Ω–æ –ø—Ä–æ—è–≤–ª—è–µ—Ç—Å—è –≤ –∏–∑–±—ã—Ç–æ—á–Ω–æ–º —É–≤–µ–ª–∏—á–µ–Ω–∏–∏ –º–∞—Å—Å—ã —Ç–µ–ª–∞ –ø—Ä–µ–∏–º—É—â–µ—Å—Ç–≤–µ–Ω–Ω–æ –∑–∞ —Å—á—ë—Ç —á—Ä–µ–∑–º–µ—Ä–Ω–æ–≥–æ –Ω–∞–∫–æ–ø–ª–µ–Ω–∏—è –∂–∏—Ä–æ–≤–æ–π —Ç–∫–∞–Ω–∏ , —Å–æ–ø—Ä–æ–≤–æ–∂–¥–∞—é—â–µ–µ—Å—è —É–≤–µ–ª–∏—á–µ–Ω–∏–µ–º —Å–ª—É—á–∞–µ–≤ –æ–±—â–µ–π –∑–∞–±–æ–ª–µ–≤–∞–µ–º–æ—Å—Ç–∏ –∏ —Å–º–µ—Ä—Ç–Ω–æ—Å—Ç–∏ –Ω–∞—Å–µ–ª–µ–Ω–∏—è . –ó–∞–±–æ–ª–µ–≤–∞–µ–º–æ—Å—Ç—å –æ–∂–∏—Ä–µ–Ω–∏–µ–º –≤ —Ü–∏–≤–∏–ª–∏–∑–æ–≤–∞–Ω–Ω–æ–º –æ–±—â–µ—Å—Ç–≤–µ —Ä–∞—Å—Ç—ë—Ç –Ω–µ–∑–∞–≤–∏—Å–∏–º–æ –æ—Ç –Ω–∞—Å–ª–µ–¥—Å—Ç–≤–µ–Ω–Ω—ã—Ö —Ñ–∞–∫—Ç–æ—Ä–æ–≤ (–∏–∑–º–µ–Ω–µ–Ω–∏—è –≤ –≥–µ–Ω–µ—Ç–∏—á–µ—Å–∫–æ–º –ø—É–ª–µ –æ—Ç—Å—É—Ç—Å—Ç–≤—É—é—Ç)[ 4]
–í —Ä–∞–∑–Ω—ã—Ö —Å—Ç—Ä–∞–Ω–∞—Ö –æ–∂–∏—Ä–µ–Ω–∏–µ –ø—Ä–∏–≤–æ–¥–∏—Ç –∫ –¥–æ–ø–æ–ª–Ω–∏—Ç–µ–ª—å–Ω—ã–º —Ä–∞—Å—Ö–æ–¥–∞–º –∫–∞–∫ –≥–æ—Å—É–¥–∞—Ä—Å—Ç–≤–µ–Ω–Ω—ã—Ö –±—é–¥–∂–µ—Ç–æ–≤, —Ç–∞–∫ –∏ –≥—Ä–∞–∂–¥–∞–Ω. –ù–∞ 2019 –≥–æ–¥ –ø–æ—Ç–µ—Ä–∏ —Å—Ç—Ä–∞–Ω G20 –∏–∑-–∑–∞ –ø—Ä–æ–±–ª–µ–º —Å –ª–∏—à–Ω–∏–º –≤–µ—Å–æ–º –∏—Ö –≥—Ä–∞–∂–¥–∞–Ω —Å–æ—Å—Ç–∞–≤–ª—è—é—Ç 3,5 % –í–í–ü. –ù–∞ –±–ª–∏–∂–∞–π—à–∏–µ 30 –ª–µ—Ç –ø—Ä–æ–≥–Ω–æ–∑ –ø–æ—Ç–µ—Ä—å –¥–ª—è —Å—Ç—Ä–∞–Ω –û–≠–°–Ý –∏ G20 ‚Äî 5,3 —Ç—Ä–ª–Ω –¥–æ–ª–ª–∞—Ä–æ–≤, —á—Ç–æ —Å—Ä–∞–≤–Ω–∏–º–æ —Å —Ç—Ä–∏–¥—Ü–∞—Ç–∏–ª–µ—Ç–Ω–∏–º –∂–µ –±—é–¥–∂–µ—Ç–æ–º –ì–µ—Ä–º–∞–Ω–∏–∏ –∏–ª–∏ –Ø–ø–æ–Ω–∏–∏. –ü–æ –ø—Ä–æ–≥–Ω–æ–∑—É, —Ä–æ—Å—Ç –æ–∂–∏—Ä–µ–Ω–∏—è –ø—Ä–∏–≤–µ–¥—ë—Ç –∫ —Ä–æ—Å—Ç—É –Ω–∞–ª–æ–≥–æ–≤ –≤ –ï–≤—Ä–æ—Å–æ—é–∑–µ –Ω–∞ 300 –µ–≤—Ä–æ, –∞ –≤ –°–®–ê ‚Äî –Ω–∞ 1350 $[ 3]
–° 1975 –ø–æ 2016 –≥–æ–¥ —á–∏—Å–ª–æ –ª—é–¥–µ–π, —Å—Ç—Ä–∞–¥–∞—é—â–∏—Ö –æ–∂–∏—Ä–µ–Ω–∏–µ–º, –≤–æ –≤—Å–µ–º –º–∏—Ä–µ –≤—ã—Ä–æ—Å–ª–æ –±–æ–ª–µ–µ —á–µ–º –≤—Ç—Ä–æ–µ[ 2] [ 3]
–í –Ý–æ—Å—Å–∏–∏ –∏ –±–æ–ª—å—à–∏–Ω—Å—Ç–≤–µ –µ–≤—Ä–æ–ø–µ–π—Å–∫–∏—Ö —Å—Ç—Ä–∞–Ω –æ–∂–∏—Ä–µ–Ω–∏–µ–º —Å—Ç—Ä–∞–¥–∞—é—Ç –æ–∫–æ–ª–æ 20 % –Ω–∞—Å–µ–ª–µ–Ω–∏—è, –≤ –°–®–ê ‚Äî 36,2 %. –ò–∑–±—ã—Ç–æ—á–Ω—ã–π –≤–µ—Å –≤ –Ý–æ—Å—Å–∏–∏ –∏–º–µ—é—Ç –æ–∫–æ–ª–æ 60 % –Ω–∞—Å–µ–ª–µ–Ω–∏—è, –≤ –°–®–ê ‚Äî 70 % (–≤ —Å—Ç—Ä–∞–Ω–∞—Ö –ï–≤—Ä–æ–ø—ã ‚Äî –º–µ–Ω—å—à–µ). –ú–∏–Ω–∏–º–∞–ª—å–Ω–∞—è –¥–æ–ª—è –Ω–∞—Å–µ–ª–µ–Ω–∏—è —Å –æ–∂–∏—Ä–µ–Ω–∏–µ–º ‚Äî –≤ –ò–Ω–¥–∏–∏ (3,9 %) –∏ –Ø–ø–æ–Ω–∏–∏ (4,3 %)[ 3]
По оценкам ВОЗ, в 2016 году около 41 млн детей возрастом 0—5 лет имели избыточный вес или ожирение. Детей в диапазоне возрастов 5—19 лет — 340 млн (18 % девочек и 19 % мальчиков), рост с 4 % в 1975 году до более чем 18 %, из них ожирением страдали 124 млн (6 % девочек и 8 % мальчиков), тогда как в 1975 году страдавших ожирением детей 5—19 лет было менее 1 %[ 2]
–° —Ä–æ—Å—Ç–æ–º –∏–Ω–¥–µ–∫—Å–∞ –º–∞—Å—Å—ã —Ç–µ–ª–∞ –≤–æ–∑—Ä–∞—Å—Ç–∞–µ—Ç —Ä–∏—Å–∫ –Ω–µ–∏–Ω—Ñ–µ–∫—Ü–∏–æ–Ω–Ω—ã—Ö –∑–∞–±–æ–ª–µ–≤–∞–Ω–∏–π: —Å–µ—Ä–¥–µ—á–Ω–æ-—Å–æ—Å—É–¥–∏—Å—Ç—ã—Ö (–≥–ª–∞–≤–Ω—ã–º –æ–±—Ä–∞–∑–æ–º –±–æ–ª–µ–∑–Ω–∏ —Å–µ—Ä–¥—Ü–∞ –∏ –∏–Ω—Å—É–ª—å—Ç), –∫–æ—Ç–æ—Ä—ã–µ –≤ 2012 –≥–æ–¥—É –±—ã–ª–∏ –≥–ª–∞–≤–Ω–æ–π –ø—Ä–∏—á–∏–Ω–æ–π —Å–º–µ—Ä—Ç–∏, –¥–∏–∞–±–µ—Ç–∞, –Ω–∞—Ä—É—à–µ–Ω–∏–π –æ–ø–æ—Ä–Ω–æ-–¥–≤–∏–≥–∞—Ç–µ–ª—å–Ω–æ–π —Å–∏—Å—Ç–µ–º—ã (–≤ –æ—Å–æ–±–µ–Ω–Ω–æ—Å—Ç–∏ –æ—Å—Ç–µ–æ–∞—Ä—Ç—Ä–∏—Ç ), –Ω–µ–∫–æ—Ç–æ—Ä—ã—Ö –æ–Ω–∫–æ–ª–æ–≥–∏—á–µ—Å–∫–∏—Ö –∑–∞–±–æ–ª–µ–≤–∞–Ω–∏–π, –≤ —Ç–æ–º —á–∏—Å–ª–µ —Ä–∞–∫–æ–≤—ã—Ö –∑–∞–±–æ–ª–µ–≤–∞–Ω–∏–π —ç–Ω–¥–æ–º–µ—Ç—Ä–∏—è, –º–æ–ª–æ—á–Ω–æ–π –∂–µ–ª–µ–∑—ã, —è–∏—á–Ω–∏–∫–∞, –ø—Ä–µ–¥—Å—Ç–∞—Ç–µ–ª—å–Ω–æ–π –∂–µ–ª–µ–∑—ã, –ø–µ—á–µ–Ω–∏, –∂–µ–ª—á–Ω–æ–≥–æ –ø—É–∑—ã—Ä—è, –ø–æ—á–∫–∏ –∏ —Ç–æ–ª—Å—Ç–æ–π –∫–∏—à–∫–∏. –î–µ—Ç—Å–∫–æ–µ –æ–∂–∏—Ä–µ–Ω–∏–µ –ø–æ–≤—ã—à–∞–µ—Ç –≤–µ—Ä–æ—è—Ç–Ω–æ—Å—Ç—å –æ–∂–∏—Ä–µ–Ω–∏—è, –ø—Ä–µ–∂–¥–µ–≤—Ä–µ–º–µ–Ω–Ω–æ–π —Å–º–µ—Ä—Ç–∏ –∏ –∏–Ω–≤–∞–ª–∏–¥–Ω–æ—Å—Ç–∏ –≤–æ –≤–∑—Ä–æ—Å–ª–æ–º –≤–æ–∑—Ä–∞—Å—Ç–µ, —Å—Ç—Ä–∞–¥–∞—é—â–∏–µ –æ–∂–∏—Ä–µ–Ω–∏–µ–º –¥–µ—Ç–∏ —Ç–∞–∫–∂–µ –∏—Å–ø—ã—Ç—ã–≤–∞—é—Ç –æ–¥—ã—à–∫—É, —É –Ω–∏—Ö –ø–æ–≤—ã—à–µ–Ω—ã —Ä–∏—Å–∫–∏ –ø–µ—Ä–µ–ª–æ–º–æ–≤, –≥–∏–ø–µ—Ä—Ç–æ–Ω–∏–∏, —Å–µ—Ä–¥–µ—á–Ω–æ-—Å–æ—Å—É–¥–∏—Å—Ç—ã—Ö –∑–∞–±–æ–ª–µ–≤–∞–Ω–∏–π, –∏–Ω—Å—É–ª–∏–Ω–æ—Ä–µ–∑–∏—Å—Ç–µ–Ω—Ç–Ω–æ—Å—Ç–∏, –æ–Ω–∏ –º–æ–≥—É—Ç –∏—Å–ø—ã—Ç—ã–≤–∞—Ç—å –ø—Å–∏—Ö–æ–ª–æ–≥–∏—á–µ—Å–∫–∏–µ –ø—Ä–æ–±–ª–µ–º—ã[ 2]
–ù–µ—Ä–µ–¥–∫–æ –Ω–µ–ø–æ–ª–Ω–æ—Ü–µ–Ω–Ω–æ–µ –ø–∏—Ç–∞–Ω–∏–µ –∏ –æ–∂–∏—Ä–µ–Ω–∏–µ —Å–æ—Å–µ–¥—Å—Ç–≤—É—é—Ç, —ç—Ç–æ –Ω–∞–±–ª—é–¥–∞–µ—Ç—Å—è –∫–∞–∫ –Ω–∞ —É—Ä–æ–≤–Ω–µ —Å—Ç—Ä–∞–Ω—ã, —Ç–∞–∫ –∏ –≤ –æ—Ç–¥–µ–ª—å–Ω—ã—Ö —Å–µ–º—å—è—Ö, –∏ –Ω–µ—Ä–µ–¥–∫–æ —Å–≤—è–∑–∞–Ω–æ —Å –Ω–∏–∑–∫–∏–º —É—Ä–æ–≤–Ω–µ–º –¥–æ—Ö–æ–¥–æ–≤[ 2]
Ожирение вызывает снижение когнитивных функций . В экспериментах на мышах учёные выяснили механизм этого, исследуя способности к обучению у тучных и стройных мышей. При ожирении клетки микроглии «поедают» дендритные шипики (выступы на мембране нейрона ), из которых вырастают новые синапсы , и новые нейронные связи не могут образоваться в нужном количестве. Если «запретить» клеткам микроглии трогать дендритные шипики, когнитивные функции тучных животных становятся идентичны таковым у стройных[ 5]
–õ—é–¥–∏, —Å—Ç—Ä–∞–¥–∞—é—â–∏–µ –∏–∑–±—ã—Ç–æ—á–Ω–æ–π –º–∞—Å—Å–æ–π —Ç–µ–ª–∞, —Å–∫–ª–æ–Ω–Ω—ã –ø—Ä–µ—É–≤–µ–ª–∏—á–∏–≤–∞—Ç—å —à–∏—Ä–∏–Ω—É —Å–æ–±—Å—Ç–≤–µ–Ω–Ω–æ–π —Ñ–∏–≥—É—Ä—ã, —á—Ç–æ –ø—Ä–∏–≤–æ–¥–∏—Ç –∫ –±–æ–ª—å—à–µ–π —Å—É–±—ä–µ–∫—Ç–∏–≤–Ω–æ–π –Ω–µ—É–¥–æ–≤–ª–µ—Ç–≤–æ—Ä—ë–Ω–Ω–æ—Å—Ç–∏ –æ–±—Ä–∞–∑–æ–º —Ç–µ–ª–∞[ 6]
–ö–∞—Ä—Ç–∞ —Å—Ä–µ–¥–Ω–µ–π –∫–∞–ª–æ—Ä–∏–π–Ω–æ—Å—Ç–∏ –ø–∏—â–∏ –≤ –∫–∫–∞–ª –Ω–∞ —á–µ–ª–æ–≤–µ–∫–∞ –≤ –¥–µ–Ω—å –≤ 1961 –≥–æ–¥—É[ 7]
Карта средней калорийности пищи в ккал на человека в день в 2001—2003 годах[ 8]
–ù–µ–ø–æ—Å—Ä–µ–¥—Å—Ç–≤–µ–Ω–Ω–æ–π –ø—Ä–∏—á–∏–Ω–æ–π –æ–∂–∏—Ä–µ–Ω–∏—è –∏ –∏–∑–±—ã—Ç–æ—á–Ω–æ–≥–æ –≤–µ—Å–∞ —è–≤–ª—è–µ—Ç—Å—è —ç–Ω–µ—Ä–≥–µ—Ç–∏—á–µ—Å–∫–∏–π –¥–∏—Å–±–∞–ª–∞–Ω—Å, –ø—Ä–∏ –∫–æ—Ç–æ—Ä–æ–º –ø–æ—Å—Ç—É–ø–ª–µ–Ω–∏–µ —ç–Ω–µ—Ä–≥–∏–∏ –∏–∑ –ø–∏—â–∏ –ø—Ä–µ–≤—ã—à–∞–µ—Ç —ç–Ω–µ—Ä–≥–µ—Ç–∏—á–µ—Å–∫–∏–µ –ø–æ—Ç—Ä–µ–±–Ω–æ—Å—Ç–∏ –æ—Ä–≥–∞–Ω–∏–∑–º–∞[ 2]
–ú–µ–∂–¥—É –ø–æ–≤—Å–µ–¥–Ω–µ–≤–Ω—ã–º —É—Ä–æ–≤–Ω–µ–º —Ñ–∏–∑–∏—á–µ—Å–∫–æ–π –∞–∫—Ç–∏–≤–Ω–æ—Å—Ç–∏ –∏ –∫–æ–Ω—Ç—Ä–æ–ª–µ–º —Ä–∞—Ü–∏–æ–Ω–∞ (–∞–ø–ø–µ—Ç–∏—Ç–æ–º ) –Ω–∞–±–ª—é–¥–∞–µ—Ç—Å—è –Ω–µ–ª–∏–Ω–µ–π–Ω–∞—è —Å–≤—è–∑—å. –õ—é–¥–∏, –≤–µ–¥—É—â–∏–µ –º–∞–ª–æ–∞–∫—Ç–∏–≤–Ω—ã–π –æ–±—Ä–∞–∑ –∂–∏–∑–Ω–∏ (—Ä–∞—Å—Ö–æ–¥—É—é—â–∏–µ –º–∞–ª–æ —ç–Ω–µ—Ä–≥–∏–∏), –∫–∞–∫ –ø—Ä–∞–≤–∏–ª–æ, –ø–ª–æ—Ö–æ –∫–æ–Ω—Ç—Ä–æ–ª–∏—Ä—É—é—Ç –∫–∞–ª–æ—Ä–∏–π–Ω–æ—Å—Ç—å —Å–≤–æ–µ–≥–æ —Ä–∞—Ü–∏–æ–Ω–∞ –∏ –ø–∏—Ç–∞—é—Ç—Å—è —Ç–∞–∫ –∂–µ, –∫–∞–∫ –∏ –ª—é–¥–∏ —Å–æ —Å—Ä–µ–¥–Ω–µ–π (—É–º–µ—Ä–µ–Ω–Ω–æ–π) —Ñ–∏–∑–∏—á–µ—Å–∫–æ–π –∞–∫—Ç–∏–≤–Ω–æ—Å—Ç—å—é. –õ—é–¥–∏, –≤–µ–¥—É—â–∏–µ —É–º–µ—Ä–µ–Ω–Ω–æ-–∞–∫—Ç–∏–≤–Ω—ã–π –æ–±—Ä–∞–∑ –∂–∏–∑–Ω–∏ –∏ –æ–±—Ä–∞–∑ –∂–∏–∑–Ω–∏ —Å —Ñ–∏–∑–∏—á–µ—Å–∫–æ–π –∞–∫—Ç–∏–≤–Ω–æ—Å—Ç—å—é –≤—ã—à–µ —Å—Ä–µ–¥–Ω–µ–≥–æ, –æ–±—ã—á–Ω–æ —Å–æ–±–ª—é–¥–∞—é—Ç –±–∞–ª–∞–Ω—Å –º–µ–∂–¥—É –ø–æ—Å—Ç—É–ø–ª–µ–Ω–∏–µ–º –∏ —Ä–∞—Å—Ö–æ–¥–æ–º —ç–Ω–µ—Ä–≥–∏–∏. –ê —Ç–µ, –∫—Ç–æ –∑–∞–Ω–∏–º–∞–µ—Ç—Å—è —Ñ–∏–∑–∏—á–µ—Å–∫–æ–π –∞–∫—Ç–∏–≤–Ω–æ—Å—Ç—å—é –Ω–∞ –æ—á–µ–Ω—å –≤—ã—Å–æ–∫–æ–º —É—Ä–æ–≤–Ω–µ, —Ä–∞—Å—Ö–æ–¥—É—é—Ç –±–æ–ª—å—à–µ —ç–Ω–µ—Ä–≥–∏–∏, —á–µ–º –µ—ë –ø–æ—Ç—Ä–µ–±–ª—è—é—Ç[ 9]
–Ý–∞—Ü–∏–æ–Ω –∏ —Ñ–∏–∑–∏—á–µ—Å–∫–∞—è –∞–∫—Ç–∏–≤–Ω–æ—Å—Ç—å —á–∞—Å—Ç–æ –∏–∑–º–µ–Ω—è—é—Ç—Å—è –≤—Å–ª–µ–¥—Å—Ç–≤–∏–µ —ç–∫–æ–ª–æ–≥–∏—á–µ—Å–∫–∏—Ö –∏ —Å–æ—Ü–∏–∞–ª—å–Ω—ã—Ö —Ñ–∞–∫—Ç–æ—Ä–æ–≤[ 2]
–ü–æ –Ω–µ–∫–æ—Ç–æ—Ä—ã–º –¥–∞–Ω–Ω—ã–º, –æ—Å–Ω–æ–≤–Ω–æ–π –∏ –Ω–∞–∏–±–æ–ª–µ–µ —á–∞—Å—Ç–æ–π –ø—Ä–∏—á–∏–Ω–æ–π –æ–∂–∏—Ä–µ–Ω–∏—è —è–≤–ª—è—é—Ç—Å—è —Ñ–∞–∫—Ç–æ—Ä—ã –æ–∫—Ä—É–∂–∞—é—â–µ–π —Å—Ä–µ–¥—ã, –≤ —Ç–æ–º —á–∏—Å–ª–µ —Å–æ—Ü–∏–∞–ª—å–Ω—ã–µ (–æ–±—Ä–∞–∑ –∂–∏–∑–Ω–∏ —á–µ–ª–æ–≤–µ–∫–∞). –ò—Ö –≤–∫–ª–∞–¥ –≤ –æ–∂–∏—Ä–µ–Ω–∏–µ –±–æ–ª—å—à–µ, —á–µ–º –≥–µ–Ω–µ—Ç–∏—á–µ—Å–∫–∞—è –ø—Ä–µ–¥—Ä–∞—Å–ø–æ–ª–æ–∂–µ–Ω–Ω–æ—Å—Ç—å, –ø—Ä–∏–±–ª–∏–∑–∏—Ç–µ–ª—å–Ω–æ –≤ 6 —Ä–∞–∑[ 10] [ 11]
–°—É—â–µ—Å—Ç–≤—É—é—Ç —Ä–∞–∑–Ω—ã–µ –º–Ω–µ–Ω–∏—è –æ –º–µ—Ç–æ–¥–∞—Ö –±–æ—Ä—å–±—ã —Å –æ–∂–∏—Ä–µ–Ω–∏–µ–º. –°—Ä–µ–¥–∏ –≤—Ä–∞—á–µ–π –∏ –¥—Ä—É–≥–∏—Ö —Å–ø–µ—Ü–∏–∞–ª–∏—Å—Ç–æ–≤ —à–∏—Ä–æ–∫–æ —Ä–∞—Å–ø—Ä–æ—Å—Ç—Ä–∞–Ω–µ–Ω–æ –º–Ω–µ–Ω–∏–µ, —á—Ç–æ, –ø–æ—Å–∫–æ–ª—å–∫—É –ø—Ä–∏—á–∏–Ω–æ–π –æ–∂–∏—Ä–µ–Ω–∏—è —è–≤–ª—è–µ—Ç—Å—è –ø—Ä–µ–≤—ã—à–µ–Ω–∏–µ –ø—Ä–∏—Ç–æ–∫–∞ —ç–Ω–µ—Ä–≥–∏–∏ —Å –ø–∏—â–µ–π –Ω–∞–¥ —Ä–∞—Å—Ö–æ–¥–æ–º —ç–Ω–µ—Ä–≥–∏–∏ –æ—Ä–≥–∞–Ω–∏–∑–º–æ–º, –¥–ª—è –±–æ—Ä—å–±—ã —Å –æ–∂–∏—Ä–µ–Ω–∏–µ–º —Ç—Ä–µ–±—É–µ—Ç—Å—è –∑–∞–Ω–∏–º–∞—Ç—å—Å—è —Å–ø–æ—Ä—Ç–æ–º (—Ñ–∏–∑–∫—É–ª—å—Ç—É—Ä–æ–π), —á—Ç–æ–±—ã –ø–æ–≤—ã—Å–∏—Ç—å —Ä–∞—Å—Ö–æ–¥ —ç–Ω–µ—Ä–≥–∏–∏ –æ—Ä–≥–∞–Ω–∏–∑–º–æ–º. –ù–µ–∫–æ—Ç–æ—Ä—ã–µ –≤—Ä–∞—á–∏ —Å—á–∏—Ç–∞—é—Ç, —á—Ç–æ –æ–∂–∏—Ä–µ–Ω–∏–µ —á–∞—â–µ –≤—ã–∑—ã–≤–∞–µ—Ç—Å—è –≥–æ—Ä–º–æ–Ω–∞–ª—å–Ω—ã–º–∏ –ø—Ä–∏—á–∏–Ω–∞–º–∏ –∏ –¥–ª—è —Å–Ω–∏–∂–µ–Ω–∏—è –≤–µ—Å–∞ –Ω–µ–æ–±—Ö–æ–¥–∏–º—ã —Å–ø–µ—Ü–∏–∞–ª—å–Ω–∞—è –¥–∏–µ—Ç–∞ –∏ —Ç–µ—Ä–∞–ø–∏—è[ 12]
–Ý–µ–≥—É–ª—è—Ü–∏—è –º–∞—Å—Å—ã —Ç–µ–ª–∞ –≤ –æ—Ä–≥–∞–Ω–∏–∑–º–µ –æ—Å—É—â–µ—Å—Ç–≤–ª—è–µ—Ç—Å—è –ø—É—Ç—ë–º —Å–ª–æ–∂–Ω–æ–≥–æ –≤–∑–∞–∏–º–æ–¥–µ–π—Å—Ç–≤–∏—è –∫–æ–º–ø–ª–µ–∫—Å–∞ –≤–∑–∞–∏–º–æ—Å–≤—è–∑–∞–Ω–Ω—ã—Ö —Å–∏—Å—Ç–µ–º, –æ—Å—É—â–µ—Å—Ç–≤–ª—è—é—â–∏—Ö –∫–æ–Ω—Ç—Ä–æ–ª—å –∑–∞ —ç–Ω–µ—Ä–≥–µ—Ç–∏—á–µ—Å–∫–æ–π —Å–∏—Å—Ç–µ–º–æ–π –æ—Ä–≥–∞–Ω–∏–∑–º–∞. –Ý–∞–∑–≤–∏—Ç–∏—é –æ–∂–∏—Ä–µ–Ω–∏—è —Å–ø–æ—Å–æ–±—Å—Ç–≤—É–µ—Ç –ø–æ–ª–æ–∂–∏—Ç–µ–ª—å–Ω—ã–π —ç–Ω–µ—Ä–≥–µ—Ç–∏—á–µ—Å–∫–∏–π –±–∞–ª–∞–Ω—Å (–≥–∏–ø–æ–¥–∏–Ω–∞–º–∏—è ) –∏ –∏—Å—Ç–æ—á–Ω–∏–∫ –ª–µ–≥–∫–æ–¥–æ—Å—Ç—É–ø–Ω—ã—Ö –∫–∞–ª–æ—Ä–∏–π, –∏–∑–±—ã—Ç–æ–∫ –∫–æ—Ç–æ—Ä—ã—Ö –∞–∫–∫—É–º—É–ª–∏—Ä—É–µ—Ç—Å—è (–∑–∞–ø–∞—Å–∞–µ—Ç—Å—è) –≤ –æ—Ä–≥–∞–Ω–∏–∑–º–µ –≤ –≤–∏–¥–µ —Ç—Ä–∏–≥–ª–∏—Ü–µ—Ä–∏–¥–æ–≤ –≤ –∂–∏—Ä–æ–≤–æ–π —Ç–∫–∞–Ω–∏ . –û–±—â–µ–ø—Ä–∏–Ω—è—Ç–∞—è –≥–∏–ø–æ—Ç–µ–∑–∞ ¬´—É—Å–≤–æ–µ–Ω–Ω—ã–µ –∫–∞–ª–æ—Ä–∏–∏ = –∏—Å—Ç—Ä–∞—á–µ–Ω–Ω—ã–µ –∫–∞–ª–æ—Ä–∏–∏¬ª –Ω–µ —É—á–∏—Ç—ã–≤–∞–µ—Ç —É—á–∞—Å—Ç–∏—è –≥–æ—Ä–º–æ–Ω–æ–≤ –≤ –ø—Ä–æ—Ü–µ—Å—Å–µ –æ—Ç–ª–æ–∂–µ–Ω–∏—è –∂–∏—Ä–∞, —Ç–æ–≥–¥–∞ –∫–∞–∫ –¥–ª—è —ç—Ç–æ–≥–æ –µ—Å—Ç—å —Å–µ—Ä—å—ë–∑–Ω—ã–µ –Ω–∞—É—á–Ω—ã–µ –æ—Å–Ω–æ–≤–∞–Ω–∏—è. –ù–∞–∫–æ–ø–ª–µ–Ω–∏—é –∂–∏—Ä–∞ —Å–ø–æ—Å–æ–±—Å—Ç–≤—É—é—Ç –ø—Ä–æ–±–ª–µ–º—ã —Å –≥–æ—Ä–º–æ–Ω–∞–º–∏ ‚Äî –∫–æ—Ä—Ç–∏–∑–æ–ª–æ–º, –ª–µ–ø—Ç–∏–Ω–æ–º –∏ –∏–Ω—Å—É–ª–∏–Ω–æ–º[ 12] —Å–∏–Ω–¥—Ä–æ–º–æ–º –ö—É—à–∏–Ω–≥–∞ ) –Ω–∞–±–ª—é–¥–∞–µ—Ç—Å—è –ø–æ–≤—ã—à–µ–Ω–Ω—ã–π –ò–ú–¢[ 13]
–î–ª—è –ø–æ–¥–¥–µ—Ä–∂–∞–Ω–∏—è —ç–Ω–µ—Ä–≥–µ—Ç–∏—á–µ—Å–∫–æ–≥–æ —Ä–∞–≤–Ω–æ–≤–µ—Å–∏—è –æ—Ä–≥–∞–Ω–∏–∑–º –¥–æ–ª–∂–µ–Ω –æ—Ç—Ä–µ–≥—É–ª–∏—Ä–æ–≤–∞—Ç—å —É—Ä–æ–≤–µ–Ω—å –≥–æ—Ä–º–æ–Ω–æ–≤ , —É–º–µ–Ω—å—à–∏—Ç—å –∑–∞—Ç—Ä–∞—Ç—ã —ç–Ω–µ—Ä–≥–∏–∏, –ø–æ–≤—ã—Å–∏—Ç—å —ç—Ñ—Ñ–µ–∫—Ç–∏–≤–Ω–æ—Å—Ç—å —É—Å–≤–æ–µ–Ω–∏—è –ø–∏—Ç–∞—Ç–µ–ª—å–Ω—ã—Ö –≤–µ—â–µ—Å—Ç–≤, —Å–∫–æ—Ä—Ä–µ–∫—Ç–∏—Ä–æ–≤–∞—Ç—å –ø–∏—â–µ–≤–æ–µ –ø–æ–≤–µ–¥–µ–Ω–∏–µ (—Å–Ω–∏–∑–∏—Ç—å –∞–ø–ø–µ—Ç–∏—Ç ), –º–æ–±–∏–ª–∏–∑–æ–≤–∞—Ç—å –Ω–µ–¥–æ—Å—Ç–∞—é—â—É—é —ç–Ω–µ—Ä–≥–∏—é –∏–∑ –∂–∏—Ä–æ–≤—ã—Ö —ç–Ω–µ—Ä–≥–µ—Ç–∏—á–µ—Å–∫–∏—Ö –¥–µ–ø–æ. –ö–∞–∂–¥–æ–µ –∏–∑ –ø–µ—Ä–µ—á–∏—Å–ª–µ–Ω–Ω—ã—Ö –∑–≤–µ–Ω—å–µ–≤ —Ä–µ–≥—É–ª–∏—Ä—É–µ—Ç—Å—è –æ–ø—Ä–µ–¥–µ–ª—ë–Ω–Ω—ã–º–∏ –≥–µ–Ω–∞–º–∏ [ 4]
–ì–µ–Ω–µ—Ç–∏—á–µ—Å–∫–∞—è –ø—Ä–µ–¥—Ä–∞—Å–ø–æ–ª–æ–∂–µ–Ω–Ω–æ—Å—Ç—å –∫ –æ–∂–∏—Ä–µ–Ω–∏—é –æ—á–µ–≤–∏–¥–Ω–∞ –≤ —Å–µ–º—å—è—Ö –ª–∏—Ü, —Å—Ç—Ä–∞–¥–∞—é—â–∏—Ö –æ–∂–∏—Ä–µ–Ω–∏–µ–º. –ì–µ–Ω—ã , –æ—Ç–≤–µ—Ç—Å—Ç–≤–µ–Ω–Ω—ã–µ –∑–∞ —Ä–µ–≥—É–ª—è—Ü–∏—é –º–∞—Å—Å—ã —Ç–µ–ª–∞, —ç–≤–æ–ª—é—Ü–∏–æ–Ω–∏—Ä–æ–≤–∞–ª–∏ –Ω–∞ –ø—Ä–æ—Ç—è–∂–µ–Ω–∏–∏ –≤—Å–µ–π –∏—Å—Ç–æ—Ä–∏–∏ –ø—Ä–æ–∏—Å—Ö–æ–∂–¥–µ–Ω–∏—è –∏ —Ä–∞–∑–≤–∏—Ç–∏—è —á–µ–ª–æ–≤–µ—á–µ—Å–∫–æ–≥–æ –æ–±—â–µ—Å—Ç–≤–∞, –Ω–æ –∑–Ω–∞—á–∏—Ç–µ–ª—å–Ω–æ –±—ã—Å—Ç—Ä–µ–µ –∏–∑–º–µ–Ω–∏–ª–∏—Å—å —Ñ–∞–∫—Ç–æ—Ä—ã –≤–Ω–µ—à–Ω–µ–π —Å—Ä–µ–¥—ã, –æ–ø—Ä–µ–¥–µ–ª—è—é—â–∏–µ –ø–æ—Ç—Ä–µ–±–ª–µ–Ω–∏–µ –ø–∏—Ç–∞—Ç–µ–ª—å–Ω—ã—Ö –≤–µ—â–µ—Å—Ç–≤ –∏ —Å–Ω–∏–∑–∏–≤—à–∏–µ –ø—Ä–∏–≤—ã—á–Ω—É—é —Ñ–∏–∑–∏—á–µ—Å–∫—É—é –∞–∫—Ç–∏–≤–Ω–æ—Å—Ç—å[ 4]
–¢–∞–∫, —Å –∫–æ–Ω—Ü–∞ XIX –≤–µ–∫–∞ –ø–∏—â–µ–≤–∞—è –ø—Ä–æ–º—ã—à–ª–µ–Ω–Ω–æ—Å—Ç—å –Ω–∞—á–∞–ª–∞ –≤ –±–æ–ª—å—à–∏—Ö –æ–±—ä—ë–º–∞—Ö –ø—Ä–æ–∏–∑–≤–æ–¥–∏—Ç—å —Ä–∞—Å—Ç–∏—Ç–µ–ª—å–Ω—ã–µ –º–∞—Å–ª–∞, —Ç—Ä–∞–Ω—Å–∂–∏—Ä—ã –∏ –ø—Ä–æ–¥—É–∫—Ç—ã —Å –≤—ã—Å–æ–∫–∏–º —Å–æ–¥–µ—Ä–∂–∞–Ω–∏–µ–º –ª–µ–≥–∫–æ—É—Å–≤–∞–∏–≤–∞–µ–º—ã—Ö —É–≥–ª–µ–≤–æ–¥–æ–≤[–∏—Å—Ç–æ—á–Ω–∏–∫ –Ω–µ —É–∫–∞–∑–∞–Ω 2027 –¥–Ω–µ–π .
–û–∂–∏—Ä–µ–Ω–∏–µ –º–æ–∂–µ—Ç —Ä–∞–∑–≤–∏—Ç—å—Å—è –≤ —Ä–µ–∑—É–ª—å—Ç–∞—Ç–µ –Ω–∞—Ä—É—à–µ–Ω–∏—è —Ä–∞–≤–Ω–æ–≤–µ—Å–∏—è –º–µ–∂–¥—É –ø—Ä–∏–Ω—è—Ç–æ–π –ø–∏—â–µ–π –∏ –ø–æ—Ç—Ä–∞—á–µ–Ω–Ω–æ–π —ç–Ω–µ—Ä–≥–∏–µ–π , —Ç–æ –µ—Å—Ç—å –ø–æ–≤—ã—à–µ–Ω–Ω–æ–≥–æ –ø–æ—Å—Ç—É–ø–ª–µ–Ω–∏—è –ø–∏—â–∏ –∏ —Å–Ω–∏–∂–µ–Ω–Ω–æ–≥–æ —Ä–∞—Å—Ö–æ–¥–∞ —ç–Ω–µ—Ä–≥–∏–∏[ 2]
Одной из возможных причин развития ожирения может быть активность клеток микроглии, которые «заставляют» человека больше есть[ 5]
Один из важных факторов развития ожирения – избыточное потребление сахара [ 14] [ 15] [ 16]
Безопасная и низкокалорийная альтернатива сахару и синтетическим подсластителям – сладкие белки : группа природных растительных белков, обладающих сладким вкусом. Они выделяются преимущественно из семян и плодов тропических растений, произрастающих в Африке и Азии.
–ë–ª–∞–≥–æ–¥–∞—Ä—è –Ω–∏–∑–∫–æ–π –∫–∞–ª–æ—Ä–∏–π–Ω–æ—Å—Ç–∏ —Å–ª–∞–¥–∫–∏–µ –±–µ–ª–∫–∏ –Ω–µ —Å–ø–æ—Å–æ–±—Å—Ç–≤—É—é—Ç –æ–∂–∏—Ä–µ–Ω–∏—é –∏ –Ω–µ –≤–ª–∏—è—é—Ç –Ω–∞ –≤—ã—Ä–∞–±–æ—Ç–∫—É –∏–Ω—Å—É–ª–∏–Ω–∞[ 17] [ 18]
–ü–æ–¥—Å–ª–∞—Å—Ç–∏—Ç–µ–ª–∏ –Ω–∞ –±–µ–ª–∫–æ–≤–æ–π –æ—Å–Ω–æ–≤–µ –∏—Å–ø–æ–ª—å–∑—É—é—Ç—Å—è –¥–ª—è –∏–∑–≥–æ—Ç–æ–≤–ª–µ–Ω–∏—è –¥–∏–µ—Ç–∏—á–µ—Å–∫–∏—Ö –ø—Ä–æ–¥—É–∫—Ç–æ–≤, –ø–æ–∫–∞–∑–∞–Ω–Ω—ã—Ö –ø—Ä–∏ –¥–∏–∞–±–µ—Ç–µ –∏ –æ–∂–∏—Ä–µ–Ω–∏–∏[ 18]
–í –∫–∞—á–µ—Å—Ç–≤–µ –ø–æ–¥—Å–ª–∞—Å—Ç–∏—Ç–µ–ª–µ–π –∏ –∫–æ—Ä—Ä–µ–∫—Ç–æ—Ä–æ–≤ –≤–∫—É—Å–∞ —Å–ª–∞–¥–∫–∏–µ –±–µ–ª–∫–∏ –æ–¥–æ–±—Ä–µ–Ω—ã –∫ –ø—Ä–∏–º–µ–Ω–µ–Ω–∏—é –≤ –°–®–ê[ 19] [ 20] [ 21] [ 17]
–ò—Å–ø–æ–ª—å–∑–æ–≤–∞–Ω–∏–µ —Å–ª–∞–¥–∫–∏—Ö –±–µ–ª–∫–æ–≤ –≤ —Å–æ—á–µ—Ç–∞–Ω–∏–∏ —Å –∏—Å–∫—É—Å—Å—Ç–≤–µ–Ω–Ω—ã–º–∏ –ø–æ–¥—Å–ª–∞—Å—Ç–∏—Ç–µ–ª—è–º–∏ –ø–æ–∑–≤–æ–ª—è–µ—Ç —Ä–µ–ø–ª–∏—Ü–∏—Ä–æ–≤–∞—Ç—å –≤–∫—É—Å–æ–≤–æ–π –ø—Ä–æ—Ñ–∏–ª—å —Å–∞—Ö–∞—Ä–æ–∑—ã –∏ –∏–∑–±–∞–≤–∏—Ç—å—Å—è –æ—Ç –Ω–µ–µ—Å—Ç–µ—Å—Ç–≤–µ–Ω–Ω–æ–≥–æ –ø–æ—Å–ª–µ–≤–∫—É—Å–∏—è[ 18]
В процессе эволюции организм человека приспособился накапливать запас питательных веществ в условиях обилия пищи, чтобы расходовать этот запас в условиях вынужденного отсутствия или ограничения пищи — эволюционное преимущество, позволявшее выжить. В древние времена полнота считалась признаком благополучия, достатка, плодородия и здоровья. Примером служит скульптура «Венера Виллендорфская » (Venus of Willendorf), датированная 22-м тысячелетием до н. э. (возможно, самая ранняя известная иллюстрация ожирения). По данным ВОЗ, треть населения Земли сегодня страдает от лишнего веса, а 47 % приводящих к смерти болезней (таких, как атеросклероз, инсульт, инфаркт, диабет и рак) связаны именно с подобными нарушениями метаболизма.[источник не указан 1152 дня
–¶–µ–Ω—Ç—Ä–∞–ª—å–Ω—ã–º –æ–∂–∏—Ä–µ–Ω–∏–µ–º –Ω–∞–∑—ã–≤–∞–µ—Ç—Å—è –∏–∑–±—ã—Ç–æ–∫ –∂–∏—Ä–æ–≤—ã—Ö –æ—Ç–ª–æ–∂–µ–Ω–∏–π –≤ —Ä–∞–π–æ–Ω–µ –∂–∏–≤–æ—Ç–∞. –¶–µ–Ω—Ç—Ä–∞–ª—å–Ω–æ–µ –æ–∂–∏—Ä–µ–Ω–∏–µ —Å—á–∏—Ç–∞–µ—Ç—Å—è –Ω–∞–∏–±–æ–ª–µ–µ –æ–ø–∞—Å–Ω—ã–º –≤–∏–¥–æ–º –æ–∂–∏—Ä–µ–Ω–∏—è –∏, –ø–æ —Å—Ç–∞—Ç–∏—Å—Ç–∏–∫–µ, —Å–≤—è–∑–∞–Ω–æ —Å –ø–æ–≤—ã—à–µ–Ω–Ω—ã–º —Ä–∏—Å–∫–æ–º —Å–µ—Ä–¥–µ—á–Ω—ã—Ö –∑–∞–±–æ–ª–µ–≤–∞–Ω–∏–π, –ø–æ–≤—ã—à–µ–Ω–Ω–æ–≥–æ –¥–∞–≤–ª–µ–Ω–∏—è –∏ —Å–∞—Ö–∞—Ä–Ω–æ–≥–æ –¥–∏–∞–±–µ—Ç–∞ . –Ý–∞—Å–ø—Ä–æ—Å—Ç—Ä–∞–Ω—ë–Ω–Ω–æ–µ –º–Ω–µ–Ω–∏–µ, —á—Ç–æ —Ü–µ–Ω—Ç—Ä–∞–ª—å–Ω–æ–µ –æ–∂–∏—Ä–µ–Ω–∏–µ (¬´–ø–∏–≤–Ω–æ–π –∂–∏–≤–æ—Ǭª) –º–æ–∂–µ—Ç –±—ã—Ç—å —Å–≤—è–∑–∞–Ω–æ —Å —É–ø–æ—Ç—Ä–µ–±–ª–µ–Ω–∏–µ–º –ø–∏–≤–∞ , –ø–æ–¥—Ç–≤–µ—Ä–∂–¥–µ–Ω–∏—è –Ω–µ –Ω–∞—Ö–æ–¥–∏—Ç: –Ω–∏ –∏–Ω–¥–µ–∫—Å –º–∞—Å—Å—ã —Ç–µ–ª–∞, –Ω–∏ —Å–æ–æ—Ç–Ω–æ—à–µ–Ω–∏–µ –æ–∫—Ä—É–∂–Ω–æ—Å—Ç–∏ —Ç–∞–ª–∏–∏ –∏ –æ–∫—Ä—É–∂–Ω–æ—Å—Ç–∏ –±–µ–¥–µ—Ä —Å —É–ø–æ—Ç—Ä–µ–±–ª–µ–Ω–∏–µ–º –ø–∏–≤–∞ –Ω–µ –∞—Å—Å–æ—Ü–∏–∏—Ä–æ–≤–∞–Ω—ã[ 27] –æ–±—ä—ë–º–∞ —Ç–∞–ª–∏–∏ –∫ –æ–±—ä—ë–º—É –±—ë–¥–µ—Ä –ø—Ä–µ–≤—ã—à–∞–µ—Ç 0,8 –¥–ª—è –∂–µ–Ω—â–∏–Ω –∏–ª–∏ 0,95 –¥–ª—è –º—É–∂—á–∏–Ω.
–ü–∞—Ç–æ–ª–æ–≥–∏—á–µ—Å–∫–∏–µ —Ç–∏–ø—ã –æ–∂–∏—Ä–µ–Ω–∏—è, –∫–∞–∫ –ø—Ä–∞–≤–∏–ª–æ, —Å–≤—è–∑–∞–Ω—ã —Å –Ω–∞—Ä—É—à–µ–Ω–∏—è–º–∏ –≤ —ç–Ω–¥–æ–∫—Ä–∏–Ω–Ω–æ–π —Å–∏—Å—Ç–µ–º–µ —á–µ–ª–æ–≤–µ–∫–∞ , –ø—Ä–∏–≤–æ–¥—è—â–∏–º–∏ –∫ –Ω–∞—Ä—É—à–µ–Ω–∏—è–º –∂–∏—Ä–æ–≤–æ–≥–æ –æ–±–º–µ–Ω–∞.
Ожирение делится на степени (по количеству жировой ткани) и на типы (в зависимости от причин, приведших к его развитию). Ожирение ведёт к повышенному риску возникновения сахарного диабета , гипертонической болезни и других заболеваний, связанных с наличием избыточного веса. Согласно классификации ВОЗ , при объёме талии более 94 см у мужчин и более 80 см у женщин возрастает риск развития сопутствующих ожирению заболеваний. Причины избытка веса также оказывают влияние на распространение жировой ткани, характеристики жировой ткани (мягкость, упругость, процент содержания жидкости), а также на присутствие или отсутствие изменений кожи (растяжения, расширенные поры, так называемый «целлюлит»).
По признаку гормональных нарушений ожирение делят на два типа: «стандартное», при котором происходят гормональные изменения в метаболизме, и «нестандартное», «метаболически здоровое», при котором таких изменений нет. Гормональные нарушения при «стандартном» ожирении могут приводить к различным заболеваниям, например, к инсулинорезистентности . «Метаболически здоровое» ожирение является фактором риска для развития злокачественной опухоли тела матки [ 28]
Кроме того, жировая ткань бывает двух типов: «белый жир» и «бурый жир», они различаются составом жира в адипоцитах[ 28]
–í 2013 –≥–æ–¥—É –ü—Ä–æ–¥–æ–≤–æ–ª—å—Å—Ç–≤–µ–Ω–Ω–∞—è –∏ —Å–µ–ª—å—Å–∫–æ—Ö–æ–∑—è–π—Å—Ç–≤–µ–Ω–Ω–∞—è –æ—Ä–≥–∞–Ω–∏–∑–∞—Ü–∏—è –û–û–ù –æ–ø—É–±–ª–∏–∫–æ–≤–∞–ª–∞ –æ—Ç—á—ë—Ç –ø–æ –ø—Ä–æ–±–ª–µ–º–∞–º –æ–∂–∏—Ä–µ–Ω–∏—è[ 29] 2008 –≥–æ–¥ .
–ù–∏–∂–µ –ø—Ä–∏–≤–µ–¥–µ–Ω–∞ —Ç–∞–±–ª–∏—Ü–∞ –∏–∑ 210 —Å—Ç—Ä–∞–Ω —Å —É–∫–∞–∑–∞–Ω–∏–µ–º –¥–æ–ª–∏ –Ω–∞—Å–µ–ª–µ–Ω–∏—è (–≤ –ø—Ä–æ—Ü–µ–Ω—Ç–∞—Ö), —Å—Ç—Ä–∞–¥–∞—é—â–µ–≥–æ –æ–∂–∏—Ä–µ–Ω–∏–µ–º –ø–æ —Å–æ—Å—Ç–æ—è–Ω–∏—é –Ω–∞ 2019 –≥–æ–¥[ 30]
‚Ññ
–°—Ç—Ä–∞–Ω—ã
–î–æ–ª—è –ª—é–¥–µ–π, —Å—Ç—Ä–∞–¥–∞—é—â–∏—Ö –æ—Ç –æ–∂–∏—Ä–µ–Ω–∏—è
–°—Ä–µ–¥–Ω–µ–µ –∑–Ω–∞—á–µ–Ω–∏–µ –ò–ú–¢
–ù–∞—Å–µ–ª–µ–Ω–∏–µ –≤ 2019 –≥–æ–¥—É
1
–ê–º–µ—Ä–∏–∫–∞–Ω—Å–∫–æ–µ –°–∞–º–æ–∞
74,6 %
34,9
55 312
2
–¢–æ–∫–µ–ª–∞—É
74,4 %
1340
3
–ù–∞—É—Ä—É
61 %
32,5
10 756
4
–û—Å—Ç—Ä–æ–≤–∞ –ö—É–∫–∞
55,9 %
33
17 548
5
–ü–∞–ª–∞—É
55,3 %
29,4
18 008
6
–ú–∞—Ä—à–∞–ª–ª–æ–≤—ã –û—Å—Ç—Ä–æ–≤–∞
52,9 %
29,2
58 791
7
–¢—É–≤–∞–ª—É
51,6 %
29,3
11 646
8
–ù–∏—É—ç
50 %
1615
9
–¢–æ–Ω–≥–∞
48,2 %
31,9
104 494
10
–°–∞–º–æ–∞
47,3 %
31,7
197 097
11
–ö–∏—Ä–∏–±–∞—Ç–∏
46 %
29,6
117 606
12
–ú–∏–∫—Ä–æ–Ω–µ–∑–∏—è
45,8 %
29,4
113 815
13
–ê—Ä—É–±–∞
38,2 %
106 314
14
–ö—É–≤–µ–π—Ç
37,9 %
30
4 207 083
15
–ö–∞–π–º–∞–Ω–æ–≤—ã –æ—Å—Ç—Ä–æ–≤–∞
36,6 %
64 948
16
–°–®–ê
36,2 %
28,8
329 064 917
17
–ë—Ä–∏—Ç–∞–Ω—Å–∫–∏–µ –í–∏—Ä–≥–∏–Ω—Å–∫–∏–µ –æ—Å—Ç—Ä–æ–≤–∞
35,5 %
30 030
18
–ò–æ—Ä–¥–∞–Ω–∏—è
35,5 %
28,9
10 101 694
19
–°–∞—É–¥–æ–≤—Å–∫–∞—è –ê—Ä–∞–≤–∏—è
35,4 %
28,5
34 268 528
20
–ö–∞—Ç–∞—Ä
35,1 %
29,2
2 832 067
21
–ë–µ—Ä–º—É–¥—ã
34,4 %
62 506
22
–ì—É–∞–º
34,3 %
167 294
23
–§—Ä–∞–Ω—Ü—É–∑—Å–∫–∞—è –ü–æ–ª–∏–Ω–µ–∑–∏—è
33,1 %
279 287
24
–ü—É—ç—Ä—Ç–æ-–Ý–∏–∫–æ
32,9 %
2 933 408
25
–í–∏—Ä–≥–∏–Ω—Å–∫–∏–µ –æ—Å—Ç—Ä–æ–≤–∞ –°–®–ê
32,5 %
104 578
26
–õ–∏–≤–∏—è
32,5 %
27,7
6 777 452
27
–¢—É—Ä—Ü–∏—è
32,1 %
27,8
83 429 615
28
–õ–∏–≤–∞–Ω
32 %
27,8
6 855 713
29
–ï–≥–∏–ø–µ—Ç
32 %
29,2
100 388 073
30
–û–±—ä–µ–¥–∏–Ω—ë–Ω–Ω—ã–µ –ê—Ä–∞–±—Å–∫–∏–µ –≠–º–∏—Ä–∞—Ç—ã
31,7 %
28,8
9 770 529
31
–ë–∞–≥–∞–º—ã
31,6 %
28,4
389 482
32
–ù–æ–≤–∞—è –ö–∞–ª–µ–¥–æ–Ω–∏—è
31,5 %
282 750
33
–ù–æ–≤–∞—è –ó–µ–ª–∞–Ω–¥–∏—è
30,8 %
27,9
4 783 063
34
–ò—Ä–∞–∫
30,4 %
28
39 309 783
35
–§–∏–¥–∂–∏
30,2 %
27,2
889 953
36
–ú–∞–∫–∞–æ
30 %
640 445
37
–ì–æ–Ω–∫–æ–Ω–≥
29,9 %
7 436 154
38
–ë–∞—Ö—Ä–µ–π–Ω
29,8 %
28,2
1 641 172
39
–ö–∞–Ω–∞–¥–∞
29,4 %
27,2
37 411 047
40
–°–µ–≤–µ—Ä–Ω—ã–µ –ú–∞—Ä–∏–∞–Ω—Å–∫–∏–µ –æ—Å—Ç—Ä–æ–≤–∞
29,2 %
57 216
41
–ê–≤—Å—Ç—Ä–∞–ª–∏—è
29 %
27,2
25 203 198
42
–ú–∞–ª—å—Ç–∞
28,9 %
27,2
440 372
43
–ú–µ–∫—Å–∏–∫–∞
28,9 %
28,1
127 575 529
44
–ê—Ä–≥–µ–Ω—Ç–∏–Ω–∞
28,3 %
27,7
44 780 677
45
–Æ–∂–Ω–æ-–ê—Ñ—Ä–∏–∫–∞–Ω—Å–∫–∞—è —Ä–µ—Å–ø—É–±–ª–∏–∫–∞
28,3 %
27,3
58 558 270
46
–ß–∏–ª–∏
28 %
27,8
18 952 038
47
–î–æ–º–∏–Ω–∏–∫–∞
27,9 %
27
71 808
48
–£—Ä—É–≥–≤–∞–π
27,9 %
26,8
3 461 734
49
–°–∏—Ä–∏—è
27,8 %
28,1
17 070 135
50
–í–µ–ª–∏–∫–æ–±—Ä–∏—Ç–∞–Ω–∏—è
27,8 %
27,3
67 530 172
51
–î–æ–º–∏–Ω–∏–∫–∞–Ω—Å–∫–∞—è –Ý–µ—Å–ø—É–±–ª–∏–∫–∞
27,6 %
26,7
10 738 958
52
–ê–ª–∂–∏—Ä
27,4 %
26,2
43 053 054
53
–û–º–∞–Ω
27 %
26,9
4 974 986
54
–¢—É–Ω–∏—Å
26,9 %
26,8
11 694 719
55
–ü–∞–ª–µ—Å—Ç–∏–Ω–∞
26,8 %
27,6
4 981 420
56
–°—É—Ä–∏–Ω–∞–º
26,4 %
27,4
581 372
57
–í–µ–Ω–≥—Ä–∏—è
26,4 %
26,3
9 684 679
58
–õ–∏—Ç–≤–∞
26,3 %
26,6
2 759 627
59
–ò–∑—Ä–∞–∏–ª—å
26,1 %
26,3
8 519 377
60
–ú–∞—Ä–æ–∫–∫–æ
26,1 %
25,6
36 471 769
61
–ß–µ—à—Å–∫–∞—è –Ý–µ—Å–ø—É–±–ª–∏–∫–∞
26 %
26,9
10 689 209
62
–ò—Ä–∞–Ω
25,8 %
26,2
82 913 906
63
–ö–æ—Å—Ç–∞-–Ý–∏–∫–∞
25,7 %
26,9
5 047 561
64
–ê–Ω–¥–æ—Ä—Ä–∞
25,6 %
27,5
77 142
65
–í–µ–Ω–µ—Å—É—ç–ª–∞
25,6 %
27,2
28 515 829
66
–ò—Ä–ª–∞–Ω–¥–∏—è
25,3 %
27,5
4 882 495
67
–í–∞–Ω—É–∞—Ç—É
25,2 %
26,2
299 882
68
–ë–æ–ª–≥–∞—Ä–∏—è
25 %
26
7 000 119
69
–ì—Ä–µ—Ü–∏—è
24,9 %
27,3
10 473 455
70
–Ø–º–∞–π–∫–∞
24,7 %
27,4
2 948 279
71
–°–∞–ª—å–≤–∞–¥–æ—Ä
24,6 %
27,4
6 453 553
72
–ö—É–±–∞
24,6 %
26,2
11 333 483
73
–ë–µ–ª–∞—Ä—É—Å—å
24,5 %
26,6
9 452 411
74
–•–æ—Ä–≤–∞—Ç–∏—è
24,4 %
25,5
4 130 304
75
–ë–µ–ª–∏–∑
24,1 %
28,9
390 353
76
–£–∫—Ä–∞–∏–Ω–∞
24,1 %
26
43 993 638
77
–ì–∏–±—Ä–∞–ª—Ç–∞—Ä
24 %
27,5
33 701
78
–ò—Å–ø–∞–Ω–∏—è
23,8 %
26,7
46 736 776
79
–°–µ–Ω—Ç-–í–∏–Ω—Å–µ–Ω—Ç –∏ –ì—Ä–µ–Ω–∞–¥–∏–Ω—ã
23,7 %
27,3
110 589
80
–ù–∏–∫–∞—Ä–∞–≥—É–∞
23,7 %
26,9
6 545 502
81
–õ–∞—Ç–≤–∏—è
23,6 %
25,8
1 906 743
82
–ß–µ—Ä–Ω–æ–≥–æ—Ä–∏—è
23,3 %
26
627 987
83
–ë–∞—Ä–±–∞–¥–æ—Å
23,1 %
28,7
287 025
84
–ù–æ—Ä–≤–µ–≥–∏—è
23,1 %
26
5 378 857
85
–ü–æ–ª—å—à–∞
23,1 %
26,4
37 887 768
86
–Ý–æ—Å—Å–∏—è
23,1 %
26,5
145 872 256
87
–°–µ–Ω—Ç-–ö–∏—Ç—Å –∏ –ù–µ–≤–∏—Å
22,9 %
29,7
52 823
88
–ì–≤–∞–¥–µ–ª—É–ø–∞
22,9 %
400 056
89
–ü–∞–Ω–∞–º–∞
22,7 %
27,1
4 246 439
90
–ì–∞–∏—Ç–∏
22,7 %
24,1
11 263 077
91
–õ—é–∫—Å–µ–º–±—É—Ä–≥
22,6 %
26,5
615 729
92
–°–æ–ª–æ–º–æ–Ω–æ–≤—ã –û—Å—Ç—Ä–æ–≤–∞
22,5 %
25,5
669 823
93
–Ý—É–º—ã–Ω–∏—è
22,5 %
25,3
19 364 557
94
–ö–æ–ª—É–º–±–∏—è
22,3 %
25,9
50 339 443
95
–ì–µ—Ä–º–∞–Ω–∏—è
22,3 %
26,3
83 517 045
96
–§–∏–Ω–ª—è–Ω–¥–∏—è
22,2 %
25,9
5 532 156
97
–ë–µ–ª—å–≥–∏—è
22,1 %
25,5
11 539 328
98
–ë—Ä–∞–∑–∏–ª–∏—è
22,1 %
25,9
211 049 527
99
–ì—Ä–µ–Ω–ª–∞–Ω–¥–∏—è
22 %
56 672
100
–¢–∞–π–≤–∞–Ω—å
22 %
24
23 773 876
101
–ò—Å–ª–∞–Ω–¥–∏—è
21,9 %
25,9
339 031
102
–ö–∏–ø—Ä
21,8 %
27
1 198 575
103
–ê–ª–±–∞–Ω–∏—è
21,7 %
26,1
2 880 917
104
–ì—Ä—É–∑–∏—è
21,7 %
27,2
3 996 765
105
–§—Ä–∞–Ω—Ü–∏—è
21,6 %
25,3
65 129 728
106
–°–µ—Ä–±–∏—è
21,5 %
25,8
8 772 235
107
–ì–æ–Ω–¥—É—Ä–∞—Å
21,4 %
26,4
9 746 117
108
–ì—Ä–µ–Ω–∞–¥–∞
21,3 %
27
112 003
109
–ü–∞–ø—É–∞-–ù–æ–≤–∞—è –ì–≤–∏–Ω–µ—è
21,3 %
25,3
8 776 109
110
–≠—Å—Ç–æ–Ω–∏—è
21,2 %
25,5
1 325 648
111
–ì–≤–∞—Ç–µ–º–∞–ª–∞
21,2 %
26,5
17 581 472
112
–ö–∞–∑–∞—Ö—Å—Ç–∞–Ω
21 %
27,4
18 551 427
113
–ü–æ—Ä—Ç—É–≥–∞–ª–∏—è
20,8 %
26,2
10 226 187
114
–ú–æ–Ω–≥–æ–ª–∏—è
20,6 %
26
3 225 167
115
–®–≤–µ—Ü–∏—è
20,6 %
25,8
10 036 379
116
–°–ª–æ–≤–∞–∫–∏—è
20,5 %
26,5
5 457 013
117
–ù–∏–¥–µ—Ä–ª–∞–Ω–¥—ã
20,4 %
25,4
17 097 130
118
–ü–∞—Ä–∞–≥–≤–∞–π
20,3 %
25,8
7 044 636
119
–ì–∞–π–∞–Ω–∞
20,2 %
26,3
782 766
120
–°–ª–æ–≤–µ–Ω–∏—è
20,2 %
26,9
2 078 654
121
–ê—Ä–º–µ–Ω–∏—è
20,2 %
26,7
2 957 731
122
–ë–æ–ª–∏–≤–∏—è
20,2 %
25,9
11 513 100
123
–ê–≤—Å—Ç—Ä–∏—è
20,1 %
25,4
8 955 102
124
–û—Å—Ç—Ä–æ–≤ –ú—ç–Ω
20 %
84 584
125
–ê–∑–µ—Ä–±–∞–π–¥–∂–∞–Ω
19,9 %
27,4
10 047 718
126
–≠–∫–≤–∞–¥–æ—Ä
19,9 %
27
17 373 662
127
–ò—Ç–∞–ª–∏—è
19,9 %
26
60 550 075
128
–°–µ–Ω—Ç-–õ—é—Å–∏—è
19,7 %
29,6
182 790
129
–î–∞–Ω–∏—è
19,7 %
25,3
5 771 876
130
–ü–µ—Ä—É
19,7 %
26,3
32 510 453
131
–®–≤–µ–π—Ü–∞—Ä–∏—è
19,5 %
25,3
8 591 365
132
–ê–Ω—Ç–∏–≥—É–∞ –∏ –ë–∞—Ä–±—É–¥–∞
18,9 %
28,1
97 118
133
–ë–æ—Ç—Å–≤–∞–Ω–∞
18,9 %
24,7
2 303 697
134
–ú–æ–ª–¥–æ–≤–∞
18,9 %
26,7
4 043 263
135
–¢—Ä–∏–Ω–∏–¥–∞–¥ –∏ –¢–æ–±–∞–≥–æ
18,6 %
28,7
1 394 973
136
–¢—É—Ä–∫–º–µ–Ω–∏—Å—Ç–∞–Ω
18,6 %
26,4
5 942 089
137
–§—Ä–∞–Ω—Ü—É–∑—Å–∫–∞—è –ì–≤–∏–∞–Ω–∞
17,9 %
290 832
138
–ë–æ—Å–Ω–∏—è –∏ –ì–µ—Ä—Ü–µ–≥–æ–≤–∏–Ω–∞
17,9 %
26,1
3 301 000
139
–ù–∞–º–∏–±–∏—è
17,2 %
24,3
2 494 530
140
–ô–µ–º–µ–Ω
17,1 %
25,8
29 161 922
141
–õ–µ—Å–æ—Ç–æ
16,6 %
24,9
2 125 268
142
–ö—ã—Ä–≥—ã–∑—Å—Ç–∞–Ω
16,6 %
26,2
6 415 850
143
–£–∑–±–µ–∫–∏—Å—Ç–∞–Ω
16,6 %
26,1
32 981 716
144
–ú–∞–ª–∞–π–∑–∏—è
15,6 %
25,3
31 949 777
145
–ó–∏–º–±–∞–±–≤–µ
15,5 %
23,4
14 645 468
146
–ì–∞–±–æ–Ω
15 %
25,5
2 172 579
147
–¢–∞–¥–∂–∏–∫–∏—Å—Ç–∞–Ω
14,2 %
25,4
9 321 018
148
–ë—Ä—É–Ω–µ–π
14,1 %
26,2
433 285
149
–°–µ–π—à–µ–ª—å—Å–∫–∏–µ –æ—Å—Ç—Ä–æ–≤–∞
14 %
26,8
97 739
150
–î–∂–∏–±—É—Ç–∏
13,5 %
23,3
973 560
151
–ú–∞–≤—Ä–∏—Ç–∞–Ω–∏—è
12,7 %
24,8
4 525 696
152
–°–∞–Ω-–¢–æ–º–µ –∏ –ü—Ä–∏–Ω—Å–∏–ø–∏
12,4 %
24,8
215 056
153
–ö–∞–±–æ-–í–µ—Ä–¥–µ
11,8 %
24,7
549 935
154
–ö–∞–º–µ—Ä—É–Ω
11,4 %
24,4
25 876 380
155
–ì–∞–Ω–∞
10,9 %
24,2
30 417 856
156
–ú–∞–≤—Ä–∏–∫–∏–π
10,8 %
25,6
1 269 668
157
–ì–∞–º–±–∏—è
10,3 %
24
2 347 706
158
Кот-д’Ивуар
10,3 %
23,6
25 716 544
159
–¢–∞–∏–ª–∞–Ω–¥
10 %
24,1
69 625 582
160
–õ–∏–±–µ—Ä–∏—è
9,9 %
24
4 937 374
161
–î–µ–º–æ–∫—Ä–∞—Ç–∏—á–µ—Å–∫–∞—è –Ý–µ—Å–ø—É–±–ª–∏–∫–∞ –ö–æ–Ω–≥–æ
9,6 %
23,3
5 380 508
162
–ë–µ–Ω–∏–Ω
9,6 %
23,4
11 801 151
163
–ù–∏–≥–µ—Ä–∏—è
8,9 %
23,4
200 963 599
164
–°–µ–Ω–µ–≥–∞–ª
8,8 %
23
16 296 364
165
–°—å–µ—Ä—Ä–∞-–õ–µ–æ–Ω–µ
8,7 %
22,8
7 813 215
166
–ú–∞–ª—å–¥–∏–≤—ã
8,6 %
25,1
530 953
167
–ú–∞–ª–∏
8,6 %
22,8
19 658 031
168
–ü–∞–∫–∏—Å—Ç–∞–Ω
8,6 %
23,8
216 565 318
169
–¢–æ–≥–æ
8,4 %
23,2
8 082 366
170
–¢–∞–Ω–∑–∞–Ω–∏—è
8,4 %
23,1
58 005 463
171
–°–æ–º–∞–ª–∏
8,3 %
21,9
15 442 905
172
–ê–Ω–≥–æ–ª–∞
8,2 %
24,1
31 825 295
173
–ó–∞–º–±–∏—è
8,1 %
22,6
17 861 030
174
–≠–∫–≤–∞—Ç–æ—Ä–∏–∞–ª—å–Ω–∞—è –ì–≤–∏–Ω–µ—è
8 %
25,6
1 355 986
175
–ö–æ–º–æ—Ä—Å–∫–∏–µ –æ—Å—Ç—Ä–æ–≤–∞
7,8 %
24,1
850 886
176
–ì–≤–∏–Ω–µ—è
7,7 %
22,7
12 771 246
177
–¶–µ–Ω—Ç—Ä–∞–ª—å–Ω–æ–∞—Ñ—Ä–∏–∫–∞–Ω—Å–∫–∞—è –Ý–µ—Å–ø—É–±–ª–∏–∫–∞
7,5 %
22,4
4 745 185
178
–ú–∞—Ä—Ç–∏–Ω–∏–∫–∞
7,2 %
375 554
179
–ú–æ–∑–∞–º–±–∏–∫
7,2 %
22,3
30 366 036
180
–ö–µ–Ω–∏—è
7,1 %
23
52 573 973
181
–ò–Ω–¥–æ–Ω–µ–∑–∏—è
6,9 %
22,9
270 625 568
182
–°–µ–≤–µ—Ä–Ω–∞—è –ö–æ—Ä–µ—è
6,8 %
21,8
25 666 161
183
–Ý–µ—Å–ø—É–±–ª–∏–∫–∞ –ö–æ–Ω–≥–æ
6,7 %
22,2
86 790 567
184
–Æ–∂–Ω—ã–π –°—É–¥–∞–Ω
6,6 %
25,2
11 062 113
185
–°—É–¥–∞–Ω
6,6 %
25,2
42 813 238
186
–ë—É—Ç–∞–Ω
6,4 %
23,8
763 092
187
–§–∏–ª–∏–ø–ø–∏–Ω—ã
6,4 %
23,2
108 116 615
188
–ö–∏—Ç–∞–π
6,2 %
23,9
1 433 783 686
189
–°–∏–Ω–≥–∞–ø—É—Ä
6,1 %
23,7
5 804 337
190
–ß–∞–¥
6,1 %
22,3
15 946 876
191
–Ý—É–∞–Ω–¥–∞
5,8 %
22
12 626 950
192
–ú–∞–ª–∞–≤–∏
5,8 %
22,8
18 628 747
193
–ú—å—è–Ω–º–∞
5,8 %
22,6
54 045 420
194
–ë—É—Ä–∫–∏–Ω–∞-–§–∞—Å–æ
5,6 %
22,1
20 321 378
195
–ù–∏–≥–µ—Ä
5,5 %
21,7
23 310 715
196
–ê—Ñ–≥–∞–Ω–∏—Å—Ç–∞–Ω
5,5 %
21,6
38 041 754
197
–ë—É—Ä—É–Ω–¥–∏
5,4 %
20,9
11 530 580
198
–õ–∞–æ—Å
5,3 %
22,6
7 169 455
199
–ú–∞–¥–∞–≥–∞—Å–∫–∞—Ä
5,3 %
21,1
26 969 307
200
–£–≥–∞–Ω–¥–∞
5,3 %
22
44 269 594
201
–®—Ä–∏-–õ–∞–Ω–∫–∞
5,2 %
23
21 323 733
202
–≠—Ä–∏—Ç—Ä–µ—è
5 %
20,5
3 497 117
203
–Ý–µ—Å–ø—É–±–ª–∏–∫–∞ –ö–æ—Ä–µ—è
4,7 %
23,9
51 225 308
204
–≠—Ñ–∏–æ–ø–∏—è
4,5 %
20,6
112 078 730
205
–Ø–ø–æ–Ω–∏—è
4,3 %
22,6
126 860 301
206
–ù–µ–ø–∞–ª
4,1 %
22,2
28 608 710
207
–ö–∞–º–±–æ–¥–∂–∞
3,9 %
21,9
16 486 542
208
–ò–Ω–¥–∏—è
3,9 %
21,9
1 366 417 754
209
–ë–∞–Ω–≥–ª–∞–¥–µ—à
3,6 %
21
163 046 161
210
–í—å–µ—Ç–Ω–∞–º
2,1 %
21,6
96 462 106
–î–∏—Ä–µ–∫—Ç–æ—Ä –ù–ò–ò –ø–∏—Ç–∞–Ω–∏—è –Ý–ê–ú–ù –í–∏–∫—Ç–æ—Ä –¢—É—Ç–µ–ª—å—è–Ω –≤ 2005 –≥–æ–¥—É –æ—Ç–º–µ—Ç–∏–ª: ¬´–£ –Ω–∞—Å –≤ –Ý–æ—Å—Å–∏–∏ 60 % –∂–µ–Ω—â–∏–Ω –∏ 50 % –º—É–∂—á–∏–Ω ‚Äî –≤ —Å—Ä–µ–¥–Ω–µ–º 57,5 % (–≤ –Ý–§ –Ω–∞ 8 –º—É–∂—á–∏–Ω –≤ —Å—Ä–µ–¥–Ω–µ–º –ø—Ä–∏—Ö–æ–¥–∏—Ç—Å—è 9 –∂–µ–Ω—â–∏–Ω) ‚Äî —Å—Ç—Ä–∞–¥–∞—é—Ç –∏–∑–±—ã—Ç–æ—á–Ω—ã–º –≤–µ—Å–æ–º. –í –Ω–∞—à–µ–π —Å—Ç—Ä–∞–Ω–µ 57,5 % —Å–º–µ—Ä—Ç–µ–π –ø—Ä–æ–∏—Å—Ö–æ–¥–∏—Ç –∏–∑-–∑–∞ —Å–µ—Ä–¥–µ—á–Ω–æ-—Å–æ—Å—É–¥–∏—Å—Ç—ã—Ö –∑–∞–±–æ–ª–µ–≤–∞–Ω–∏–π. –≠—Ç–∏ –∑–∞–±–æ–ª–µ–≤–∞–Ω–∏—è –æ—á–µ–Ω—å —á–∞—Å—Ç–æ –ø—Ä–æ–∏—Å—Ö–æ–¥—è—Ç –∏–∑-–∑–∞ –∏–∑–±—ã—Ç–æ—á–Ω–æ–≥–æ –≤–µ—Å–∞ –ª—é–¥–µ–π¬ª[ 31] [–∏—Å—Ç–æ—á–Ω–∏–∫ –Ω–µ —É–∫–∞–∑–∞–Ω 1791 –¥–µ–Ω—å . –ü–æ –¥–∞–Ω–Ω—ã–º —Å—Ç–∞—Ç–∏—Å—Ç–∏–∫–∏ –ú–∏–Ω–∑–¥—Ä–∞–≤–∞ –Ý–§ , –∫–æ–ª–∏—á–µ—Å—Ç–≤–æ –∂–∏—Ç–µ–ª–µ–π –Ý–§ —Å –¥–∏–∞–≥–Ω–æ—Å—Ç–∏—Ä–æ–≤–∞–Ω–Ω—ã–º –æ–∂–∏—Ä–µ–Ω–∏–µ–º –≤ 2017 –≥–æ–¥—É –¥–æ—Å—Ç–∏–≥–ª–æ 2 –º–ª–Ω —á–µ–ª–æ–≤–µ–∫ (+1,3 %). –í –ï–≤—Ä–µ–π—Å–∫–æ–π –ê–û –±–æ–ª–µ–µ –ø–æ–ª–æ–≤–∏–Ω—ã –≤—Å–µ—Ö –ø–∞—Ü–∏–µ–Ω—Ç–æ–≤ —Å –æ–∂–∏—Ä–µ–Ω–∏–µ–º ‚Äî —ç—Ç–æ –¥–µ—Ç–∏ –∏ –ø–æ–¥—Ä–æ—Å—Ç–∫–∏ –¥–æ 17 –ª–µ—Ç. –ï—â—ë –≤ —á–µ—Ç—ã—Ä–Ω–∞–¥—Ü–∞—Ç–∏ —Ä–µ–≥–∏–æ–Ω–∞—Ö –¥–µ—Ç–∏ –∏ –ø–æ–¥—Ä–æ—Å—Ç–∫–∏ —Å–æ—Å—Ç–∞–≤–∏–ª–∏ –±–æ–ª–µ–µ —Ç—Ä–µ—Ç–∏ –≤—Å–µ—Ö –ø–∞—Ü–∏–µ–Ω—Ç–æ–≤ —Å –æ–∂–∏—Ä–µ–Ω–∏–µ–º[ 32]
В Мексике от избыточного веса в 2008 году страдали около 70 % людей, в том числе от ожирения — 32,8 % (в 2009 году их число снизилось до 30 %)[ 33]
В 2016 году журнал «The Lancet » опубликовал исследование, которое свидетельствует о том, что к 2025 году ожирением будет страдать почти 20 % населения Земли[ 34] [ 32]
–ö–ª–∏–Ω–∏—á–µ—Å–∫–∏–µ –ø—Ä–æ—è–≤–ª–µ–Ω–∏—è –æ–∂–∏—Ä–µ–Ω–∏—è —Ö–∞—Ä–∞–∫—Ç–µ—Ä–∏–∑—É—é—Ç—Å—è –æ—Ç–ª–æ–∂–µ–Ω–∏–µ–º –∂–∏—Ä–∞ –≤ —Ä–∞–∑–ª–∏—á–Ω—ã—Ö —á–∞—Å—Ç—è—Ö —Ç–µ–ª–∞ –≤ —Ä–µ–∑—É–ª—å—Ç–∞—Ç–µ –∏–∑–±—ã—Ç–æ—á–Ω–æ–≥–æ –ø–æ—Ç—Ä–µ–±–ª–µ–Ω–∏—è –∫–∞–ª–æ—Ä–∏–π —Å –ø–∏—â–µ–π –∏ —Å–Ω–∏–∂–µ–Ω–∏—è —ç–Ω–µ—Ä–≥–æ–∑–∞—Ç—Ä–∞—Ç[ 4]
–î–ª—è –¥–∏–∞–≥–Ω–æ—Å—Ç–∏–∫–∏ –æ–∂–∏—Ä–µ–Ω–∏—è –≤ –ø—Ä–∞–∫—Ç–∏—á–µ—Å–∫–æ–π –º–µ–¥–∏—Ü–∏–Ω–µ –Ω–∞–∏–±–æ–ª–µ–µ —á–∞—Å—Ç–æ –∏—Å–ø–æ–ª—å–∑—É—é—Ç –∏–Ω–¥–µ–∫—Å –º–∞—Å—Å—ã —Ç–µ–ª–∞ (–ò–ú–¢)[ 4]
–ü–æ–∫–∞–∑–∞—Ç–µ–ª–µ–º –¥–ª—è –æ–ø—Ä–µ–¥–µ–ª–µ–Ω–∏—è –∏–∑–±—ã—Ç–æ—á–Ω–æ–≥–æ –≤–µ—Å–∞ —è–≤–ª—è–µ—Ç—Å—è –ò–Ω–¥–µ–∫—Å –º–∞—Å—Å—ã —Ç–µ–ª–∞ (–ò–ú–¢), —Ä–∞—Å—Å—á–∏—Ç—ã–≤–µ–º—ã–π –∫–∞–∫ —á–∞—Å—Ç–Ω–æ–µ –æ—Ç –¥–µ–ª–µ–Ω–∏—è –≤–µ—Å–∞ —á–µ–ª–æ–≤–µ–∫–∞ –≤ –∫–∏–ª–æ–≥—Ä–∞–º–º–∞—Ö –Ω–∞ –∫–≤–∞–¥—Ä–∞—Ç —Ä–æ—Å—Ç–∞ –≤ –º–µ—Ç—Ä–∞—Ö.
В 2000 году ВОЗ предложила снизить для представителей монголоидной расы порог избыточного веса с 25 до 23, а порог ожирения с 30 до 25. Причиной этому были эпидемиологические исследования, показавшие, что монголоиды начинают страдать от проблем, связанных с ожирением, при более низком индексе массе тела. Одновременно некоторые исследователи предлагают для представителей негроидной расы , а также лиц полинезийского происхождения, повысить порог избыточного веса с 25 до 26, а порог ожирения — с 30 до 32.
–í —Ç–µ—Ö —Å–ª—É—á–∞—è—Ö, –∫–æ–≥–¥–∞ –ò–ú–¢ —Å–æ—Å—Ç–∞–≤–ª—è–µ—Ç 40 –∏ –≤—ã—à–µ, —Ç–æ –¥–∞–∂–µ –ø—Ä–∏ –æ—Ç—Å—É—Ç—Å—Ç–≤–∏–∏ –æ—Å–ª–æ–∂–Ω–µ–Ω–∏–π –æ–∂–∏—Ä–µ–Ω–∏—è, –≥–æ–≤–æ—Ä—è—Ç –æ –º–æ—Ä–±–∏–¥–Ω–æ–º (–±–æ–ª–µ–∑–Ω–µ–Ω–Ω–æ–º) –æ–∂–∏—Ä–µ–Ω–∏–∏. –ü—Ä–∏ –Ω–∞–ª–∏—á–∏–∏ —Ç–∞–∫–∏—Ö –æ—Å–ª–æ–∂–Ω–µ–Ω–∏–π –æ–∂–∏—Ä–µ–Ω–∏—è –∫–∞–∫ —Å–∞—Ö–∞—Ä–Ω—ã–π –¥–∏–∞–±–µ—Ç 2-–≥–æ —Ç–∏–ø–∞, –∞—Ä—Ç–µ—Ä–∏–∞–ª—å–Ω–∞—è –≥–∏–ø–µ—Ä—Ç–æ–Ω–∏—è, –¥–∏—Å–ª–∏–ø–∏–¥–µ–º–∏—è, –∏ –ø–∞—Ç–æ–ª–æ–≥–∏—è —Å—É—Å—Ç–∞–≤–æ–≤ –Ω–∏–∂–Ω–∏—Ö –∫–æ–Ω–µ—á–Ω–æ—Å—Ç–µ–π, –æ–∂–∏—Ä–µ–Ω–∏–µ –∫–ª–∞—Å—Å–∏—Ñ–∏—Ü–∏—Ä—É–µ—Ç—Å—è –∫–∞–∫ –º–æ—Ä–±–∏–¥–Ω–æ–µ —É–∂–µ –ø—Ä–∏ –ò–ú–¢ 35 –∏ –≤—ã—à–µ.
–ó–∞–≤–∏—Å–∏–º–æ—Å—Ç—å –æ—Ç –ò–ú–¢ –æ—Ç–Ω–æ—Å–∏—Ç–µ–ª—å–Ω–æ–≥–æ —Ä–∏—Å–∫–∞ —Å–º–µ—Ä—Ç–∏ –¥–ª—è –º—É–∂—á–∏–Ω –≤ –°–®–ê[ 35] –ó–∞–≤–∏—Å–∏–º–æ—Å—Ç—å –æ—Ç –ò–ú–¢ –æ—Ç–Ω–æ—Å–∏—Ç–µ–ª—å–Ω–æ–≥–æ —Ä–∏—Å–∫–∞ —Å–º–µ—Ä—Ç–∏ –¥–ª—è –∂–µ–Ω—â–∏–Ω –≤ –°–®–ê[ 35]
–ò–Ω–¥–µ–∫—Å –º–∞—Å—Å—ã —Ç–µ–ª–∞ –ø–æ–¥–≤–µ—Ä–≥–∞–µ—Ç—Å—è –∫—Ä–∏—Ç–∏–∫–µ –∑–∞ —Ç–æ, —á—Ç–æ –Ω–µ —É—á–∏—Ç—ã–≤–∞–µ—Ç —Å–æ–æ—Ç–Ω–æ—à–µ–Ω–∏–µ –∂–∏—Ä/–º—ã—à—Ü—ã –∏ —Ç–∏–ø —Ä–∞—Å–ø—Ä–µ–¥–µ–ª–µ–Ω–∏—è –∂–∏—Ä–∞ –ø–æ —Ç–µ–ª—É. –¢–∞–∫, –ø–æ–∂–∏–ª–æ–π —á–µ–ª–æ–≤–µ–∫ —Å –Ω–µ–±–æ–ª—å—à–æ–π –º—ã—à–µ—á–Ω–æ–π –º–∞—Å—Å–æ–π –º–æ–∂–µ—Ç –±—ã—Ç—å –∫–ª–∞—Å—Å–∏—Ñ–∏—Ü–∏—Ä–æ–≤–∞–Ω –∫–∞–∫ —á–µ–ª–æ–≤–µ–∫ —Å –∏–¥–µ–∞–ª—å–Ω—ã–º –≤–µ—Å–æ–º, –≤ —Ç–æ –≤—Ä–µ–º—è –∫–∞–∫ –º—É—Å–∫—É–ª–∏—Å—Ç—ã–π —Å–ø–æ—Ä—Ç—Å–º–µ–Ω –º–æ–∂–µ—Ç –±—ã—Ç—å –∫–ª–∞—Å—Å–∏—Ñ–∏—Ü–∏—Ä–æ–≤–∞–Ω –∫–∞–∫ —Å—Ç—Ä–∞–¥–∞—é—â–∏–π –∏–∑–±—ã—Ç–æ—á–Ω—ã–º –≤–µ—Å–æ–º –∏–ª–∏ –æ–∂–∏—Ä–µ–Ω–∏–µ–º. –¢–µ–º –Ω–µ –º–µ–Ω–µ–µ, –∏–Ω–¥–µ–∫—Å –º–∞—Å—Å—ã —Ç–µ–ª–∞ –æ—Å—Ç–∞—ë—Ç—Å—è –µ–¥–∏–Ω—Å—Ç–≤–µ–Ω–Ω–æ –ø—Ä–∏–∑–Ω–∞–Ω–Ω—ã–º –º–µ–∂–¥—É–Ω–∞—Ä–æ–¥–Ω—ã–º –∫—Ä–∏—Ç–µ—Ä–∏–µ–º –æ—Ü–µ–Ω–∫–∏ –∏–∑–±—ã—Ç–æ—á–Ω–æ–≥–æ –≤–µ—Å–∞.
–ù–∞–∏–±–æ–ª–µ–µ —Ç–æ—á–Ω—ã–º –º–µ—Ç–æ–¥–æ–º –æ–ø—Ä–µ–¥–µ–ª–µ–Ω–∏—è –∫–æ–ª–∏—á–µ—Å—Ç–≤–∞ –∂–∏—Ä–æ–≤–æ–π —Ç–∫–∞–Ω–∏ –≤ –æ—Ä–≥–∞–Ω–∏–∑–º–µ —Å—á–∏—Ç–∞–µ—Ç—Å—è –ú–∞–≥–Ω–∏—Ç–Ω–æ-—Ä–µ–∑–æ–Ω–∞–Ω—Å–Ω–∞—è —Ç–æ–º–æ–≥—Ä–∞—Ñ–∏—è [ 4]
–í –±—ã—Ç—É –∫–æ–ª–∏—á–µ—Å—Ç–≤–æ –∂–∏—Ä–æ–≤–æ–π —Ç–∫–∞–Ω–∏ –≤ –æ—Ä–≥–∞–Ω–∏–∑–º–µ —á–µ–ª–æ–≤–µ–∫–∞ –æ–±—ã—á–Ω–æ –æ–ø—Ä–µ–¥–µ–ª—è–µ—Ç—Å—è –±—ã—Ç–æ–≤—ã–º–∏ –≤–µ—Å–∞–º–∏ —Å –∞–Ω–∞–ª–∏–∑–∞—Ç–æ—Ä–æ–º —Å–æ—Å—Ç–∞–≤–∞ —Ç–µ–ª–∞ –Ω–∞ –æ—Å–Ω–æ–≤–µ –∏–∑–º–µ—Ä–µ–Ω–∏—è —Å–æ–ø—Ä–æ—Ç–∏–≤–ª–µ–Ω–∏—è —Ç–∫–∞–Ω–µ–π —Ç–µ–ª–∞ (–≤–∞—Ä–∏–∞–Ω—Ç –±–∏–æ–∏–º–ø–µ–¥–∞–Ω—Å–æ–º–µ—Ç—Ä–∏–∏ )[ 36]
–ü—Ä–∞–∫—Ç–∏—á–µ—Å–∫–∞—è —ç—Ñ—Ñ–µ–∫—Ç–∏–≤–Ω–æ—Å—Ç—å –≤ –ª–µ—á–µ–Ω–∏–∏ –æ–∂–∏—Ä–µ–Ω–∏—è –¥–æ—Å—Ç–∏–≥–∞–µ—Ç—Å—è —Å–æ–±–ª—é–¥–µ–Ω–∏–µ–º –ø—Ä–æ—Ç–æ–∫–æ–ª–∞ –ø–∏—Ç–∞–Ω–∏—è (–¥–∏–µ—Ç—ã) —Å –Ω–∏–∑–∫–∏–º —Å–æ–¥–µ—Ä–∂–∞–Ω–∏–µ–º —ç–Ω–µ—Ä–≥–∏–∏ –∏–ª–∏, –¥—Ä—É–≥–∏–º–∏ —Å–ª–æ–≤–∞–º–∏, –æ–≥—Ä–∞–Ω–∏—á–µ–Ω–∏–µ–º –∫–∞–ª–æ—Ä–∏–π–Ω–æ—Å—Ç–∏ —Ä–∞—Ü–∏–æ–Ω–∞.
–ü—Ä–∏ –ø–æ–¥—Å—á—ë—Ç–µ –∫–∞–ª–æ—Ä–∏–π–Ω–æ—Å—Ç–∏ —Å—ä–µ–¥–µ–Ω–Ω–æ–≥–æ –≤–∞–∂–Ω–æ —ç—Ç–æ –¥–µ–ª–∞—Ç—å —Å—Ä–∞–∑—É, –Ω–µ –æ—Ç–∫–ª–∞–¥—ã–≤–∞—è. –õ—é–¥–∏, –∫–æ—Ç–æ—Ä—ã–µ –ø–æ–¥—Å—á–∏—Ç—ã–≤–∞–ª–∏ –∫–∞–ª–æ—Ä–∏–π–Ω–æ—Å—Ç—å —Ä–∞—Ü–∏–æ–Ω–∞ —á–µ—Ä–µ–∑ –Ω–µ–∫–æ—Ç–æ—Ä–æ–µ –≤—Ä–µ–º—è, –æ—à–∏–±–∞–ª–∏—Å—å –ø—Ä–∏ –ø–æ–¥—Å—á—ë—Ç–µ, –≤ —Ä–µ–∑—É–ª—å—Ç–∞—Ç–µ —á–µ–≥–æ —Å—ä–µ–¥–∞–ª–∏ –±–æ–ª—å—à–µ –≤—ã–±—Ä–∞–Ω–Ω–æ–≥–æ –ø—Ä–µ–¥–µ–ª–∞, —Ç–µ–º —Å–∞–º—ã–º –∏—Ö –æ—Ä–≥–∞–Ω–∏–∑–º –ø–æ–ª—É—á–∞–ª —Å–ª–∏—à–∫–æ–º –º–Ω–æ–≥–æ —ç–Ω–µ—Ä–≥–∏–∏ –∏ —ç—Ñ—Ñ–µ–∫—Ç —Å–Ω–∏–∂–µ–Ω–∏—è –º–∞—Å—Å—ã —Ç–µ–ª–∞ –Ω–µ –±—ã–ª –¥–æ—Å—Ç–∏–≥–Ω—É—Ç –∏–ª–∏ –±—ã–ª –º–µ–Ω—å—à–µ –æ–∂–∏–¥–∞–µ–º–æ–≥–æ. –ò—Å—Å–ª–µ–¥–æ–≤–∞–Ω–∏—è –ø–æ–∫–∞–∑–∞–ª–∏, —á—Ç–æ –ª—é–¥–∏, –∫–æ—Ç–æ—Ä—ã–µ –Ω–µ —Å—Ä–∞–∑—É –≤—ã–ø–æ–ª–Ω—è–ª–∏ –ø–æ–¥—Å—á—ë—Ç –∫–∞–ª–æ—Ä–∏–π–Ω–æ—Å—Ç–∏ —Å—ä–µ–¥–µ–Ω–Ω–æ–π –µ–¥—ã, –∑–∞–Ω–∏–∂–∞–ª–∏ —Ñ–∞–∫—Ç–∏—á–µ—Å–∫—É—é –∫–∞–ª–æ—Ä–∏–π–Ω–æ—Å—Ç—å —Å—ä–µ–¥–µ–Ω–Ω–æ–≥–æ. –ü—Ä–∏—á—ë–º —á–µ–º –±–æ–ª—å—à–µ –≤—Ä–µ–º–µ–Ω–∏ –ø—Ä–æ—à–ª–æ –ø–æ—Å–ª–µ –ø—Ä–∏—ë–º–∞ –ø–∏—â–∏, —Ç–µ–º –±–æ–ª—å—à–µ –±—ã–ª–∞ –ø–æ–≥—Ä–µ—à–Ω–æ—Å—Ç—å –≤ –∏—Ö —Ä–∞—Å—á—ë—Ç–∞—Ö (—Ä–∞—Å—Ö–æ–∂–¥–µ–Ω–∏–µ –º–µ–∂–¥—É –¥–µ–π—Å—Ç–≤–∏—Ç–µ–ª—å–Ω–æ–π –∏ –∑–∞–ø–∏—Å–∞–Ω–Ω–æ–π —á–µ–ª–æ–≤–µ–∫–æ–º –∫–∞–ª–æ—Ä–∏–π–Ω–æ—Å—Ç—å—é —Å—ä–µ–¥–µ–Ω–Ω–æ–≥–æ)[ 37]
–ü–µ—Ä–µ—Ö–æ–¥ –Ω–∞ –ª—é–±–æ–π –ø—Ä–æ—Ç–æ–∫–æ–ª –ø–∏—Ç–∞–Ω–∏—è –¥–æ–ª–∂–µ–Ω –≤—ã–ø–æ–ª–Ω—è—Ç—å—Å—è –ø–æ–¥ –Ω–∞–±–ª—é–¥–µ–Ω–∏–µ–º –∫–≤–∞–ª–∏—Ñ–∏—Ü–∏—Ä–æ–≤–∞–Ω–Ω–æ–≥–æ –≤—Ä–∞—á–∞. –ü–µ—Ä–µ–¥ –ø–µ—Ä–µ—Ö–æ–¥–æ–º –Ω–∞ –Ω–æ–≤—ã–π —Ä–µ–∂–∏–º –ø–∏—Ç–∞–Ω–∏—è –Ω–µ–æ–±—Ö–æ–¥–∏–º–æ —Å–¥–µ–ª–∞—Ç—å –∞–Ω–∞–ª–∏–∑—ã –∫—Ä–æ–≤–∏, –∞ —Ç–∞–∫–∂–µ –ø—Ä–æ–≤–æ–¥–∏—Ç—å —Ä–µ–≥—É–ª—è—Ä–Ω—ã–π –º–æ–Ω–∏—Ç–æ—Ä–∏–Ω–≥ –Ω–µ–æ–±—Ö–æ–¥–∏–º—ã—Ö –ø–∞—Ä–∞–º–µ—Ç—Ä–æ–≤ –Ω–∞ –æ—Å–Ω–æ–≤–µ –ª–∞–±–æ—Ä–∞—Ç–æ—Ä–Ω—ã—Ö –∞–Ω–∞–ª–∏–∑–æ–≤. –ù–∞–ø—Ä–∏–º–µ—Ä, –ø—Ä–∏ –≤—ã–±–æ—Ä–µ –∫–µ—Ç–æ-–∫–∞—Ä–Ω–∏–≤–æ—Ä–Ω–æ–π –¥–∏–µ—Ç—ã, –∫–æ—Ç–æ—Ä–∞—è —Ö–∞—Ä–∞–∫—Ç–µ—Ä–∏–∑—É–µ—Ç—Å—è –≤—ã—Å–æ–∫–∏–º —Å–æ–¥–µ—Ä–∂–∞–Ω–∏–µ–º –∂–µ–ª–µ–∑–∞ –≤ –º—è—Å–µ, –≤–∞–∂–Ω–æ —É—á–∏—Ç—ã–≤–∞—Ç—å –ø–æ–∫–∞–∑–∞—Ç–µ–ª–∏ –∂–µ–ª–µ–∑–∞ –≤ –∫—Ä–æ–≤–∏ (–∏–æ–Ω—ã –∂–µ–ª–µ–∑–∞ –≤ –∫—Ä–æ–≤–∏, –≥–µ–º–æ–≥–ª–æ–±–∏–Ω , —Ñ–µ—Ä—Ä–∏—Ç–∏–Ω , —Ç—Ä–∞–Ω—Å—Ñ–µ—Ä—Ä–∏–Ω )[ 38]
–û–¥–∏–Ω –∏–∑ —Å–∞–º—ã—Ö —ç—Ñ—Ñ–µ–∫—Ç–∏–≤–Ω—ã—Ö –ø–æ–¥—Ö–æ–¥–æ–≤ –≤ –ø—Å–∏—Ö–æ–ª–æ–≥–∏–∏ –¥–ª—è —Ä–∞–±–æ—Ç—ã —Å –ª—é–¥—å–º–∏, —Å—Ç—Ä–∞–¥–∞—é—â–∏–º–∏ –æ–∂–∏—Ä–µ–Ω–∏–µ–º, —è–≤–ª—è–µ—Ç—Å—è –∫–æ–≥–Ω–∏—Ç–∏–≤–Ω–æ-–ø–æ–≤–µ–¥–µ–Ω—á–µ—Å–∫–∞—è —Ç–µ—Ä–∞–ø–∏—è , –∫–æ—Ç–æ—Ä–∞—è –Ω–∞–∏–±–æ–ª–µ–µ —ç—Ñ—Ñ–µ–∫—Ç–∏–≤–Ω–æ –≤–æ–∑–¥–µ–π—Å—Ç–≤—É–µ—Ç –Ω–∞ –ø—Ä–∏—á–∏–Ω—ã, –ø–æ–±—É–∂–¥–∞—é—â–∏–µ —á–µ–ª–æ–≤–µ–∫–∞ –∫ –ø–µ—Ä–µ–µ–¥–∞–Ω–∏—é. –ö—Ä–æ–º–µ —Ç–æ–≥–æ, –æ–Ω–∞ –¥–∞—ë—Ç –≤–æ–∑–º–æ–∂–Ω–æ—Å—Ç—å –∫–æ—Ä—Ä–µ–∫—Ç–∏—Ä–æ–≤–∞—Ç—å –Ω–µ–∫–æ—Ç–æ—Ä—ã–µ –∞—Å–ø–µ–∫—Ç—ã –∫–∞—á–µ—Å—Ç–≤–∞ –∂–∏–∑–Ω–∏ –ø–∞—Ü–∏–µ–Ω—Ç–æ–≤, –±–ª–∞–≥–æ–¥–∞—Ä—è —ç—Ç–æ–º—É —É–ª—É—á—à–∞—è –∏—Ö –∫–∞—á–µ—Å—Ç–≤–æ –∂–∏–∑–Ω–∏. –ü—Å–∏—Ö–æ—Ç–µ—Ä–∞–ø–µ–≤—Ç–∏—á–µ—Å–∫–∏–π –ø–æ–¥—Ö–æ–¥ –∫ –ª–µ—á–µ–Ω–∏—é –æ–∂–∏—Ä–µ–Ω–∏—è –∂–µ–ª–∞—Ç–µ–ª—å–Ω–æ –æ—Å—É—â–µ—Å—Ç–≤–ª—è—Ç—å –Ω–∞ —Ä–∞–∑–ª–∏—á–Ω—ã—Ö —É—Ä–æ–≤–Ω—è—Ö (—Å–µ–º—å—è, —à–∫–æ–ª–∞, –æ–±—â–µ—Å—Ç–≤–æ)[ 39]
–ú–µ—Ç–æ–¥—ã –ø–æ–≤–µ–¥–µ–Ω—á–µ—Å–∫–æ–π —Ç–µ—Ä–∞–ø–∏–∏ , –∏—Å–ø–æ–ª—å–∑—É–µ–º—ã–µ –ø—Ä–∏ –ª–µ—á–µ–Ω–∏–∏ –æ–∂–∏—Ä–µ–Ω–∏—è, –Ω–∞—Ü–µ–ª–µ–Ω—ã –Ω–∞ –≤—ã—Ä–∞–±–æ—Ç–∫—É —Å–∞–º–æ–∫–æ–Ω—Ç—Ä–æ–ª—è, –∏–∑–º–µ–Ω–µ–Ω–∏–µ –æ—Ç–Ω–æ—à–µ–Ω–∏—è –∫ –ø–∏—Ç–∞–Ω–∏—é –∏ —Å–≤—è–∑–∞–Ω–Ω—ã—Ö —Å –Ω–∏–º –ø—Ä–∏–≤—ã—á–µ–∫, –Ω–∞ –≤–≤–µ–¥–µ–Ω–∏–µ –ø–æ—Å—Ç–µ–ø–µ–Ω–Ω–æ –≤–æ–∑—Ä–∞—Å—Ç–∞—é—â–∏—Ö —Ñ–∏–∑–∏—á–µ—Å–∫–∏—Ö –Ω–∞–≥—Ä—É–∑–æ–∫ –∏ —Ñ–æ—Ä–º–∏—Ä–æ–≤–∞–Ω–∏–µ –Ω–∞–¥—ë–∂–Ω–æ–π —Å–æ—Ü–∏–∞–ª—å–Ω–æ–π –ø–æ–¥–¥–µ—Ä–∂–∫–∏. –í —Ö–æ–¥–µ –∫–æ–Ω—Ç—Ä–æ–ª–∏—Ä—É–µ–º—ã—Ö –∏—Å–ø—ã—Ç–∞–Ω–∏–π –±—ã–ª–æ –æ–±–Ω–∞—Ä—É–∂–µ–Ω–æ, —á—Ç–æ –ø–∞—Ü–∏–µ–Ω—Ç—ã, –∫ –∫–æ—Ç–æ—Ä—ã–º –ø—Ä–∏–º–µ–Ω—è–ª–∏—Å—å —ç—Ç–∏ –º–µ—Ç–æ–¥—ã, –≤ –¥–∞–ª—å–Ω–µ–π—à–µ–º —Ä–µ–∂–µ –Ω–∞–±–∏—Ä–∞–ª–∏ –ø—Ä–µ–∂–Ω—é—é –º–∞—Å—Å—É —Ç–µ–ª–∞, —á–µ–º —Ç–µ, –∫ –∫–æ–º—É –ø—Ä–∏–º–µ–Ω—è–ª–∏—Å—å –¥—Ä—É–≥–∏–µ –≤–∏–¥—ã –ª–µ—á–µ–Ω–∏—è[ 40] :39 .
–ö–∞–Ω–∞–¥—Å–∫–∏–µ —É—á—ë–Ω—ã–µ —É—Å—Ç–∞–Ω–æ–≤–∏–ª–∏, —á—Ç–æ –Ω–∞ —Ä–∞–∑–≤–∏—Ç–∏–µ –æ–∂–∏—Ä–µ–Ω–∏—è –º–æ–≥—É—Ç –≤–ª–∏—è—Ç—å –Ω–µ–≥–∞—Ç–∏–≤–Ω—ã–µ –æ—Ç–Ω–æ—à–µ–Ω–∏—è —Å —Ä–æ–¥–∏—Ç–µ–ª—è–º–∏; –Ω–∞–æ–±–æ—Ä–æ—Ç, —Ö–æ—Ä–æ—à–∏–µ –æ—Ç–Ω–æ—à–µ–Ω–∏—è, –≤ —á–∞—Å—Ç–Ω–æ—Å—Ç–∏, —Å –æ—Ç—Ü–æ–º –ø–æ–∑–∏—Ç–∏–≤–Ω–æ –≤–ª–∏—è—é—Ç –Ω–∞ —Å–æ—Ö—Ä–∞–Ω–µ–Ω–∏–µ –Ω–æ—Ä–º–∞–ª—å–Ω–æ–≥–æ –≤–µ—Å–∞[ 41]
–ü—Ä–∏ –ø—Ä–∏–º–µ–Ω–µ–Ω–∏–∏ –¥–∏–µ—Ç —Å –æ–≥—Ä–∞–Ω–∏—á–µ–Ω–∏–µ–º –∫–∞–ª–æ—Ä–∏–π–Ω–æ—Å—Ç–∏ –ø–æ—Ç—Ä–µ–±–ª—è–µ–º–æ–π –ø–∏—â–∏, –∞ —Ç–∞–∫–∂–µ –¥–∏–µ—Ç —Å –≤—ã—Å–æ–∫–∏–º —Å–æ–¥–µ—Ä–∂–∞–Ω–∏–µ–º —É–≥–ª–µ–≤–æ–¥–æ–≤, —á–µ–ª–æ–≤–µ–∫ –∏—Å–ø—ã—Ç—ã–≤–∞–µ—Ç –ø–æ—Å—Ç–æ—è–Ω–Ω–æ–µ —á—É–≤—Å—Ç–≤–æ –¥–∏—Å–∫–æ–º—Ñ–æ—Ä—Ç–∞, —á–∞—Å—Ç–æ —Ç–µ—Ä–ø–∏—Ç –Ω–µ—É–¥–∞—á—É –≤ –±–æ—Ä—å–±–µ —Å –æ–∂–∏—Ä–µ–Ω–∏–µ–º –≤ —Å–∏–ª—É –≤—ã—Å–æ–∫–æ–≥–æ —É—Ä–æ–≤–Ω—è –∏–Ω—Å—É–ª–∏–Ω–∞ –≤ –∫—Ä–æ–≤–∏, –∏ –º–æ–∂–µ—Ç –ø—Ä–∏–π—Ç–∏ –∫ –≤—ã–≤–æ–¥—É, —á—Ç–æ –ø—Å–∏—Ö–æ—Ç–µ—Ä–∞–ø–µ–≤—Ç–∏—á–µ—Å–∫–æ–µ –ª–µ—á–µ–Ω–∏–µ –Ω–µ –¥–µ–π—Å—Ç–≤—É–µ—Ç[ 42]
–õ–µ–∫–∞—Ä—Å—Ç–≤–µ–Ω–Ω—ã–µ —Å—Ä–µ–¥—Å—Ç–≤–∞, –∫–∞–∫ –ø—Ä–∞–≤–∏–ª–æ, –ø–æ–∑–≤–æ–ª—è—é—Ç –¥–æ–±–∏—Ç—å—Å—è –ª–∏—à—å –∫—Ä–∞—Ç–∫–æ–≤—Ä–µ–º–µ–Ω–Ω–æ–≥–æ —É–ª—É—á—à–µ–Ω–∏—è, –Ω–æ –Ω–µ —Å—Ç–æ–π–∫–æ–≥–æ, –¥–æ–ª–≥–æ–≤—Ä–µ–º–µ–Ω–Ω–æ–≥–æ —ç—Ñ—Ñ–µ–∫—Ç–∞[ 40] :39 . –ï—Å–ª–∏ –ø–æ—Å–ª–µ –ø—Ä–µ–∫—Ä–∞—â–µ–Ω–∏—è –∫—É—Ä—Å–∞ –º–µ–¥–∏–∫–∞–º–µ–Ω—Ç–æ–∑–Ω–æ–≥–æ –ª–µ—á–µ–Ω–∏—è –ø–∞—Ü–∏–µ–Ω—Ç –Ω–µ –∏–∑–º–µ–Ω–∏–ª –æ–±—Ä–∞–∑ –∂–∏–∑–Ω–∏ –∏ –Ω–µ —Å–æ–±–ª—é–¥–∞–µ—Ç –¥–∏–µ—Ç–∏—á–µ—Å–∫–∏—Ö —Ä–µ–∫–æ–º–µ–Ω–¥–∞—Ü–∏–π, —Ç–æ –º–∞—Å—Å–∞ —Ç–µ–ª–∞ —Å–Ω–æ–≤–∞ —É–≤–µ–ª–∏—á–∏—Ç—Å—è. –í–æ–∑–º–æ–∂–Ω–æ, —ç—Ç–æ —Å–≤—è–∑–∞–Ω–æ —Å —Ç–µ–º, —á—Ç–æ –∏–∑–±—ã—Ç–æ—á–Ω–∞—è –º–∞—Å—Å–∞ —Ç–µ–ª–∞ –≤—ã–∑—ã–≤–∞–µ—Ç –Ω–µ–æ–±—Ä–∞—Ç–∏–º—ã–µ –≤–æ—Å–ø–∞–ª–∏—Ç–µ–ª—å–Ω—ã–µ –ø—Ä–æ—Ü–µ—Å—Å—ã –≤ –≥–∏–ø–æ—Ç–∞–ª–∞–º—É—Å–µ , –∫–æ—Ç–æ—Ä—ã–µ –Ω–∞—Ä—É—à–∞—é—Ç —Ä–∞–±–æ—Ç—É —Ä–µ–≥—É–ª—è—Ü–∏–∏ –∂–∏—Ä–æ–≤–æ–π —Ç–∫–∞–Ω–∏[ 43] –∞–Ω–æ—Ä–µ–∫—Å–∏–≥–µ–Ω–Ω—ã–µ —Å—Ä–µ–¥—Å—Ç–≤–∞ [ 44] –≤—Ä–∞—á–æ–º –∏–Ω–¥–∏–≤–∏–¥—É–∞–ª—å–Ω–æ[ 4]
Фентермин — действует как нейромедиатор норадреналин , снижая аппетит . Может вызвать нервозность, головную боль и бессонницу ;Орлистат — ингибитор панкреатической липазы , приблизительно на 30 % снижает всасывание жиров , не подавляет чувство голода , однако может вызвать недержание стула;Метформин — влияет на метаболизм углеводов, особенно показан при ожирении, связанном с сахарным диабетом .Сибутрамин — ингибитор обратного захвата серотонина и норадреналина. Препарат воздействует на центры насыщения и термогенеза, расположенные в гипоталамусе. Препарат противопоказан пациентам с неконтролируемой артериальной гипертензией .Флуоксетин — антидепрессант, применяется некоторыми специалистами с целью подавления аппетита, однако нет информации о долгосрочных эффектах[ 4] Лоркасерин [англ.] 5-HT2C -рецепторов , подавляет аппетит .Бупропион — ингибитор обратного захвата норадреналина и дофамина , подавляет аппетит .Сочетание Эфедрина с Кофеином — симпатомиметик, стимулирует альфа- и бета-адренорецепторы , стимулирует выработку норадреналина . Широко распространён в Дании для лечения ожирения[ 45]
Топирамат — противоэпилептический препарат, снижает массу тела через неустановленный механизм.Налтрексон — антагонист опиоидных рецепторов , подавляет тягу к вкусной пище.Лираглутид [англ.] глюкагоноподобного пептида-1 (ГПП-1). Предположительно, усиливает действие лептина (гормона насыщения) через подавление его растворимого рецептора[ 46] Семаглутид — агонист рецептора ГПП-1. Подавляет секрецию глюкагона , снижает аппетит и тягу к еде, усиливает секрецию инсулина и снижает уровень глюкозы в крови. В 2021 году продемонстрирована высокая его эффективность при лечении ожирения и очень редкие побочные эффекты[ 47] тирзепатид — синтетический препарат с гормональным действием, он действует одновременно на глюкагоноподобный пептид-1 и глюкозозависимый инсулинотропный полипептид , эффект снижения веса связан с регуляцией метаболизма глюкозы[ 48] [ 49] [ 50] [ 51] Несмотря на большое количество средств для лечения ожирения, почти все из них были запрещены управлением по контролю качества пищевых продуктов и лекарственных средств США из-за серьёзных побочных эффектов. На 2016 год утверждены пять из них: орлистат , Лоркасерин [англ.] фентермин -топирамат , бупропион -налтрексон и Лираглутид [англ.] [ 52]
–ù–∞—Ä—è–¥—É —Å –¥–∏–µ—Ç–æ–π –∏ –º–µ–¥–∏–∫–∞–º–µ–Ω—Ç–æ–∑–Ω–æ–π —Ç–µ—Ä–∞–ø–∏–µ–π –º–æ–≥—É—Ç –ø—Ä–∏–º–µ–Ω—è—Ç—å—Å—è –ø—Ä–µ–ø–∞—Ä–∞—Ç—ã —Ä–∞—Å—Ç–∏—Ç–µ–ª—å–Ω–æ–≥–æ –ø—Ä–æ–∏—Å—Ö–æ–∂–¥–µ–Ω–∏—è –≤ –≤–∏–¥–µ —á–∞—è –∏–ª–∏ –¥—Ä—É–≥–∏—Ö –ª–µ–∫–∞—Ä—Å—Ç–≤–µ–Ω–Ω—ã—Ö —Å—Ä–µ–¥—Å—Ç–≤, –æ–¥–Ω–∞–∫–æ –Ω–µ–æ–±—Ö–æ–¥–∏–º–æ —Ö–æ—Ä–æ—à–æ –∑–Ω–∞—Ç—å –∏—Ö —Å–æ—Å—Ç–∞–≤[ 4]
В некоторых случаях при ожирении применяется уменьшение объёма желудка — бариатрическая операция , которая может проводиться разными способами[ 53]
–°–∞–º—É—é –¥–ª–∏—Ç–µ–ª—å–Ω—É—é –∏—Å—Ç–æ—Ä–∏—é –∏–º–µ–µ—Ç –∂–µ–ª—É–¥–æ—á–Ω–æ–µ —à—É–Ω—Ç–∏—Ä–æ–≤–∞–Ω–∏–µ . –ï–≥–æ –Ω–∞—á–∞–ª–∏ –∏—Å–ø–æ–ª—å–∑–æ–≤–∞—Ç—å –≤ 1960-–µ –≥–æ–¥—ã [ 54]
–ë–∞–Ω–¥–∞–∂–∏—Ä–æ–≤–∞–Ω–∏–µ –∂–µ–ª—É–¥–∫–∞ . –û–ø–µ—Ä–∞—Ü–∏—è –∑–∞–∫–ª—é—á–∞–µ—Ç—Å—è –≤ –Ω–∞–ª–æ–∂–µ–Ω–∏–∏ —Å–∏–ª–∏–∫–æ–Ω–æ–≤–æ–≥–æ –∫–æ–ª—å—Ü–∞ (–∂–µ–ª—É–¥–æ—á–Ω—ã–π –±–∞–Ω–¥–∞–∂) –Ω–∞ –≥—Ä–∞–Ω–∏—Ü–µ –ø–∏—â–µ–≤–æ–¥–∞ –∏ –∂–µ–ª—É–¥–∫–∞. –ë–∞–Ω–¥–∞–∂ —Å–æ–∑–¥–∞—ë—Ç –ø—Ä–µ–ø—è—Ç—Å—Ç–≤–∏–µ –¥–ª—è –ø—Ä–æ—Ö–æ–∂–¥–µ–Ω–∏—è –ø–∏—â–∏, —Ç–µ–º —Å–∞–º—ã–º —Å—Ç–∏–º—É–ª–∏—Ä—É—è —Ä–µ—Ñ–ª–µ–∫—Å–æ–≥–µ–Ω–Ω—É—é –∑–æ–Ω—É –Ω–∞—Å—ã—â–µ–Ω–∏—è. –í—Å–µ —Å–æ–≤—Ä–µ–º–µ–Ω–Ω—ã–µ –±–∞–Ω–¥–∞–∂–∏ —è–≤–ª—è—é—Ç—Å—è —Ä–µ–≥—É–ª–∏—Ä—É–µ–º—ã–º–∏, —Ç–æ –µ—Å—Ç—å –∏—Ö –ø—Ä–æ—Å–≤–µ—Ç–æ–º –º–æ–∂–Ω–æ —É–ø—Ä–∞–≤–ª—è—Ç—å –≤ –∑–∞–≤–∏—Å–∏–º–æ—Å—Ç–∏ –æ—Ç –∏–Ω–¥–∏–≤–∏–¥—É–∞–ª—å–Ω–æ–π —Å–∏—Ç—É–∞—Ü–∏–∏ –ø–∞—Ü–∏–µ–Ω—Ç–∞. –í —Å–æ–≤—Ä–µ–º–µ–Ω–Ω–æ–º –≤–∏–¥–µ –∫–æ–Ω—Å—Ç—Ä—É–∫—Ü–∏—è –±–∞–Ω–¥–∞–∂–∞ –ø—Ä–µ–¥–ª–æ–∂–µ–Ω–∞ –∞–º–µ—Ä–∏–∫–∞–Ω—Å–∫–∏–º —Ö–∏—Ä—É—Ä–≥–æ–º —É–∫—Ä–∞–∏–Ω—Å–∫–æ–≥–æ –ø—Ä–æ–∏—Å—Ö–æ–∂–¥–µ–Ω–∏—è –õ—é–±–æ–º–∏—Ä–æ–º –ö—É–∑–º–∞–∫–æ–º[ 55] –Ý—É–∫–∞–≤–Ω–∞—è –≥–∞—Å—Ç—Ä–æ–ø–ª–∞—Å—Ç–∏–∫–∞ (—Ç–∞–∫–∂–µ –Ω–∞–∑—ã–≤–∞–µ–º–∞—è —Ä—É–∫–∞–≤–Ω–æ–π —Ä–µ–∑–µ–∫—Ü–∏–µ–π –∂–µ–ª—É–¥–∫–∞, "—Å–ª–∏–≤" (–æ—Ç –∞–Ω–≥–ª–∏–π—Å–∫–æ–≥–æ sleeve - —Ä—É–∫–∞–≤)). –û–ø–µ—Ä–∞—Ü–∏—è –∑–∞–∫–ª—é—á–∞–µ—Ç—Å—è –≤ —É–¥–∞–ª–µ–Ω–∏–∏ —á–∞—Å—Ç–∏ –∂–µ–ª—É–¥–∫–∞ –∏ –ø—Ä–µ–≤—Ä–∞—â–µ–Ω–∏–∏ –µ–≥–æ –≤ —Ç–æ–Ω–∫—É—é –¥–ª–∏–Ω–Ω—É—é —Ç—Ä—É–±–∫—É ‚Äî ¬´—Ä—É–∫–∞–≤¬ª. –Å–º–∫–æ—Å—Ç—å –∂–µ–ª—É–¥–∫–∞ –ø—Ä–∏ —ç—Ç–æ–º —É–º–µ–Ω—å—à–∞–µ—Ç—Å—è –ø—Ä–∏–±–ª–∏–∑–∏—Ç–µ–ª—å–Ω–æ –Ω–∞ 80% (–¥–æ 150‚Äî200 –º–ª). –ö –º–µ—Ö–∞–Ω–∏–∑–º–∞–º –¥–µ–π—Å—Ç–≤–∏—è —Ä—É–∫–∞–≤–Ω–æ–π –≥–∞—Å—Ç—Ä–æ–ø–ª–∞—Å—Ç–∏–∫–∏ –≤ –æ—Ç–Ω–æ—à–µ–Ω–∏–∏ —Å–Ω–∏–∂–µ–Ω–∏—è –≤–µ—Å–∞ –æ—Ç–Ω–æ—Å—è—Ç —Å–æ–∑–¥–∞–Ω–∏—è —Ä–µ—Å—Ç—Ä–∏–∫—Ç–∏–≤–Ω–æ–≥–æ —ç—Ñ—Ñ–µ–∫—Ç–∞ –¥–ª—è –ø—Ä–æ—Ö–æ–∂–¥–µ–Ω–∏—è –ø–∏—â–∏ –∑–∞ —Å—á—ë—Ç —É–∑–∫–æ–≥–æ ¬´—Ä—É–∫–∞–≤–∞¬ª, —É—Å–∏–ª–µ–Ω–Ω–∞—è –∞–∫—Ç–∏–≤–∞—Ü–∏—è —Ñ–∞—Ä–Ω–µ–∑–æ–∏–¥–Ω—ã—Ö X-—Ä–µ—Ü–µ–ø—Ç–æ—Ä–æ–≤ [–∞–Ω–≥–ª.] –∂—ë–ª—á–Ω—ã—Ö –∫–∏—Å–ª–æ—Ç [ 56] –≥—Ä–µ–ª–∏–Ω ‚Äî –≥–æ—Ä–º–æ–Ω –≥–æ–ª–æ–¥–∞). –ö–∞–∫ —Å–∞–º–æ—Å—Ç–æ—è—Ç–µ–ª—å–Ω–∞—è –±–∞—Ä–∏–∞—Ç—Ä–∏—á–µ—Å–∫–∞—è –æ–ø–µ—Ä–∞—Ü–∏—è —Ä—É–∫–∞–≤–Ω–∞—è –≥–∞—Å—Ç—Ä–æ–ø–ª–∞—Å—Ç–∏–∫–∞ –ø—Ä–∏–º–µ–Ω—è–µ—Ç—Å—è —Å 2004 –≥–æ–¥–∞[ 57] –ö—Ä–æ–º–µ —Ç—Ä—ë—Ö –æ–ø–∏—Å–∞–Ω–Ω—ã—Ö —Å—Ç–∞–Ω–¥–∞—Ä—Ç–Ω—ã—Ö –æ–ø–µ—Ä–∞—Ü–∏–π, –ø—Ä–µ–¥–ª–æ–∂–µ–Ω–æ –º–Ω–æ–∂–µ—Å—Ç–≤–æ –¥—Ä—É–≥–∏—Ö –æ–ø–µ—Ä–∞—Ü–∏–π, –∫–æ—Ç–æ—Ä—ã–µ –ø—Ä–∏–º–µ–Ω—è—é—Ç—Å—è –Ω–µ —Ç–∞–∫ —á–∞—Å—Ç–æ.
–í –Ω–∞—Å—Ç–æ—è—â–µ–µ –≤—Ä–µ–º—è –±–æ–ª—å—à–∞—è —á–∞—Å—Ç—å –±–∞—Ä–∏–∞—Ç—Ä–∏—á–µ—Å–∫–∏—Ö –æ–ø–µ—Ä–∞—Ü–∏–π –¥–µ–ª–∞–µ—Ç—Å—è –ª–∞–ø–∞—Ä–æ—Å–∫–æ–ø–∏—á–µ—Å–∫–∏–º –ø—É—Ç—ë–º , —á–µ—Ä–µ–∑ –ø—Ä–æ–∫–æ–ª—ã, –ø–æ–¥ –∫–æ–Ω—Ç—Ä–æ–ª–µ–º –æ–ø—Ç–∏—á–µ—Å–∫–æ–π —Å–∏—Å—Ç–µ–º—ã. –û–¥–Ω–∞–∫–æ —Å—É—â–µ—Å—Ç–≤—É—é—Ç –∏ —Ç–µ—Ö–Ω–∏–∫–∏ —à—É–Ω—Ç–∏—Ä—É—é—â–∏—Ö –æ–ø–µ—Ä–∞—Ü–∏–π —á–µ—Ä–µ–∑ "–º–∏–Ω–∏-–¥–æ—Å—Ç—É–ø" - —Ä–∞–∑—Ä–µ–∑ –¥–ª–∏–Ω–æ–π 7-10 —Å–º.
–û–ø–µ—Ä–∞—Ü–∏–∏, –æ—Ç–Ω–æ—Å—è—â–∏–µ—Å—è –∫ –ø–ª–∞—Å—Ç–∏—á–µ—Å–∫–æ–π —Ö–∏—Ä—É—Ä–≥–∏–∏ , —Ç–∞–∫–∏–µ –∫–∞–∫ –ª–∏–ø–æ—Å–∞–∫—Ü–∏—è –∏ –∞–±–¥–æ–º–∏–Ω–æ–ø–ª–∞—Å—Ç–∏–∫–∞ , –Ω–µ –ø—Ä–µ–¥–Ω–∞–∑–Ω–∞—á–µ–Ω—ã –¥–ª—è –±–æ—Ä—å–±—ã —Å –æ–∂–∏—Ä–µ–Ω–∏–µ–º, –∞ —è–≤–ª—è—é—Ç—Å—è —Å–ø–æ—Å–æ–±–æ–º —Ö–∏—Ä—É—Ä–≥–∏—á–µ—Å–∫–æ–π –∫–æ—Ä—Ä–µ–∫—Ü–∏–∏ –º–µ—Å—Ç–Ω—ã—Ö –∫–æ—Å–º–µ—Ç–∏—á–µ—Å–∫–∏—Ö –¥–µ—Ñ–µ–∫—Ç–æ–≤. –•–æ—Ç—è –∫–æ–ª–∏—á–µ—Å—Ç–≤–æ –∂–∏—Ä–∞ –∏ –≤–µ—Å —Ç–µ–ª–∞ –ø–æ—Å–ª–µ –ª–∏–ø–æ—Å–∞–∫—Ü–∏–∏ –º–æ–≥—É—Ç –Ω–µ–∑–Ω–∞—á–∏—Ç–µ–ª—å–Ω–æ —É–º–µ–Ω—å—à–∞—Ç—å—Å—è, –Ω–æ, —Å–æ–≥–ª–∞—Å–Ω–æ –Ω–µ–¥–∞–≤–Ω–µ–º—É –∏—Å—Å–ª–µ–¥–æ–≤–∞–Ω–∏—é –±—Ä–∏—Ç–∞–Ω—Å–∫–∏—Ö –≤—Ä–∞—á–µ–π , –¥–ª—è –∑–¥–æ—Ä–æ–≤—å—è —Ç–∞–∫–∞—è –æ–ø–µ—Ä–∞—Ü–∏—è –±–µ—Å–ø–æ–ª–µ–∑–Ω–∞[ 58] [ 59] –≤–∏—Å—Ü–µ—Ä–∞–ª—å–Ω—ã–π –∂–∏—Ä , –Ω–∞—Ö–æ–¥—è—â–∏–π—Å—è –≤ —Å–∞–ª—å–Ω–∏–∫–µ, –∞ —Ç–∞–∫–∂–µ –≤–æ–∫—Ä—É–≥ –≤–Ω—É—Ç—Ä–µ–Ω–Ω–∏—Ö –æ—Ä–≥–∞–Ω–æ–≤, —Ä–∞—Å–ø–æ–ª–æ–∂–µ–Ω–Ω—ã—Ö –≤ –±—Ä—é—à–Ω–æ–π –ø–æ–ª–æ—Å—Ç–∏[ 60] [ 61] –±–∞—Ä–∏–∞—Ç—Ä–∏—á–µ—Å–∫–∞—è —Ö–∏—Ä—É—Ä–≥–∏—è .
–û–ø–µ—Ä–∞—Ç–∏–≤–Ω–æ–µ –ª–µ—á–µ–Ω–∏–µ –æ–∂–∏—Ä–µ–Ω–∏—è –∏–º–µ–µ—Ç —Å—Ç—Ä–æ–≥–∏–µ –ø–æ–∫–∞–∑–∞–Ω–∏—è, –æ–Ω–æ –Ω–µ –ø—Ä–µ–¥–Ω–∞–∑–Ω–∞—á–µ–Ω–æ –¥–ª—è —Ç–µ—Ö, –∫—Ç–æ —Å—á–∏—Ç–∞–µ—Ç, —á—Ç–æ —É –Ω–∏—Ö –ø—Ä–æ—Å—Ç–æ –µ—Å—Ç—å –ª–∏—à–Ω–∏–π –≤–µ—Å. –°—á–∏—Ç–∞–µ—Ç—Å—è, —á—Ç–æ –ø–æ–∫–∞–∑–∞–Ω–∏—è –∫ —Ö–∏—Ä—É—Ä–≥–∏—á–µ—Å–∫–æ–º—É –ª–µ—á–µ–Ω–∏—é –æ–∂–∏—Ä–µ–Ω–∏—è –≤–æ–∑–Ω–∏–∫–∞—é—Ç –ø—Ä–∏ –ò–ú–¢ ‚â• 40. –û–¥–Ω–∞–∫–æ –µ—Å–ª–∏ —É –ø–∞—Ü–∏–µ–Ω—Ç–∞ –∏–º–µ—é—Ç—Å—è —Ç–∞–∫–∏–µ –ø—Ä–æ–±–ª–µ–º—ã, –∫–∞–∫ —Å–∞—Ö–∞—Ä–Ω—ã–π –¥–∏–∞–±–µ—Ç 2-–≥–æ —Ç–∏–ø–∞, –≥–∏–ø–µ—Ä—Ç–æ–Ω–∏—á–µ—Å–∫–∞—è –±–æ–ª–µ–∑–Ω—å, –≤–∞—Ä–∏–∫–æ–∑–Ω–æ–µ —Ä–∞—Å—à–∏—Ä–µ–Ω–∏–µ –≤–µ–Ω –∏ –ø—Ä–æ–±–ª–µ–º—ã —Å —Å—É—Å—Ç–∞–≤–∞–º–∏ –Ω–æ–≥, –ø–æ–∫–∞–∑–∞–Ω–∏—è –≤–æ–∑–Ω–∏–∫–∞—é—Ç —É–∂–µ –ø—Ä–∏ –ò–ú–¢ ‚â• 35. –í –ø–æ—Å–ª–µ–¥–Ω–µ–µ –≤—Ä–µ–º—è –≤ –º–µ–∂–¥—É–Ω–∞—Ä–æ–¥–Ω–æ–π –ª–∏—Ç–µ—Ä–∞—Ç—É—Ä–µ –ø–æ—è–≤–ª—è—é—Ç—Å—è —Ä–∞–±–æ—Ç—ã, –∏–∑—É—á–∞–≤—à–∏–µ —ç—Ñ—Ñ–µ–∫—Ç–∏–≤–Ω–æ—Å—Ç—å –±–∞–Ω–¥–∞–∂–∏—Ä–æ–≤–∞–Ω–∏—è –∂–µ–ª—É–¥–∫–∞ —É –ø–∞—Ü–∏–µ–Ω—Ç–æ–≤ —Å –ò–ú–¢ 30 –∏ –≤—ã—à–µ. –ë–æ–ª–µ–µ —Ç–æ–≥–æ, –≤ —Ñ–µ–≤—Ä–∞–ª–µ 2011 –≥–æ–¥–∞ –∞–º–µ—Ä–∏–∫–∞–Ω—Å–∫–∏–π –ª–∏—Ü–µ–Ω–∑–∏—Ä—É—é—â–∏–π –æ—Ä–≥–∞–Ω FDA –ø—Ä–∏–Ω—è–ª —Ä–µ—à–µ–Ω–∏–µ —Ä–∞–∑—Ä–µ—à–∏—Ç—å –±–∞–Ω–¥–∞–∂–∏—Ä–æ–≤–∞–Ω–∏–µ –∂–µ–ª—É–¥–∫–∞, –Ω–∞—á–∏–Ω–∞—è —Å –ò–ú–¢ ‚â• 30[ 62]
–ë–∞—Ä–∏–∞—Ç—Ä–∏—á–µ—Å–∫–∞—è —Ö–∏—Ä—É—Ä–≥–∏—á–µ—Å–∫–∞—è –æ–ø–µ—Ä–∞—Ü–∏—è –ø–æ–∫–∞–∑–∞–Ω–∞ —á–∞—Å—Ç–∏ –ª—é–¥–µ–π —Å –∏–Ω–¥–µ–∫—Å–æ–º –º–∞—Å—Å—ã —Ç–µ–ª–∞ –±–æ–ª—å—à–µ 35 –∏ –∑–∞–±–æ–ª–µ–≤–∞–Ω–∏—è–º–∏, —Å–æ–ø—É—Ç—Å—Ç–≤—É—é—â–∏–º–∏ –æ–∂–∏—Ä–µ–Ω–∏—é, –∫–æ–≥–¥–∞ –Ω–∞–¥–æ —Å–Ω–∏–∑–∏—Ç—å –º–∞—Å—Å—É —Ç–µ–ª–∞ –Ω–∞ 30% –∏ –±–æ–ª–µ–µ. –•–∏—Ä—É—Ä–≥–∏—á–µ—Å–∫–æ–µ –≤–º–µ—à–∞—Ç–µ–ª—å—Å—Ç–≤–æ –Ω–∞–∑–Ω–∞—á–∞–µ—Ç—Å—è —Å—Ç—Ä–æ–≥–æ –∏–Ω–¥–∏–≤–∏–¥—É–∞–ª—å–Ω–æ[ 53]
–í –Ý–æ—Å—Å–∏–π—Å–∫–æ–π –§–µ–¥–µ—Ä–∞—Ü–∏–∏ –±–∞—Ä–∏–∞—Ç—Ä–∏—á–µ—Å–∫–∞—è –æ–ø–µ—Ä–∞—Ü–∏—è –æ–ø–ª–∞—á–∏–≤–∞–µ—Ç—Å—è –∏–∑ —Å—Ä–µ–¥—Å—Ç–≤ –û–ú–° –ø–æ —Ä–µ–≥–∏–æ–Ω–∞–ª—å–Ω–æ–π –∫–≤–æ—Ç–µ –Ω–∞ –≤—ã—Å–æ–∫–æ—Ç–µ—Ö–Ω–æ–ª–æ–≥–∏—á–Ω—É—é –º–µ–¥–∏—Ü–∏–Ω—Å–∫—É—é –ø–æ–º–æ—â—å –ª–∏–±–æ –ø—Ä–æ–≤–æ–¥–∏—Ç—Å—è –≤ –∫–æ–º–º–µ—Ä—á–µ—Å–∫–æ–π –∫–ª–∏–Ω–∏–∫–µ (–Ω–∞ 2024 –≥–æ–¥ —Å—Ç–æ–∏–º–æ—Å—Ç—å –æ–ø–µ—Ä–∞—Ü–∏–∏ —Å–æ—Å—Ç–∞–≤–ª—è–µ—Ç –æ—Ç 130 —Ç—ã—Å—è—á —Ä—É–±–ª–µ–π). –û–ø–µ—Ä–∞—Ü–∏—é –ø–æ –∫–≤–æ—Ç–µ –º–æ–≥—É—Ç –ø–æ–ª—É—á–∏—Ç—å –ª—é–¥–∏ —Å –ò–ú–¢ 40 –∏ –≤—ã—à–µ –∏ –æ–±—è–∑–∞—Ç–µ–ª—å–Ω—ã–º –Ω–∞–ª–∏—á–∏–µ–º —Å–∞—Ö–∞—Ä–Ω–æ–≥–æ –¥–∏–∞–±–µ—Ç–∞ 2-–≥–æ —Ç–∏–ø–∞[ 53]
Ожирение сокращает жизнь — риск преждевременной смерти увеличивается на 11 % при увеличении окружности талии на каждые 10 см[ 63] [ 64]
–ú–µ—Ç–∞–±–æ–ª–∏—á–µ—Å–∫–∏–π —Å–∏–Ω–¥—Ä–æ–º ‚Äî –∫–æ–º–ø–ª–µ–∫—Å –º–µ—Ç–∞–±–æ–ª–∏—á–µ—Å–∫–∏—Ö, –≥–æ—Ä–º–æ–Ω–∞–ª—å–Ω—ã—Ö –∏ –∫–ª–∏–Ω–∏—á–µ—Å–∫–∏—Ö –Ω–∞—Ä—É—à–µ–Ω–∏–π, —è–≤–ª—è—é—â–∏—Ö—Å—è —Ñ–∞–∫—Ç–æ—Ä–∞–º–∏ —Ä–∏—Å–∫–∞ —Ä–∞–∑–≤–∏—Ç–∏—è —Å–µ—Ä–¥–µ—á–Ω–æ-—Å–æ—Å—É–¥–∏—Å—Ç—ã—Ö –∑–∞–±–æ–ª–µ–≤–∞–Ω–∏–π. –í –æ—Å–Ω–æ–≤–µ –º–µ—Ç–∞–±–æ–ª–∏—á–µ—Å–∫–æ–≥–æ —Å–∏–Ω–¥—Ä–æ–º–∞ –ª–µ–∂–∏—Ç –Ω–µ–≤–æ—Å–ø—Ä–∏–∏–º—á–∏–≤–æ—Å—Ç—å —Ç–∫–∞–Ω–µ–π –∫ –∏–Ω—Å—É–ª–∏–Ω—É.–ì–∞—Å—Ç—Ä–æ—ç–∑–æ—Ñ–∞–≥–µ–∞–ª—å–Ω–∞—è —Ä–µ—Ñ–ª—é–∫—Å–Ω–∞—è –±–æ–ª–µ–∑–Ω—å ‚Äî –æ—Ç–Ω–æ—Å–∏—Ç—Å—è –∫ –Ω–∞–∏–±–æ–ª–µ–µ —Ä–∞—Å–ø—Ä–æ—Å—Ç—Ä–∞–Ω—ë–Ω–Ω—ã–º –∑–∞–±–æ–ª–µ–≤–∞–Ω–∏—è–º –∂–µ–ª—É–¥–æ—á–Ω–æ-–∫–∏—à–µ—á–Ω–æ–≥–æ —Ç—Ä–∞–∫—Ç–∞ –∏ —Å—Ä–∞–≤–Ω–∏–º–∞ –ø–æ —á–∞—Å—Ç–æ—Ç–µ —Å —è–∑–≤–µ–Ω–Ω–æ–π –∏ –∂–µ–ª—á–Ω–æ–∫–∞–º–µ–Ω–Ω–æ–π –±–æ–ª–µ–∑–Ω—è–º–∏. –ó–∞–±—Ä–æ—Å –∫–∏—Å–ª–æ–≥–æ –∂–µ–ª—É–¥–æ—á–Ω–æ–≥–æ —Å–æ–¥–µ—Ä–∂–∏–º–æ–≥–æ –≤ –Ω–∏–∂–Ω—é—é —Ç—Ä–µ—Ç—å –ø–∏—â–µ–≤–æ–¥–∞. –ü—Ä–∏–º–µ—Ä–Ω–æ –≤ 10 % —Å–ª—É—á–∞–µ–≤ –∫–∏—Å–ª—ã–π —Ä–µ—Ñ–ª—é–∫—Å –∫–æ–º–±–∏–Ω–∏—Ä—É–µ—Ç—Å—è —Å–æ —â–µ–ª–æ—á–Ω—ã–º, —Ç–æ –µ—Å—Ç—å –≤ –ø–∏—â–µ–≤–æ–¥ –æ–¥–Ω–æ–≤—Ä–µ–º–µ–Ω–Ω–æ –∑–∞–±—Ä–∞—Å—ã–≤–∞–µ—Ç—Å—è –∏ –∂–µ–ª—É–¥–æ—á–Ω–æ–µ —Å–æ–¥–µ—Ä–∂–∏–º–æ–µ, –∏ —Å–æ–¥–µ—Ä–∂–∏–º–æ–µ –¥–≤–µ–Ω–∞–¥—Ü–∞—Ç–∏–ø–µ—Ä—Å—Ç–Ω–æ–π –∫–∏—à–∫–∏. –Ý–µ—Ñ–ª—é–∫—Å —Ä–∞–∑–≤–∏–≤–∞–µ—Ç—Å—è —É —Ç—É—á–Ω—ã—Ö –ª—é–¥–µ–π, —É –ª—é–±–∏—Ç–µ–ª–µ–π –ø–æ–µ—Å—Ç—å, –æ—Å–æ–±–µ–Ω–Ω–æ –Ω–∞ –Ω–æ—á—å, —É –∑–ª–æ—É–ø–æ—Ç—Ä–µ–±–ª—è—é—â–∏—Ö –∞–ª–∫–æ–≥–æ–ª–µ–º, –∫–æ—Ñ–µ, –∑–ª–æ—Å—Ç–Ω—ã—Ö –∫—É—Ä–∏–ª—å—â–∏–∫–æ–≤.–°–∞—Ö–∞—Ä–Ω—ã–π –¥–∏–∞–±–µ—Ç 2-–≥–æ —Ç–∏–ø–∞ ‚Äî –Ω–∞–ª–∏—á–∏–µ —Ä–µ–∑–∏—Å—Ç–µ–Ω—Ç–Ω–æ—Å—Ç–∏ –∫ –∏–Ω—Å—É–ª–∏–Ω—É (–Ω–µ–≤–æ—Å–ø—Ä–∏–∏–º—á–∏–≤–æ—Å—Ç–∏ –∫–ª–µ—Ç–æ–∫ –∫ –≤–æ–∑–¥–µ–π—Å—Ç–≤–∏—é –≥–æ—Ä–º–æ–Ω–∞) –∏ –Ω–∞—Ä—É—à–µ–Ω–∏–µ –µ–≥–æ —Å–µ–∫—Ä–µ—Ü–∏–∏ –∫–ª–µ—Ç–∫–∞–º–∏ –ø–æ–¥–∂–µ–ª—É–¥–æ—á–Ω–æ–π –∂–µ–ª–µ–∑—ã.–ò—à–µ–º–∏—á–µ—Å–∫–∞—è –±–æ–ª–µ–∑–Ω—å —Å–µ—Ä–¥—Ü–∞ (–ò–ë–°) ‚Äî –±–æ–ª–µ–∑–Ω—å, –æ–±—ä–µ–¥–∏–Ω—è—é—â–∞—è —Å—Ç–µ–Ω–æ–∫–∞—Ä–¥–∏—é, –∏–Ω—Ñ–∞—Ä–∫—Ç –º–∏–æ–∫–∞—Ä–¥–∞ –∏ –∞—Ç–µ—Ä–æ—Å–∫–ª–µ—Ä–æ—Ç–∏—á–µ—Å–∫–∏–π –∫–∞—Ä–¥–∏–æ—Å–∫–ª–µ—Ä–æ–∑. –ò–ë–° —Ä–∞–∑–≤–∏–≤–∞–µ—Ç—Å—è –∏–∑-–∑–∞ –Ω–µ–¥–æ—Å—Ç–∞—Ç–æ—á–Ω–æ–≥–æ –∫—Ä–æ–≤–æ—Å–Ω–∞–±–∂–µ–Ω–∏—è –∫–æ—Ä–æ–Ω–∞—Ä–Ω—ã—Ö –∞—Ä—Ç–µ—Ä–∏–π —Å–µ—Ä–¥—Ü–∞ –≤—Å–ª–µ–¥—Å—Ç–≤–∏–µ —Å—É–∂–µ–Ω–∏—è –∏—Ö –ø—Ä–æ—Å–≤–µ—Ç–∞.–ò–Ω—Ñ–∞—Ä–∫—Ç –º–∏–æ–∫–∞—Ä–¥–∞ ‚Äî –≥–∏–±–µ–ª—å —É—á–∞—Å—Ç–∫–∞ —Å–µ—Ä–¥–µ—á–Ω–æ–π –º—ã—à—Ü—ã, –æ–±—É—Å–ª–æ–≤–ª–µ–Ω–Ω–∞—è –æ—Å—Ç—Ä—ã–º –Ω–∞—Ä—É—à–µ–Ω–∏–µ–º –∫—Ä–æ–≤–æ–æ–±—Ä–∞—â–µ–Ω–∏—è –≤ —ç—Ç–æ–º —É—á–∞—Å—Ç–∫–µ.–ò–Ω—Å—É–ª—å—Ç ‚Äî –æ—Å—Ç—Ä–æ–µ –Ω–∞—Ä—É—à–µ–Ω–∏–µ –º–æ–∑–≥–æ–≤–æ–≥–æ –∫—Ä–æ–≤–æ–æ–±—Ä–∞—â–µ–Ω–∏—è.–ê—Ä—Ç–µ—Ä–∏–∞–ª—å–Ω–∞—è –≥–∏–ø–µ—Ä—Ç–µ–Ω–∑–∏—è ‚Äî —Å–∞–º–æ–µ —Ä–∞—Å–ø—Ä–æ—Å—Ç—Ä–∞–Ω—ë–Ω–Ω–æ–µ –∑–∞–±–æ–ª–µ–≤–∞–Ω–∏–µ —Å–µ—Ä–¥–µ—á–Ω–æ-—Å–æ—Å—É–¥–∏—Å—Ç–æ–π —Å–∏—Å—Ç–µ–º—ã, —Ö–∞—Ä–∞–∫—Ç–µ—Ä–∏–∑—É—é—â–µ–µ—Å—è –ø–æ–≤—ã—à–µ–Ω–∏–µ–º –∞—Ä—Ç–µ—Ä–∏–∞–ª—å–Ω–æ–≥–æ –¥–∞–≤–ª–µ–Ω–∏—è.–•—Ä–æ–Ω–∏—á–µ—Å–∫–∞—è –≤–µ–Ω–æ–∑–Ω–∞—è –Ω–µ–¥–æ—Å—Ç–∞—Ç–æ—á–Ω–æ—Å—Ç—å ‚Äî —Å–∏–Ω–¥—Ä–æ–º, —Ö–∞—Ä–∞–∫—Ç–µ—Ä–∏–∑—É—é—â–∏–π—Å—è –Ω–∞—Ä—É—à–µ–Ω–∏—è–º–∏ –≤–µ–Ω–æ–∑–Ω–æ–≥–æ –æ—Ç—Ç–æ–∫–∞, –∫–æ—Ç–æ—Ä—ã–π –ø—Ä–∏–≤–æ–¥—è—Ç –∫ –¥–µ–∑–æ—Ä–≥–∞–Ω–∏–∑–∞—Ü–∏–∏ —Ä–µ–≥–∏–æ–Ω–∞—Ä–Ω–æ–π —Å–∏—Å—Ç–µ–º—ã –º–∏–∫—Ä–æ—Ü–∏—Ä–∫—É–ª—è—Ü–∏–∏.
Холецистит — воспаление желчного пузыря.Желчекаменная болезнь — заболевание, при котором в желчном пузыре или в желчных протоках образуются камни.Артриты — аутоиммунное заболевание, которое приводит к хроническому воспалению суставов, кроме того поражаются околосуставные и некоторые другие ткани, органы и системы организма, поэтому ревматоидный артрит относят к системным заболеваниям.Деформирующий остеоартроз — хроническое невоспалительное заболевание суставов (суставных хрящей).
Грыжи межпозвоночных дисков — на очень тонкой хрящевой пластинке, покрывающей тело позвонка со стороны диска, появляется трещина, в результате чего кровь изливается в вещество диска и способствует быстрому развитию его грыжи.
Синдром поликистозных яичников — эндокринное заболевание, при котором яичники увеличены и содержат множество маленьких пузырьков, заполненных жидкостью.
Онкологические заболевания — злокачественные опухоли, возникающие из клеток эпителия, в органах и тканях организма. Эпителиальные клетки обладают способностью быстрого деления и размножения. Онкологические заболевания развиваются при перерождении обычных клеток в опухолевые.Панкреатит — воспаление поджелудочной железы.Жировая дистрофия печени — накопление жира в печёночных клетках.Крайняя степень ожирения с альвеолярной гиповентиляцией — состояние, при котором люди с крайней степенью ожирения испытывают альвеолярную гиповентиляцию(не способны дышать достаточно глубоко и быстро), что ведёт к низкому уровню кислорода и высокому уровню углекислого газа в крови.Эректильная дисфункция — у мужчин, неспособность достигать и поддерживать эрекцию. Происходит из-за гормональных нарушений, развивающихся в связи с ожирением и снижением уровня тестостерона, что ведёт к андрогенодефициту.
–ü—Ä–æ–≥–Ω–æ–∑ –≤–æ –º–Ω–æ–≥–æ–º –∑–∞–≤–∏—Å–∏—Ç –æ—Ç —Ñ–æ—Ä–º—ã, —Å—Ç–µ–ø–µ–Ω–∏ –≤—ã—Ä–∞–∂–µ–Ω–Ω–æ—Å—Ç–∏ –æ–∂–∏—Ä–µ–Ω–∏—è, –Ω–∞–ª–∏—á–∏—è –æ—Å–ª–æ–∂–Ω–µ–Ω–∏–π –∏ —Å–æ–ø—É—Ç—Å—Ç–≤—É—é—â–∏—Ö –∑–∞–±–æ–ª–µ–≤–∞–Ω–∏–π [ 4] [ 65] [ 66]
‚Üë Disease Ontology (–∞–Ω–≥–ª.) ‚Äî 2016. ‚Üë 1 2 3 4 5 6 7 8 9 10 –í–û–ó: –û–∂–∏—Ä–µ–Ω–∏–µ –∏ –∏–∑–±—ã—Ç–æ—á–Ω—ã–π –≤–µ—Å, 2018 .‚Üë 1 2 3 4 –ë–∞—Ö–≤–∞–ª–æ–≤–∞ .‚Üë 1 2 3 4 5 6 7 8 9 10 –ï—Ñ–∏–º–æ–≤ –∏ –¥—Ä., 2007 .‚Üë 1 2 –°—Ç–∞—Å–µ–≤–∏—á, –ö. –ö–∞–∫ –æ–∂–∏—Ä–µ–Ω–∏–µ —É—Ö—É–¥—à–∞–µ—Ç —É–º—Å—Ç–≤–µ–Ω–Ω—ã–µ —Å–ø–æ—Å–æ–±–Ω–æ—Å—Ç–∏ : [–∞—Ä—Ö. 16 —Å–µ–Ω—Ç—è–±—Ä—è 2018‚Üë –î–æ—Ä–æ–∂–µ–≤–µ—Ü, –ê. –ù. –ò—Å–∫–∞–∂–µ–Ω–∏–µ –æ–±—Ä–∞–∑–∞ —Ñ–∏–∑–∏—á–µ—Å–∫–æ–≥–æ –Ø —É –±–æ–ª—å–Ω—ã—Ö –æ–∂–∏—Ä–µ–Ω–∏–µ–º –∏ –Ω–µ—Ä–≤–Ω–æ–π –∞–Ω–æ—Ä–µ–∫—Å–∏–µ–π : [–∞—Ä—Ö. 15 —è–Ω–≤–∞—Ä—è 2021–ú. , 1986. ‚Äî 194 —Å. ‚Äî [–Ý–µ–ø—Ä–∏–Ω—Ç: –ú.: –Ý–ì–ë, 2005 ‚Äî (–ò–∑ —Ñ–æ–Ω–¥–æ–≤ –Ý–æ—Å—Å–∏–π—Å–∫–æ–π –≥–æ—Å—É–¥–∞—Ä—Å—Ç–≤–µ–Ω–Ω–æ–π –±–∏–±–ª–∏–æ—Ç–µ–∫–∏)]. ‚Äî –£–î–ö 152.32:616-056.52:616.89-008.441.42(G) ‚Üë EarthTrends: Nutrition: Calorie supply per capita (–Ω–µ–æ–ø—Ä.) . World Resources Institute . –î–∞—Ç–∞ –æ–±—Ä–∞—â–µ–Ω–∏—è: 18 –æ–∫—Ç—è–±—Ä—è 2009. –ê—Ä—Ö–∏–≤–∏—Ä–æ–≤–∞–Ω–æ 22 –∞–≤–≥—É—Å—Ç–∞ 2011 –≥–æ–¥–∞.‚Üë FAO: Food Security Statistics (–Ω–µ–æ–ø—Ä.) . Food and Agriculture Organization of the United Nations . –î–∞—Ç–∞ –æ–±—Ä–∞—â–µ–Ω–∏—è: 18 –æ–∫—Ç—è–±—Ä—è 2009. –ê—Ä—Ö–∏–≤–∏—Ä–æ–≤–∞–Ω–æ 4 –∞–≤–≥—É—Å—Ç–∞ 2009 –≥–æ–¥–∞.‚Üë Beaulieu, K. Does Habitual Physical Activity Increase the Sensitivity of the Appetite Control System? : A Systematic Review : [–∞–Ω–≥–ª. ‚Ķ [et al. ] // Sports Medicine : –∂—É—Ä–Ω. ‚Äî 2016. ‚Äî Vol. 46, no. 12 (December). ‚Äî P. 1897‚Äì1919. ‚Äî doi :10.1007/s40279-016-0518-9 . ‚Äî PMID 27002623 . ‚Äî PMC 5097075 .‚Üë –£—á–µ–Ω—ã–µ –æ–ø—Ä–æ–≤–µ—Ä–≥–ª–∏ –≥–ª–∞–≤–Ω—ã–π –º–∏—Ñ –æ –ø—Ä–∏—á–∏–Ω–∞—Ö –æ–∂–∏—Ä–µ–Ω–∏—è // –Ý–ò–ê –ù–æ–≤–æ—Å—Ç–∏. ‚Äî 2020. ‚Äî 9 —è–Ω–≤–∞—Ä—è.‚Üë Murthy, Venkatesh L. Polygenic Risk, Fitness, and Obesity in the Coronary Artery Risk Development in Young Adults (CARDIA) Study : [–∞–Ω–≥–ª. ‚Ķ [et al. ] // JAMA Cardiology. ‚Äî 2020. ‚Äî doi :10.1001/jamacardio.2019.5220 .‚Üë 1 2 –î–æ–∫—Ç–æ—Ä –ü–æ–ª –ú—ç–π—Å–æ–Ω ‚Äî ¬´–ù–∏–∑–∫–æ—É–≥–ª–µ–≤–æ–¥–Ω–æ–µ –ø–∏—Ç–∞–Ω–∏–µ —Å —Ç–æ—á–∫–∏ –∑—Ä–µ–Ω–∏—è –≤—Ä–∞—á–∞¬ª –Ω–∞ YouTube (–∞–Ω–≥–ª.) ‚Üë Khan, U. Nonfunctioning and Subclinical Cortisol Secreting Adrenal Incidentalomas and their Association with Metabolic Syndrome : A Systematic Review : [–∞–Ω–≥–ª. doi :10.4103/ijem.IJEM_52_19 . ‚Äî PMID 31641636 . ‚Äî PMC 6683688 .‚Üë F. B. Hu. Resolved: there is sufficient scientific evidence that decreasing sugar-sweetened beverage consumption will reduce the prevalence of obesity and obesity-related diseases // Obesity Reviews: An Official Journal of the International Association for the Study of Obesity. ‚Äî 2013-08. ‚Äî –¢. 14 , –≤—ã–ø. 8 . ‚Äî –°. 606‚Äì619 . ‚Äî ISSN 1467-789X . ‚Äî doi :10.1111/obr.12040 . –ê—Ä—Ö–∏–≤–∏—Ä–æ–≤–∞–Ω–æ 21 –∏—é–Ω—è 2023 –≥–æ–¥–∞.‚Üë Critchell, James Troubridge, (22 April 1850‚Äì8 Nov. 1917), JP; late London correspondent of Pastoralists‚Äô Review, Sydney Morning Herald, North Queensland Register, and Queensland Sugar Journal // Who Was Who. ‚Äî Oxford University Press, 2007-12-01. –ê—Ä—Ö–∏–≤–∏—Ä–æ–≤–∞–Ω–æ 7 –∏—é–Ω—è 2020 –≥–æ–¥–∞.‚Üë Emily Willingham. Some Sugar Substitutes Affect Blood Glucose and Gut Bacteria (–∞–Ω–≥–ª.) . Scientific American . –î–∞—Ç–∞ –æ–±—Ä–∞—â–µ–Ω–∏—è: 21 –∏—é–Ω—è 2023. –ê—Ä—Ö–∏–≤–∏—Ä–æ–≤–∞–Ω–æ 19 –∞–≤–≥—É—Å—Ç–∞ 2023 –≥–æ–¥–∞.‚Üë 1 2 I. Faus. Recent developments in the characterization and biotechnological production of sweet-tasting proteins (–∞–Ω–≥–ª.) // Applied Microbiology and Biotechnology. ‚Äî 2000-02-01. ‚Äî Vol. 53 , iss. 2 . ‚Äî P. 145‚Äì151 . ‚Äî ISSN 1432-0614 . ‚Äî doi :10.1007/s002530050001 .‚Üë 1 2 3 Fawibe O.O. Ogunyale O.G. Ajiboye A.A. Agboola D.A. Botanical and Protein Sweeteners (–∞–Ω–≥–ª.) // Journal of Advanced Laboratory Research in Biology : journal. ‚Äî 2014. ‚Äî 1 October (vol. 5 , no. 4 ). ‚Äî P. 169-187 . ‚Äî ISSN 0976-7614 . –ê—Ä—Ö–∏–≤–∏—Ä–æ–≤–∞–Ω–æ 26 –∞–ø—Ä–µ–ª—è 2023 –≥–æ–¥–∞.‚Üë Food and Drug Administration. Thaumatin, Generally Recognized as Safe Notice (–∞–Ω–≥–ª.) . www.fda.gov . USA DEPARTMENT OF HEALTH AND HUMAN SERVICES (29 —Ñ–µ–≤—Ä–∞–ª—è 2016). –î–∞—Ç–∞ –æ–±—Ä–∞—â–µ–Ω–∏—è: 21 –∏—é–Ω—è 2023. –ê—Ä—Ö–∏–≤–∏—Ä–æ–≤–∞–Ω–æ 28 –¥–µ–∫–∞–±—Ä—è 2022 –≥–æ–¥–∞.‚Üë EFSA Panel on Food Additives and Nutrient Sources added to Food (ANS). Scientific Opinion on the safety of the extension of use of thaumatin (E 957) // EFSA Journal. ‚Äî 2015-11. ‚Äî –¢. 13 , –≤—ã–ø. 11 . ‚Äî doi :10.2903/j.efsa.2015.4290 .‚Üë –¢–Ý –¢–° 029/2012 –¢–µ—Ö–Ω–∏—á–µ—Å–∫–∏–π —Ä–µ–≥–ª–∞–º–µ–Ω—Ç –¢–∞–º–æ–∂–µ–Ω–Ω–æ–≥–æ —Å–æ—é–∑–∞ "–¢—Ä–µ–±–æ–≤–∞–Ω–∏—è –±–µ–∑–æ–ø–∞—Å–Ω–æ—Å—Ç–∏ –ø–∏—â–µ–≤—ã—Ö –¥–æ–±–∞–≤–æ–∫, –∞—Ä–æ–º–∞—Ç–∏–∑–∞—Ç–æ—Ä–æ–≤ –∏ —Ç–µ—Ö–Ω–æ–ª–æ–≥–∏—á–µ—Å–∫–∏—Ö –≤—Å–ø–æ–º–æ–≥–∞—Ç–µ–ª—å–Ω—ã—Ö —Å—Ä–µ–¥—Å—Ç–≤" –æ—Ç 20 –∏—é–ª—è 2012 - docs.cntd.ru (–Ω–µ–æ–ø—Ä.) . docs.cntd.ru . –î–∞—Ç–∞ –æ–±—Ä–∞—â–µ–Ω–∏—è: 21 –∏—é–Ω—è 2023. –ê—Ä—Ö–∏–≤–∏—Ä–æ–≤–∞–Ω–æ 9 –∏—é–Ω—è 2022 –≥–æ–¥–∞.‚Üë Causes - NHLBI, NIH (–∞–Ω–≥–ª.) . www.nhlbi.nih.gov. –î–∞—Ç–∞ –æ–±—Ä–∞—â–µ–Ω–∏—è: 12 –º–∞—Ä—Ç–∞ 2017. –ê—Ä—Ö–∏–≤–∏—Ä–æ–≤–∞–Ω–æ 4 –∞–ø—Ä–µ–ª—è 2017 –≥–æ–¥–∞.‚Üë –ö–∞–∫–∏–µ –ø—Ä–∏—á–∏–Ω—ã –Ω–∞–∫–æ–ø–ª–µ–Ω–∏—è –ª–∏—à–Ω–µ–≥–æ –∂–∏—Ä–∞ –≤ —Ç–µ–ª–µ? . –ê—Ä—Ö–∏–≤–∏—Ä–æ–≤–∞–Ω–æ 13 –º–∞—Ä—Ç–∞ 2017. –î–∞—Ç–∞ –æ–±—Ä–∞—â–µ–Ω–∏—è: 12 –º–∞—Ä—Ç–∞ 2017 .‚Üë –ë–∏—Ç–≤–∞ –∑–∞ —Å–æ–Ω: –ö–∞–∫ –∏–∑–±–∞–≤–∏—Ç—å—Å—è –æ—Ç –±–µ—Å—Å–æ–Ω–Ω–∏—Ü—ã? // ¬´–ê–∏–§ –ó–¥–æ—Ä–æ–≤—å–µ¬ª. ‚Äî 2011. ‚Äî 15 –¥–µ–∫–∞–±—Ä—è. ‚Äî ‚Ññ 50. (–Ω–µ–æ–ø—Ä.) –î–∞—Ç–∞ –æ–±—Ä–∞—â–µ–Ω–∏—è: 14 –∞–ø—Ä–µ–ª—è 2020. –ê—Ä—Ö–∏–≤–∏—Ä–æ–≤–∞–Ω–æ 4 –∞–≤–≥—É—Å—Ç–∞ 2020 –≥–æ–¥–∞.‚Üë American Diabetes Association; American Psychiatric Association; American Association of Clinical Endocrinologists; North American Association for the Study of Obesity. Consensus development conference on antipsychotic drugs and obesity and diabetes (–∞–Ω–≥–ª.) // Diabetes Care [–∞–Ω–≥–ª.] vol. 27 , no. 2 ). ‚Äî P. 596‚Äî601 . ‚Äî doi :10.2337/diacare.27.2.596 . ‚Äî PMID 14747245 . –ê—Ä—Ö–∏–≤–∏—Ä–æ–≤–∞–Ω–æ 29 –∞–ø—Ä–µ–ª—è 2009 –≥–æ–¥–∞.‚Üë –ü–æ–±–æ—á–Ω—ã–π —ç—Ñ—Ñ–µ–∫—Ç ‚Äî –æ–∂–∏—Ä–µ–Ω–∏–µ (–Ω–µ–¥–æ—Å—Ç—É–ø–Ω–∞—è —Å—Å—ã–ª–∫–∞) MED –Ω–æ–≤–æ—Å—Ç–∏, 17.09.2014‚Üë Bobak M., Skodova Z., Marmot M. Beer and obesity: a cross-sectional study (–∞–Ω–≥–ª.) // European Journal of Clinical Nutrition [–∞–Ω–≥–ª.] vol. 57 , no. 10 ). ‚Äî P. 1250‚Äî1253 . ‚Äî doi :10.1038/sj.ejcn.1601678 . ‚Äî PMID 14506485 .‚Üë 1 2 –ë–µ—Ä—à—Ç–µ–π–Ω –∏ –ú–∞–ª–µ–∫, 2018 .‚Üë –û—Ç—á–µ—Ç –ü—Ä–æ–¥–æ–≤–æ–ª—å—Å—Ç–≤–µ–Ω–Ω–æ–π –∏ —Å–µ–ª—å—Å–∫–æ—Ö–æ–∑—è–π—Å—Ç–≤–µ–Ω–Ω–æ–π –æ—Ä–≥–∞–Ω–∏–∑–∞—Ü–∏–∏ –û–û–ù –ø–æ –ø—Ä–æ–±–ª–µ–º–∞–º –æ–∂–∏—Ä–µ–Ω–∏—è –∑–∞ 2013 –≥–æ–¥ (–Ω–µ–æ–ø—Ä.) . –î–∞—Ç–∞ –æ–±—Ä–∞—â–µ–Ω–∏—è: 2 –æ–∫—Ç—è–±—Ä—è 2014. –ê—Ä—Ö–∏–≤–∏—Ä–æ–≤–∞–Ω–æ 27 –Ω–æ—è–±—Ä—è 2014 –≥–æ–¥–∞.‚Üë World Population Review (–∞–Ω–≥–ª.) . worldpopulationreview.com. –î–∞—Ç–∞ –æ–±—Ä–∞—â–µ–Ω–∏—è: 1 –Ω–æ—è–±—Ä—è 2019. –ê—Ä—Ö–∏–≤–∏—Ä–æ–≤–∞–Ω–æ 1 –Ω–æ—è–±—Ä—è 2019 –≥–æ–¥–∞.‚Üë –í –Ý–æ—Å—Å–∏–∏ 60 % –∂–µ–Ω—â–∏–Ω —Å—Ç–∞—Ä—à–µ 30 –ª–µ—Ç —Å—Ç—Ä–∞–¥–∞—é—Ç –∏–∑–±—ã—Ç–æ—á–Ω—ã–º –≤–µ—Å–æ–º –ê—Ä—Ö–∏–≤–Ω–∞—è –∫–æ–ø–∏—è –æ—Ç 18 –∞–ø—Ä–µ–ª—è 2017 –Ω–∞ Wayback Machine // –Ý–ò–ê –ù–æ–≤–æ—Å—Ç–∏ , 26.10.2005‚Üë 1 2 –¢—è–∂–µ–ª–æ–≤–µ—Å–Ω–∞—è –ø—Ä–æ–±–ª–µ–º–∞ . –ì–∞–∑–µ—Ç–∞ –Ý–ë–ö . –ê—Ä—Ö–∏–≤–∏—Ä–æ–≤–∞–Ω–æ 27 –∏—é–ª—è 2018. –î–∞—Ç–∞ –æ–±—Ä–∞—â–µ–Ω–∏—è: 30 –∏—é–ª—è 2018 .‚Üë –û–û–ù –ø—Ä–∏–∑–Ω–∞–ª–∞ –º–µ–∫—Å–∏–∫–∞–Ω—Ü–µ–≤ —Å–∞–º—ã–º–∏ —Ç–æ–ª—Å—Ç—ã–º–∏ –ª—é–¥—å–º–∏ –ø–ª–∞–Ω–µ—Ç—ã –ê—Ä—Ö–∏–≤–Ω–∞—è –∫–æ–ø–∏—è –æ—Ç 6 –æ–∫—Ç—è–±—Ä—è 2014 –Ω–∞ Wayback Machine // Lenta.ru ‚Üë –ü—è—Ç–æ–π —á–∞—Å—Ç–∏ –º–∏—Ä–∞ –ø—Ä–µ–¥—Ä–µ–∫–ª–∏ –æ–∂–∏—Ä–µ–Ω–∏–µ –∫ 2025 –≥–æ–¥—É (–Ω–µ–æ–ø—Ä.) . Lenta.ru . –î–∞—Ç–∞ –æ–±—Ä–∞—â–µ–Ω–∏—è: 2 –∞–ø—Ä–µ–ª—è 2016. –ê—Ä—Ö–∏–≤–∏—Ä–æ–≤–∞–Ω–æ 3 –∞–ø—Ä–µ–ª—è 2016 –≥–æ–¥–∞.‚Üë 1 2 Freedman D.M., Ron E., Ballard-Barbash R., Doody M.M., Linet M.S. Body mass index and all-cause mortality in a nationwide US cohort (–∞–Ω–≥–ª.) // International Journal of Obesity [–∞–Ω–≥–ª.] vol. 30 , no. 5 ). ‚Äî P. 822‚Äî829 . ‚Äî doi :10.1038/sj.ijo.0803193 . ‚Äî PMID 16404410 .‚Üë –ö–∞–∫ —Ä–∞–±–æ—Ç–∞–µ—Ç InBody? : –ß—Ç–æ —Ç–∞–∫–æ–µ –∞–Ω–∞–ª–∏–∑ —Å–æ—Å—Ç–∞–≤–∞ —Ç–µ–ª–∞ (–±–∏–æ–∏–º–ø–µ–¥–∞–Ω—Å–æ–º–µ—Ç—Ä–∏—è)?. ‚Äî –ë–æ–ª—å–Ω–∏—Ü–∞ –ú–µ–¥–∏—Ü–∏–Ω—Å–∫–æ–≥–æ —Ü–µ–Ω—Ç—Ä–∞ –£–ø—Ä–∞–≤–ª–µ–Ω–∏—è –î–µ–ª–∞–º–∏ –ü—Ä–µ–∑–∏–¥–µ–Ω—Ç–∞ –Ý–µ—Å–ø—É–±–ª–∏–∫–∏ –ö–∞–∑–∞—Ö—Å—Ç–∞–Ω. ‚Üë Levitsky, D. A. Quantifying the imprecision of energy intake of humans to compensate for imposed energetic errors : A challenge to the physiological control of human food intake : [–∞–Ω–≥–ª. ‚Ķ [et al. ] // Appetite : –∂—É—Ä–Ω. ‚Äî 2019. ‚Äî Vol. 133 (February). ‚Äî P. 337‚Äì343. ‚Äî doi :10.1016/j.appet.2018.11.017 . ‚Äî PMID 30476522 .‚Üë –ü–æ–¥ —Ä–µ–¥–∞–∫—Ü–∏–µ–π –∞–∫–∞–¥–µ–º–∏–∫–∞ –í. –ì. –°–∞–≤—á–µ–Ω–∫–æ, –ï. –ê. –õ—É–∫–∏–Ω–∞, –ù. –í. –¶–≤–µ—Ç–∞–µ–≤–∞, –ù. –°. –°–º–µ—Ç–∞–Ω–∏–Ω–∞. –ö–ª–∏–Ω–∏—á–µ—Å–∫–∏–µ —Ä–µ–∫–æ–º–µ–Ω–¥–∞—Ü–∏–∏ –ø–æ –¥–∏–∞–≥–Ω–æ—Å—Ç–∏–∫–µ –∏ –ª–µ—á–µ–Ω–∏—é –≤—Ç–æ—Ä–∏—á–Ω–æ–π –ø–µ—Ä–µ–≥—Ä—É–∑–∫–∏ –∂–µ–ª–µ–∑–æ–º // –ù–∞—Ü–∏–æ–Ω–∞–ª—å–Ω–æ–µ –≥–µ–º–∞—Ç–æ–ª–æ–≥–∏—á–µ—Å–∫–æ–µ –æ–±—â–µ—Å—Ç–≤–æ. ‚Äî 2014.‚Üë –õ–∞–ø—Ç–µ–≤–∞ –ï. –ù., –ü–æ–ø–æ–≤–∞ –Æ. –Ý., –î–º–∏—Ç—Ä–∏—á–µ–Ω–∫–æ –ú. –°., –î—å—è—á–∫–æ–≤–∞-–ì–µ—Ä—Ü–µ–≤–∞ –î. –°. –û–∂–∏—Ä–µ–Ω–∏–µ, –Ω–∞—Ä—É—à–µ–Ω–∏–µ –ø–∏—â–µ–≤–æ–≥–æ –ø–æ–≤–µ–¥–µ–Ω–∏—è –∏ –ø—Ä–æ–∫—Ä–∞—Å—Ç–∏–Ω–∞—Ü–∏—è. –û–ø—ã—Ç –≤—Ä–∞—á–∞-–≥–∞—Å—Ç—Ä–æ—ç–Ω—Ç–µ—Ä–æ–ª–æ–≥–∞ // –ê—Å—Å–æ—Ü–∏–∞—Ü–∏—è –∫–æ–≥–Ω–∏—Ç–∏–≤–Ω–æ-–ø–æ–≤–µ–¥–µ–Ω—á–µ—Å–∫–æ–π –ø—Å–∏—Ö–æ—Ç–µ—Ä–∞–ø–∏–∏ (–°–∞–Ω–∫—Ç-–ü–µ—Ç–µ—Ä–±—É—Ä–≥). –ú–µ–∂–¥—É–Ω–∞—Ä–æ–¥–Ω—ã–π —Å—ä–µ–∑–¥ (3; 2017). III –ú–µ–∂–¥—É–Ω–∞—Ä–æ–¥–Ω—ã–π —Å—ä–µ–∑–¥ –ê—Å—Å–æ—Ü–∏–∞—Ü–∏–∏ –∫–æ–≥–Ω–∏—Ç–∏–≤–Ω–æ-–ø–æ–≤–µ–¥–µ–Ω-—á–µ—Å–∫–æ–π –ø—Å–∏—Ö–æ—Ç–µ—Ä–∞–ø–∏–∏ : —Å–±–æ—Ä–Ω–∏–∫ –Ω–∞—É—á–Ω—ã—Ö —Å—Ç–∞—Ç–µ–π / –∞–≤—Ç.-—Å–æ—Å—Ç.: –ö–æ–≤–ø–∞–∫ –î. –í., –ö–æ–≤–ø–∞–∫ –ê. –ò.. ‚Äî –°–∞–Ω–∫—Ç-–ü–µ—Ç–µ—Ä–±—É—Ä–≥ : –°–ò–ù–≠–õ, 2017. ‚Äî –°. 51‚Äî65. ‚Äî 130 —Å. ‚Äî ISBN 978-5-9909852-8-5 .‚Üë 1 2 –ì–µ–ª—å–¥–µ—Ä –ú., –ì—ç—Ç –î., –ú–µ–π–æ –Ý. –û–∫—Å—Ñ–æ—Ä–¥—Å–∫–æ–µ —Ä—É–∫–æ–≤–æ–¥—Å—Ç–≤–æ –ø–æ –ø—Å–∏—Ö–∏–∞—Ç—Ä–∏–∏ / –ü–µ—Ä. —Å –∞–Ω–≥–ª. ‚Äî –ö–∏–µ–≤: –°—Ñ–µ—Ä–∞, 1999. ‚Äî –¢. 2. ‚Äî 436 —Å. ‚Äî 1000 —ç–∫–∑. ‚Äî ISBN 966-7267-76-8 .‚Üë Jess Haines, Sheryl L. Rifas-Shiman, Nicholas J. Horton, Ken Kleinman, Katherine W. Bauer, Kirsten K. Davison, Kathryn Walton, S. Bryn Austin, Alison E. Field, Matthew W. Gillman. Family functioning and quality of parent-adolescent relationship: cross-sectional associations with adolescent weight-related behaviors and weight status (–∞–Ω–≥–ª.) // International Journal of Behavioral Nutrition and Physical Activity. ‚Äî 2016. ‚Äî Vol. 13 , iss. 1 . ‚Äî P. 68 . ‚Äî doi :10.1186/s12966-016-0393-7 .‚Üë David S Ludwig, Cara B Ebbeling. The Carbohydrate-Insulin Model of Obesity: Beyond ‚ÄòCalories In, Calories Out‚Äô (–∞–Ω–≥–ª.) // National Library of Medicine : –∂—É—Ä–Ω–∞–ª. ‚Äî 2019. ‚Äî doi :10.1001/jamainternmed.2018.2933 . ‚Äî PMID 29971406 .‚Üë Thaler J.P., Yi C.X., Schur E.A., Guyenet S.J., Hwang B.H., Dietrich M.O., Zhao X., Sarruf D.A., Izgur V., Maravilla K.R., Nguyen H.T., Fischer J.D., Matsen M.E., Wisse B.E., Morton G.J., Horvath T.L., Baskin D.G., Tsch√∂p M.H., Schwartz M.W. Obesity is associated with hypothalamic injury in rodents and humans (–∞–Ω–≥–ª.) // Journal of Clinical Investigation : journal. ‚Äî 2012. ‚Äî January. ‚Äî P. 153‚Äî162 . ‚Äî doi :10.1172/JCI59660 . ‚Äî PMID 22201683 . –ê—Ä—Ö–∏–≤–∏—Ä–æ–≤–∞–Ω–æ 16 –∞–≤–≥—É—Å—Ç–∞ 2012 –≥–æ–¥–∞.‚Üë –•–∞—Ä–∫–µ–≤–∏—á –î. –ê. –§–∞—Ä–º–∞–∫–æ–ª–æ–≥–∏—è. ‚Äî 10 –∏–∑–¥. ‚Äî –ú. : –ì–≠–û–¢–ê–Ý-–ú–µ–¥–∏–∞, 2010. ‚Äî –°. 458. ‚Äî 908 —Å. ‚Äî ISBN 978-5-9704-0850-6 .‚Üë Thermogenic Weight Loss Products: FAQ And Price Guide (–Ω–µ–æ–ø—Ä.) . –î–∞—Ç–∞ –æ–±—Ä–∞—â–µ–Ω–∏—è: 28 –∞–≤–≥—É—Å—Ç–∞ 2012. –ê—Ä—Ö–∏–≤–∏—Ä–æ–≤–∞–Ω–æ 12 –∏—é–ª—è 2012 –≥–æ–¥–∞.‚Üë E. W. Iepsen, J. Lundgren, C. Dirksen, J-Eb. Jensen, O. Pedersen, T. Hansen, S. Madsbad, J. J. Holst, S. S. Torekov. Treatment with a GLP-1 receptor agonist diminishes the decrease in free plasma leptin during maintenance of weight loss (–∞–Ω–≥–ª.) // International Journal of Obesity. ‚Äî 2015. ‚Äî Vol. 39 , iss. 5 . ‚Äî P. 834‚Äî841 . ‚Äî doi :10.1038/ijo.2014.177 . ‚Äî PMID 25287751 .‚Üë –£–∫—Ä–∞–∏–Ω—Å–∫–∏–π, –ê. –ù–æ–≤–æ–µ –ª–µ–∫–∞—Ä—Å—Ç–≤–æ –ø—Ä–æ—Ç–∏–≤ –æ–∂–∏—Ä–µ–Ω–∏—è –ø—Ä–æ–¥–µ–º–æ–Ω—Å—Ç—Ä–∏—Ä–æ–≤–∞–ª–æ —ç—Ñ—Ñ–µ–∫—Ç–∏–≤–Ω–æ—Å—Ç—å : [–∞—Ä—Ö. 11 —Ñ–µ–≤—Ä–∞–ª—è 2021‚Üë FDA Approves Novel, Dual-Targeted Treatment for Type 2 Diabetes : [–∞–Ω–≥–ª. –∞—Ä—Ö. 13 –º–∞—è 2022Food and Drug Administration , 2022. ‚Äî 13 May.‚Üë –¢–∏—Ä–∑–µ–ø–∞—Ç–∏–¥ ‚Äì –Ω–æ–≤—ã–π –ø—Ä–µ–ø–∞—Ä–∞—Ç –ø—Ä–æ—Ç–∏–≤ –æ–∂–∏—Ä–µ–Ω–∏—è? : [–∞—Ä—Ö. 6 –∏—é–Ω—è 2022–∞–Ω–≥–ª. ‚Üë Pfeiffer, M. Lilly's tirzepatide delivered up to 22.5% weight loss in adults with obesity or overweight in SURMOUNT-1 : [–∞–Ω–≥–ª. –∞—Ä—Ö. 28 –∞–ø—Ä–µ–ª—è 2022‚Üë Expert reaction to study looking at giving the drug tirzepatide once weekly as a treatment for obesity : [–∞–Ω–≥–ª. –∞—Ä—Ö. 6 –∏—é–Ω—è 2022‚Üë Haslam, D. Weight management in obesity ‚Äî past and present : [–∞–Ω–≥–ª. doi :10.1111/ijcp.12771 . ‚Äî PMID 26811245 . ‚Äî PMC 4832440 .‚Üë 1 2 3 –ü–æ–ª—è–∫–æ–≤–∞, 2020 .‚Üë E. E. Mason, C. Ito. Gastric bypass in obesity (–∞–Ω–≥–ª.) // The Surgical Clinics of North America. ‚Äî 1967. ‚Äî Vol. 47 , iss. 6 . ‚Äî P. 1345‚Äî1351 . ‚Äî doi :10.1016/s0039-6109(16)38384-0 . ‚Äî PMID 6073761 . –ê—Ä—Ö–∏–≤–∏—Ä–æ–≤–∞–Ω–æ 8 —è–Ω–≤–∞—Ä—è 2021 –≥–æ–¥–∞.‚Üë Lubomir Kuzmak, Frederick Coe, GASTRIC BANDING DEVICE, United States Patent US4592339, 3 June 1986 (–Ω–µ–æ–ø—Ä.) . –î–∞—Ç–∞ –æ–±—Ä–∞—â–µ–Ω–∏—è: 9 –∏—é–ª—è 2012. –ê—Ä—Ö–∏–≤–∏—Ä–æ–≤–∞–Ω–æ 12 –æ–∫—Ç—è–±—Ä—è 2013 –≥–æ–¥–∞.‚Üë Karen K. Ryan, Valentina Tremaroli, Christoffer Clemmensen, Petia Kovatcheva-Datchary, Andriy Myronovych, Rebekah Karns, Hilary E. Wilson-P√©rez, Darleen A. Sandoval, Rohit Kohli, Fredrik B√§ckhed & Randy J. Seeley. FXR is a molecular target for the effects of vertical sleeve gastrectomy (–∞–Ω–≥–ª.) // Nature. ‚Äî 2014. ‚Äî Vol. 509 , iss. 7499 . ‚Äî P. 183‚Äî188 . ‚Äî doi :10.1038/nature13135 . –ê—Ä—Ö–∏–≤–∏—Ä–æ–≤–∞–Ω–æ 25 –º–∞—è 2021 –≥–æ–¥–∞.‚Üë Esther C. J. Consten, Michel Gagner, Alfons Pomp, William B. Inabnet. Decreased bleeding after laparoscopic sleeve gastrectomy with or without duodenal switch for morbid obesity using a stapled buttressed absorbable polymer membrane (–∞–Ω–≥–ª.) // Obesity Surgery. ‚Äî 2004. ‚Äî Vol. 14 , iss. 10 . ‚Äî P. 1360‚Äî1366 . ‚Äî doi :10.1381/0960892042583905 . ‚Äî PMID 15603652 . –ê—Ä—Ö–∏–≤–∏—Ä–æ–≤–∞–Ω–æ 7 —è–Ω–≤–∞—Ä—è 2021 –≥–æ–¥–∞.‚Üë Samuel Klein, Luigi Fontana, V. Leroy Young, Andrew R. Coggan, Charles Kilo, Bruce W. Patterson, B. Selma Mohammed. Absence of an Effect of Liposuction on Insulin Action and Risk Factors for Coronary Heart Disease (–∞–Ω–≥–ª.) // New England Journal of Medicine. ‚Äî 2004. ‚Äî Vol. 350 , iss. 25 . ‚Äî P. 2549‚Äî2557 . ‚Äî doi :10.1056/NEJMoa033179 .‚Üë No medical benefit from liposuction. Diabetes and heart disease risk is unchanged after fat is removed (–∞–Ω–≥–ª.) . The Source (17 –∏—é–Ω—è 2004). –î–∞—Ç–∞ –æ–±—Ä–∞—â–µ–Ω–∏—è: 5 —è–Ω–≤–∞—Ä—è 2021. –ê—Ä—Ö–∏–≤–∏—Ä–æ–≤–∞–Ω–æ 9 —è–Ω–≤–∞—Ä—è 2021 –≥–æ–¥–∞.‚Üë Peggy Peck. Visceral Fat Linked to Higher Risk of Heart Attack (–∞–Ω–≥–ª.) . WebMD (31 –º–∞—Ä—Ç–∞ 2003). –î–∞—Ç–∞ –æ–±—Ä–∞—â–µ–Ω–∏—è: 5 —è–Ω–≤–∞—Ä—è 2021. –ê—Ä—Ö–∏–≤–∏—Ä–æ–≤–∞–Ω–æ 9 —è–Ω–≤–∞—Ä—è 2021 –≥–æ–¥–∞.‚Üë Fabiana Benatti et al. Liposuction Induces a Compensatory Increase of Visceral Fat Which Is Effectively Counteracted by Physical Activity: A Randomized Trial. The Journal of Clinical Endocrinology & Metabolism April 26, 2012 jc.2012-1012 (–Ω–µ–æ–ø—Ä.) . –î–∞—Ç–∞ –æ–±—Ä–∞—â–µ–Ω–∏—è: 9 –∏—é–ª—è 2012. –ê—Ä—Ö–∏–≤–∏—Ä–æ–≤–∞–Ω–æ –∏–∑ –æ—Ä–∏–≥–∏–Ω–∞–ª–∞ 20 –º–∞—è 2012 –≥–æ–¥–∞.‚Üë FDA expands use of banding system for weight loss (–Ω–µ–æ–ø—Ä.) . –î–∞—Ç–∞ –æ–±—Ä–∞—â–µ–Ω–∏—è: 9 –∏—é–ª—è 2012. –ê—Ä—Ö–∏–≤–∏—Ä–æ–≤–∞–Ω–æ 18 —è–Ω–≤–∞—Ä—è 2017 –≥–æ–¥–∞.‚Üë Jayedi et al., 2020 .‚Üë Republic, 2020 .‚Üë –•–µ–ª–µ–Ω –ë—Ä–∏–≥–≥—Å. ¬´–ó–¥–æ—Ä–æ–≤–∞—è –ø–æ–ª–Ω–æ—Ç–∞¬ª ‚Äî —ç—Ç–æ –º–∏—Ñ (—Ä—É—Å.) . BBC News –Ý—É—Å—Å–∫–∞—è —Å–ª—É–∂–±–∞ (3 –¥–µ–∫–∞–±—Ä—è 2013). –î–∞—Ç–∞ –æ–±—Ä–∞—â–µ–Ω–∏—è: 6 —è–Ω–≤–∞—Ä—è 2021. –ê—Ä—Ö–∏–≤–∏—Ä–æ–≤–∞–Ω–æ 2 —Ñ–µ–≤—Ä–∞–ª—è 2022 –≥–æ–¥–∞.‚Üë Are Metabolically Healthy Overweight and Obesity Benign Conditions?: A Systematic Review and Meta-analysis: Annals of Internal Medicine: Vol 159, No 11 (–Ω–µ–æ–ø—Ä.) . –î–∞—Ç–∞ –æ–±—Ä–∞—â–µ–Ω–∏—è: 4 —Ñ–µ–≤—Ä–∞–ª—è 2021. –ê—Ä—Ö–∏–≤–∏—Ä–æ–≤–∞–Ω–æ 8 —Ñ–µ–≤—Ä–∞–ª—è 2021 –≥–æ–¥–∞.
Ефимов, А. С. Малая энциклопедия врача-эндокринолога / А. С. Ефимов, Н. А. Зуева, Н. Д. Тронько … [и др. ] . — Киев : ООО «ДГС ЛТД» : Медкнига, 2007. — С. 255—260. — 360 с. — (Библиотечка практикующего врача). — [Однотомный репринт двойного издания 2005 г. (Кн. 1: 120 с.; кн. 2: 140 с.)]. — 5000 экз. — УДК 616.43(03)(G) ISBN 966-7013-23-5 .Ожирение и избыточный вес : [арх. 19 октября 2019Obesity and overweight (англ.) . WHO (16 февраля 2018). Архивировано 6 ноября 2019 года.англ. ВОЗ , 2018. — 16 февраля. — (Информационные бюллетени).Берштейн, Лев. Ожирение и рак : о чем «говорят» экзосомы? / Лев Берштейн, Анастасия Малек // Природа : журн. — 2018. — № 6.Jayedi, Ahmad. Central fatness and risk of all cause mortality : systematic review and dose-response meta-analysis of 72 prospective cohort studies : [англ. … [et al. ] // BMJ : журн. — 2020. — No. 370. — M3324. — doi :10.1136/bmj.m3324 . — PMID 32967840 . — PMC 7509947 .«Пивной живот» повышает риск преждевременной смерти вне зависимости от веса человека : метаобзор // Republic. — 2020. — 6 октября.The Routledge International Handbook of Fat Studies : [англ. ISBN 978-0-367-50292-8 .
–°—Å—ã–ª–∫–∏ –Ω–∞ –≤–Ω–µ—à–Ω–∏–µ —Ä–µ—Å—É—Ä—Å—ã
–°–ª–æ–≤–∞—Ä–∏ –∏ —ç–Ω—Ü–∏–∫–ª–æ–ø–µ–¥–∏–∏
–í –±–∏–±–ª–∏–æ–≥—Ä–∞—Ñ–∏—á–µ—Å–∫–∏—Ö –∫–∞—Ç–∞–ª–æ–≥–∞—Ö