ਐਨਾਫ਼ਾਈਲੈਕਸਿਸ
ਐਨਾਫਾਈਲੈਕਸਿਸ (ਤੀਵਰਗਰਾਹਿਤਾ) ਇੱਕ ਗੰਭੀਰ ਐਲਰਜੀ ਵਾਲੀ ਪ੍ਰਤਿਕਿਰਿਆ ਹੈ ਜਿਸ ਦਾ ਹਮਲਾ ਬਹੁਤ ਤੇਜ਼ੀ ਨਾਲ ਹੁੰਦਾ ਹੈ ਅਤੇ ਇਸ ਕਾਰਨ ਮੌਤ ਵੀ ਹੋ ਸਕਦੀ ਹੈ।[1] ਇਸ ਦੇ ਨਤੀਜੇ ਵਜੋਂ ਖਾਸ ਤੌਰ ਤੇ ਕਈ ਲੱਛਣ ਹੁੰਦੇ ਹਨ ਜਿਨ੍ਹਾਂ ਵਿੱਚ ਖਾਰਸ਼ ਵਾਲੇ ਧੱਫੜ, ਗਲੇ ਦੀ ਸੋਜਿਸ਼, ਅਤੇ ਬਲੱਡ ਪ੍ਰੈਸ਼ਰ ਦਾ ਘਟਣਾ ਸ਼ਾਮਲ ਹਨ। ਇਸਦੇ ਆਮ ਕਾਰਨਾਂ ਵਿੱਚ ਕੀੜੇ-ਮਕੌੜੇ ਦਾ ਕੱਟਣਾ/ਡਸਣਾ, ਭੋਜਨ ਅਤੇ ਦਵਾਈਆਂ ਸ਼ਾਮਲ ਹਨ। ਪੈਥੋਫਿਜ਼ੀਓਲੋਜਿਕ ਪੱਧਰ ਤੇ, ਐਨਾਫਾਈਲੈਕਸਿਸ ਕੁਝ ਖਾਸ ਕਿਸਮ ਦੇ ਖੂਨ ਦੇ ਸਫੈਦ ਰਕਤਾਣੂਆਂ ਤੋਂ ਮੇਡਿਏਟਰ ਦੇ ਰਿਸਾਵ ਕਾਰਨ ਹੁੰਦੀ ਹੈ ਜਿਸ ਦੀ ਸ਼ੁਰੂਆਤ ਜਾਂ ਤਾਂ ਪ੍ਰਤਿਰੱਖਿਆ ਸਬੰਧੀ ਜਾਂ ਫੇਰ ਗੈਰ-ਪ੍ਰਤਿਰੱਖਿਆ ਸਬੰਧੀ ਕਿਰਿਆ ਕਾਰਨ ਹੁੰਦੀ ਹੈ। ਇਸ ਰੋਗ ਦੀ ਪਛਾਣ ਪ੍ਰਗਟ ਹੋਣ ਵਾਲੇ ਲੱਛਣਾਂ ਅਤੇ ਸੰਕੇਤਾਂ ਤੋਂ ਕੀਤੀ ਜਾਂਦੀ ਹੈ। ਮੁਢਲਾ ਇਲਾਜ ਇਪਾਈਨੇਫ੍ਰਾਈਨ, ਦਾ ਟੀਕਾ ਹੈ, ਜਿਸ ਦੇ ਨਾਲ ਹੋਰ ਪੂਰਕ ਉਪਾਵਾਂ ਦੀ ਵਰਤੋਂ ਕੀਤੀ ਜਾਂਦੀ ਹੈ। ਦੁਨੀਆ ਭਰ ਵਿੱਚ 0.05–2% ਵਿਅਕਤੀਆਂ ਨੂੰ ਅੰਦਾਜਨ ਆਪਣੀ ਜ਼ਿੰਦਗੀ ਵਿੱਚ ਕਿਸੇ ਨਾ ਕਿਸੇ ਸਮੇਂ ਤੇ ਐਨਾਫਾਈਲੈਕਸਿਸ ਹੁੰਦੀ ਹੈ ਅਤੇ ਇਸ ਤਰ੍ਹਾਂ ਲਗਦਾ ਹੈ ਕਿ ਇਸ ਦੀ ਦਰ ਵਧ ਰਹੀ ਹੈ। ਇਹ ਸ਼ਬਦ ਯੂਨਾਨੀ ਸ਼ਬਦਾਂ ἀνά ਐਨਾ, ਵਿਰੁੱਧ, ਅਤੇ φύλαξις ਫਾਈਲੈਕਸਿਜ਼,ਸੁਰੱਖਿਆ ਤੋਂ ਉਪਜਿਆ ਹੈ। ਚਿੰਨ੍ਹ ਅਤੇ ਲੱਛਣ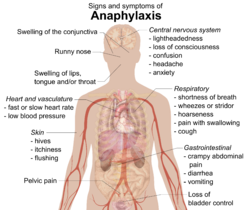 ਐਨਾਫਾਈਲੈਕਸਿਸ ਵਿੱਚ ਆਮ ਤੌਰ ਤੇ ਮਿੰਟਾਂ ਜਾਂ ਘੰਟਿਆਂ ਦੌਰਾਨ ਕਈ ਵੱਖ-ਵੱਖ ਲੱਛਣ ਪੈਦਾ ਹੋ ਜਾਂਦੇ ਹਨ[2][3] ਜੋ, ਜੇ ਇਸਦਾ ਕਾਰਨ ਸਿੱਧਾ ਖੂਨ ਵਿੱਚ ਦਾਖਲ ਹੋਣ ਵਾਲਾ ਪਦਾਰਥ ਹੋਵੇ ਤਾਂ ਇਹ ਔਸਤਨ 5 ਤੋਂ 30 ਮਿੰਟਾਂ ਵਿੱਚ, ਅਤੇ ਜੇ ਇਸਦਾ ਕਾਰਨ ਭੋਜਨ ਹੈ ਤਾ 2 ਘੰਟੇ ਵਿੱਚ ਦਿਖਾਈ ਦੇਣ ਲਗਦੇ ਹਨ।[4] ਸਭ ਤੋਂ ਆਮ ਪ੍ਰਭਾਵਿਤ ਹੋਣ ਵਾਲੇ ਹਿੱਸਿਆਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨ: ਚਮੜੀ (80–90%), ਸਾਹ ਸਬੰਧੀ (70%), ਮਿਅਦੇ ਅਤੇ ਆਂਦਰ ਸਬੰਧੀ (30–45%), ਦਿਲ ਅਤੇ ਖੂਨ ਦੀਆਂ ਨਾੜੀਆਂ ਸਬੰਧੀ (10–45%), ਅਤੇ ਕੇਂਦਰੀ ਨਸ ਪ੍ਰਣਾਲੀ (10–15%)[3] ਅਤੇ ਆਮ ਤੌਰ ਤੇ ਦੋ ਜਾਂ ਇਸ ਤੋਂ ਵੱਧ ਸ਼ਾਮਲ ਹੁੰਦੇ ਹਨ।[5] ਚਮੜੀ ਲੱਛਣਾਂ ਵਿੱਚ ਖਾਸ ਤੌਰ ਤੇ ਵਿਆਪਕ ਛਪਾਕੀ, ਖਾਰਸ਼, ਲਾਲੀ ਜਾਂ ਬੁੱਲ੍ਹਾਂ ਦੀ ਸੋਜਿਸ਼ ਸ਼ਾਮਲ ਹੁੰਦੇ ਹਨ।[6] ਜਿਹਨਾਂ ਨੂੰ ਚਮੜੀ ਦੇ ਹੇਠਾਂ ਸੋਜਿਸ਼ ਜਾਂ ਐਂਜੀਓਐਡੀਮਾ ਹੁੰਦਾ ਹੈ ਉਹ ਖਾਰਸ਼ ਹੋਣ ਦੀ ਬਜਾਏ ਚਮੜੀ ਤੇ ਜਲਨ ਦੇ ਅਹਿਸਾਸ ਦਾ ਵਰਨਣ ਕਰ ਸਕਦੇ ਹਨ।[4] ਜੀਭ ਜਾਂ ਗਲੇ ਦੀ ਸੋਜਿਸ਼ ਲਗਭਗ 20% ਤਕ ਕੇਸਾਂ ਹੁੰਦੀ ਹੈ।[7] ਹੋਰਨਾਂ ਲੱਛਣਾਂ ਵਿੱਚ ਵਗਦਾ ਨੱਕ ਜਾਂ ਅੱਖ ਦੀ ਸ਼ਲੇਮ ਝਿੱਲੀ ਦੀ ਸੋਜਿਸ਼ (ਕੰਜਕਟਿਵਾ) ਸ਼ਾਮਲ ਹੋ ਸਕਦੀ ਹੈ।[8] ਆਕਸੀਜ਼ਨ ਦੀ ਕਮੀ ਕਾਰਨ ਚਮੜੀ ਨੀਲੀ ਰੰਗਤ ਵਾਲੀ ਹੋ ਸਕਦੀ ਹੈ।[8] ਸਾਹ ਸਬੰਧੀਸਾਹ ਸਬੰਧੀ ਲੱਛਣ ਅਤੇ ਸੰਕੇਤ ਜੋ ਮੌਜੂਦ ਹੋ ਸਕਦੇ ਹਨ, ਉਹਨਾਂ ਵਿੱਚ ਸਾਹ ਦਾ ਚੜਨਾ, ਅਵਾਜ਼ ਨਾਲ ਸਾਹ ਲੈਣਾ ਜਾਂ ਸਾਹ ਦੀ ਘਰਘਰਾਹਟ ਸ਼ਾਮਲ ਹਨ।[6] ਸਾਹ ਲੈਂਦੇ ਸਮੇਂ ਅਵਾਜ਼ ਆਉਣ ਦਾ ਖਾਸ ਤੌਰ ਤੇ ਕਾਰਨ ਸਾਹ-ਨਲੀ ਦੀਆਂ ਮਾਸਪੇਸ਼ੀਆਂ[9] ਦਾ ਖਿਚਾਅ ਹੁੰਦਾ ਹੈ ਜਦੋਂ ਕਿ ਸਾਹ ਦੀ ਘਰਘਰਾਹਟ ਉਪਰਲੇ ਪਾਸੇ ਹਵਾ ਦੇ ਰਸਤੇ ਵਿੱਚ ਰੁਕਾਵਟ ਨਾਲ ਸਬੰਧਤ ਹੁੰਦੀ ਹੈ ਜੋ ਸੋਜਿਸ਼ ਤੋਂ ਬਾਅਦ ਦੀ ਹੈ।[8] ਘੱਗਾਪਣ, ਸੋਜਿਸ਼ ਨਾਲ ਦਰਦ, ਜਾਂ ਖਾਂਸੀ ਵੀ ਹੋ ਸਕਦੀ ਹੈ।[4] ਦਿਲ ਸਬੰਧੀਦਿਲ ਦੀਆਂ ਲਹੂ ਨਾੜੀਆਂ ਵਿੱਚ ਖਿਚਾਅ ਹੋ ਸਕਦਾ ਹੈ ਅਤੇ ਉਸ ਤੋਂ ਬਾਅਦ ਦਿਲ ਦਾ ਦੌਰਾ ਪੈ ਸਕਦਾ ਹੈ (ਮਾਇਓਕਾਰਡੀਅਲ ਇਨਫਰੈਕਸ਼ਨ), ਦਿਲ ਦੀ ਧੜਕਣ ਬਹੁਤ ਹੋਲੀ ਜਾਂ ਤੇਜ਼ ਹੋ ਸਕਦੀ ਹੈ (ਡਾਇਸਰਾਇਦਮੀਆ), ਜਾਂਦਿਲ ਦਾ ਦੌਰਾ ਪੈ ਸਕਦਾ ਹੈ।[3][5] ਲੁਕਵੀਂ ਕੋਰੋਨਰੀ ਬਿਮਾਰੀ ਤੋਂ ਪੀੜ੍ਹਤ ਲੋਕਾਂ ਨੂੰ ਐਨਾਫਾਈਲੈਕਸਿਸ ਕਾਰਨ ਦਿਲ ਸਬੰਧੀ ਅਸਰ ਦਾ ਜ਼ਿਆਦਾ ਜੋਖਮ ਹੁੰਦਾ ਹੈ।[9] ਕੋਰੋਨਰੀ ਖਿਚਾਅ ਦਿਲ ਵਿੱਚ ਹਿਸਟੇਮਾਈਨ ਛੱਡਣ ਵਾਲੇ ਸੈਲਾਂ ਦੀ ਮੌਜ਼ੂਦਗੀ ਕਾਰਨ ਹੁੰਦਾ ਹੈ।[9] ਜਦ ਕਿ ਘੱਟ ਬਲੱਡ ਪ੍ਰੈਸ਼ਰ ਦੇ ਨਤੀਜੇ ਵੱਜੋਂ ਦਿਲ ਦੀ ਤੇਜ ਧੜਕਨ ਦਾ ਹੋਣਾ ਆਮ ਗੱਲ ਹੈ,[8] 10% ਮਾਮਲਿਆਂ ਵਿੱਚ ਇੱਕ ਬੇਜ਼ੋਲਡ-ਜੈਰਿਸ਼ ਰਿਫਲੈਕਸ ਦਾ ਵਰਣਨ ਕੀਤਾ ਗਿਆ ਹੈ, ਜਿੱਥੇ ਦਿਲ ਦੀ ਹੌਲੀ ਧੜਕਣ ਨੂੰ ਘੱਟ ਬਲੱਡ ਪ੍ਰੈਸ਼ਰ ਨਾਲ ਜੋੜਿਆ ਗਿਆ ਹੈ।[10] ਬਲੱਡ ਪ੍ਰੈਸ਼ਰ ਘੱਟ ਜਾਣ ਜਾਂ ਸਦਮਾ (ਜਾਂ ਤਾਂ ਲਹੂ ਨਾੜੀਆਂ ਦਾ ਚੌੜਾ ਹੋਣਾ ਜਾਂ ਦਿਲ ਨੂੰ ਨੁਕਸਾਨ ਪਹੁੰਚਣ) ਦੇ ਨਤੀਜੇ ਵੱਜੋਂ ਚੱਕਰ ਆਉਣ ਜਾਂ ਹੋਸ਼ ਨਾ ਰਹਿਣ ਦਾ ਅਹਿਸਾਸ ਹੋ ਸਕਦਾ ਹੈ।[9] ਵਿਰਲੇ ਮਾਮਲਿਆਂ ਵਿੱਚ ਐਨਾਫਾਈਲੈਕਸਿਸ ਦਾ ਇੱਕੋ-ਇੱਕ ਲੱਛਣ ਬਲੱਡ ਪ੍ਰੈਸ਼ਰ ਦਾ ਬਹੁਤ ਘੱਟ ਹੋਣਾ ਹੋ ਸਕਦਾ ਹੈ।[7] ਹੋਰਮਿਅਦੇ ਅਤੇ ਆਂਦਰ ਸਬੰਧੀ ਲੱਛਣਾਂ ਵਿੱਚ ਕੜਵੱਲ ਵਾਲਾ ਪੇਟ ਦਾ ਦਰਦ, ਦਸਤ ਲੱਗਣੇ, ਜਾਂ ਉਲਟੀ ਆਉਣੀ ਸ਼ਾਮਲ ਹੋ ਸਕਦੀ ਹੈ।[6] ਘਬਰਾਹਟ ਹੋ ਸਕਦੀ ਹੈ, ਹੋ ਸਕਦਾ ਹੈ ਕਿ ਮਸਾਨੇ ਤੇ ਨਿਯੰਤ੍ਰਣ ਨਾ ਰਹੇ ਜਾਂ ਪੇਡੂ ਦਾ ਦਰਦ ਹੋਵੇ ਜੋ ਕਿ ਬੱਚੇਦਾਨੀ ਦੇ ਕੜਵੱਲ ਪੈਣ ਵਰਗਾ ਹੁੰਦਾ ਹੈ।[6][8] ਦਿਮਾਗ ਦੇ ਦੁਆਲੇ ਖੂਨ ਨਾੜੀਆਂ ਦੇ ਫੈਲਾਅ ਕਾਰਨ ਸਿਰਦਰਦ ਹੋ ਸਕਦਾ ਹੈ।[4] ਵਿਆਕੁਲਤਾ ਦਾ ਅਹਿਸਾਸ ਜਾਂ ਮਰਨ ਦੇ ਅਹਿਸਾਸ ਹੋਣ ਦਾ ਵੀ ਵਰਨਣ ਕੀਤਾ ਗਿਆ ਹੈ।[5] ਕਾਰਨਐਨਾਫਾਈਲੈਕਸਿਸ ਲਗਭਗ ਕਿਸੇ ਵੀ ਬਾਹਰੀ ਪਦਾਰਥ ਕਾਰਨ ਹੋ ਸਕਦਾ ਹੈ।[11] ਆਮ ਸ਼ੁਰੂਆਤੀ ਪ੍ਰੇਰਕਾਂ ਵਿੱਚ ਕੀੜੇ-ਮਕੋੜੇ ਦੇ ਕੱਟਣ ਜਾਂ ਡਸਣ ਤੋਂ ਜ਼ਹਿਰ, ਭੋਜਨ, ਅਤੇ ਦਵਾਈਆਂ ਸ਼ਾਮਲ ਹਨ।[10][12] ਬੱਚਿਆਂ ਅਤੇ ਨੌਜਵਾਨ ਬਾਲਗਾਂ ਵਿੱਚ ਭੋਜਨ ਸਭ ਤੋਂ ਆਮ ਸ਼ੁਰੂਆਤੀ ਕਾਰਨ ਹਨ ਜਦਕਿ ਦਵਾਈਆਂ ਅਤੇ ਕੀੜੇ-ਮਕੌੜਿਆਂ ਦਾ ਕੱਟਣਾ ਜਾਂ ਡਸਣਾ ਵੱਡੀ ਉਮਰ ਦੇ ਬਾਲਗਾਂ ਵਿੱਚ ਜ਼ਿਆਦਾ ਆਮ ਹੈ।[5] ਘੱਟ ਹੋਣ ਵਾਲੇ ਕਾਰਨਾਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹੈ: ਸਰੀਰਕ ਕਾਰਕ, ਜੀਵ ਸੰਬੰਧੀ ਏਜੰਟ ਜਿਵੇਂ ਕਿ ਵੀਰਜ, ਲੇਟੈਕਸ, ਹਾਰਮੋਨ ਦੀਆਂ ਤਬਦੀਲੀਆਂ, ਭੋਜਨ ਵਿੱਚ ਸ਼ਾਮਲ ਹੋਣ ਵਾਲੀਆਂ ਚੀਜ਼ਾਂ ਜਿਵੇਂ ਕਿ ਮੋਨੋਸੋਡੀਅਮ ਗਲੂਟਾਮੇਟ ਅਤੇ ਭੋਜਨ ਦੇ ਰੰਗ ਅਤੇ ਟੌਪਿਕਲ ਦਵਾਈਆਂ।[8] ਸਰੀਰਕ ਕਾਰਕ ਜਿਵੇਂ ਕਿ ਕਸਰਤ (ਜਿਸ ਨੂੰ ਕਸਰਤ ਤੋਂ ਹੋਣ ਵਾਲੀ ਐਨਾਫਾਈਲੈਕਸਿਸ ਕਿਹਾ ਜਾਂਦਾ ਹੈ) ਜਾਂ ਤਾਪਮਾਨ (ਗਰਮ ਜਾਂ ਠੰਡਾ) ਮਾਸਟ ਸੈਲ੍ਹਾਂ ਤੇ ਆਪਣੇ ਸਿੱਧੇ ਅਸਰ ਕਰਕੇ ਸ਼ੁਰੂਆਤੀ ਕਾਰਨ ਹੋ ਸਕਦਾ ਹੈ।[5][13] ਕਸਰਤ ਕਾਰਨ ਹੋਣ ਵਾਲੀਆਂ ਘਟਨਾਵਾਂ ਨੂੰ ਅਕਸਰ ਕੁਝ ਖਾਸ ਭੋਜਨਾਂ ਨੂੰ ਖਾਣ ਨਾਲ ਜੋੜਿਆ ਜਾਂਦਾ ਹੈ।[4] ਐਨਸਥੀਸੀਆ (ਬੇਹੋਸ਼ੀ ਜਾਂ ਸੁੰਨ੍ਹਤਾ) ਦੌਰਾਨ, ਨਿਊਰੋਮਸਕੂਲਰ ਬਲੌਕਿੰਗ ਏਜੰਟ, ਐਂਟੀਬਾਇਓਟਿਕਸ, ਅਤੇ ਲੇਟੈਕਸ ਸਭ ਤੋਂ ਆਮ ਕਾਰਨ ਹਨ।[14] 32-50% ਕੇਸਾਂ ਵਿੱਚ ਕਾਰਨ ਬਾਰੇ ਪਤਾ ਨਹੀਂ ਲਗਦਾ, ਜਿਨ੍ਹਾਂ ਨੂੰ ਇਡੀਓਪੈਥਿਕ ਐਨਾਫਾਈਲੈਕਸਿਸ ਕਿਹਾ ਜਾਂਦਾ ਹੈ।[15] ਭੋਜਨਕਈ ਭੋਜਨਾਂ ਕਾਰਨ ਐਨਾਫਾਈਲੈਕਸਿਸ ਦੀ ਸ਼ੁਰੂਆਤ ਹੋ ਸਕਦੀ ਹੈ; ਇਹ ਪਹਿਲੀ ਵਾਰ ਸੇਵਨ ਕਰਨ ਤੇ ਹੋ ਸਕਦਾ ਹੈ।[10] ਸ਼ੁਰੂਆਤ ਕਰਨ ਵਾਲੇ ਆਮ ਭੋਜਨ ਦੁਨੀਆ ਭਰ ਵਿੱਚ ਵੱਖੋ-ਵੱਖਰੇ ਹਨ। ਪੱਛਮੀ ਸਭਿਆਚਾਰ ਵਿੱਚ, ਮੁੰਗਫਲੀਆਂ, ਆਟਾ, ਮੇਵੇ, ਘੋਗਾ, ਮੱਛੀ, ਦੁੱਧ ਅਤੇ ਅੰਡਿਆਂ ਦਾ ਸੇਵਨ ਜਾਂ ਸੰਪਰਕ ਸਭ ਤੋਂ ਪ੍ਰਚਲਿਤ ਕਾਰਨ ਹਨ।[3][5] ਤਿਲ ਮੱਧ ਏਸ਼ੀਆ ਵਿੱਚ ਸਭ ਤੋਂ ਆਮ ਹੈ, ਜਦਕਿ ਚਾਵਲ ਅਤੇ ਛੋਲਿਆਂ ਨੂੰ ਅਕਸਰ ਏਸ਼ੀਆ ਵਿੱਚ ਐਨਾਫਾਈਲੈਕਸਿਸ ਦਾ ਸ੍ਰੋਤ ਮੰਨਿਆ ਜਾਂਦਾ ਹੈ।[5] ਤੀਬਰ ਮਾਮਲੇ ਆਮ ਤੌਰ ਤੇ ਐਲਰਜੀ ਵਾਲੇ ਪਦਾਰਥ ਖਾਣ ਦੇ ਨਤੀਜੇ ਕਾਰਨ ਹੁੰਦੇ ਹਨ,[10] ਪਰ ਕੁਝ ਲੋਕਾਂ ਨੂੰ ਸੰਪਰਕ ਦੇ ਨਾਲ ਹੀ ਤੀਬਰ ਪ੍ਰਤਿਕਿਰਿਆ ਹੁੰਦੀ ਹੈ। ਬੱਚੇ ਆਪਣੀਆਂ ਐਲਰਜੀਆਂ ਤੇ ਪਾਰ ਪਾ ਸਕਦੇ ਹਨ। 16 ਸਾਲ ਦੀ ਉਮਰ ਤੱਕ 80% ਬੱਚੇ ਜਿਹਨਾਂ ਨੂੰ ਦੁੱਧ ਕਾਰਨ ਐਨਾਫਾਈਲੈਕਸਿਸ ਹੁੰਦੀ ਹੈ ਅਤੇ 20% ਜਿਹਨਾਂ ਨੂੰ ਮੁੰਗਫਲੀਆਂ ਕਾਰਨ ਆਈਸੋਲੇਟਡ ਐਨਾਫਾਈਲੈਕਸਿਸ ਹੁੰਦੀ ਹੈ, ਇਹਨਾਂ ਭੋਜਨਾ ਨੂੰ ਬਰਦਾਸ਼ਤ ਕਰ ਸਕਦੇ ਹਨ।[11] ਦਵਾਈਆਂਕੋਈ ਵੀ ਦਵਾਈ ਸੰਭਾਵੀ ਤੌਰ ਤੇ ਐਨਾਫਾਈਲੈਕਸਿਸ ਦੀ ਸ਼ੁਰੂਆਤ ਕਰ ਸਕਦੀ ਹੈ। ਸਭ ਤੋਂ ਆਮ ਹਨ β-ਲੈਕਟਮ ਐਂਟੀਬਾਇਓਟਿਕਸ (ਜਿਵੇਂ ਕਿਪੈਨਸਲੀਨ) ਜਿਸ ਤੋਂ ਬਾਅਦ ਐਸਪ੍ਰੀਨ ਅਤੇ NSAIDs ਹਨ।[3][16] ਹੋਰ ਐਂਟੀਬਾਇਓਟਿਕਸ ਦਾ ਸਬੰਧ ਘੱਟ ਹੋਣ ਦਾ ਸੰਕੇਤ ਦਿੱਤਾ ਗਿਆ ਹੈ ਅਤੇ NSAIDs ਪ੍ਰਤੀ ਪ੍ਰਤਿਕਿਰਿਆਵਾਂ ਕਾਰਕ-ਵਿਸ਼ਿਸ਼ਟ ਹਨ ਜਿਸ ਦਾ ਅਰਥ ਹੈ ਕਿ ਜੇ ਇੱਕ NSAID ਪ੍ਰਤੀ ਅਲੈਰਜਿਕ ਹੈ ਤਾਂ ਉਹ ਆਮ ਤੋਰ ਤੇ ਕਿਸੇ ਹੋਰ NSAID ਨੂੰ ਬਰਦਾਸ਼ਤ ਕਰ ਸਕਦੇ ਹਨ।[16] ਹੋਰ ਤੁਲਨਾਤਮਕ ਕਾਰਨਾਂ ਵਿੱਚ ਕੀਮੋਥੈਰੇਪੀ, ਵੈਕਸੀਨ, ਪ੍ਰੋਟਾਮਾਈਨ ਅਤੇ ਜੜੀ-ਬੂਟੀਆਂ ਤੋਂ ਤਿਆਰ ਦਵਾਈਆਂ ਸ਼ਾਮਲ ਹੋ ਸਕਦੀਆਂ ਹਨ।[5][16] ਕੁਝ ਦਵਾਈਆਂ (ਵੈਨਕੋਮਾਈਸਿਨ, ਮੌਰਫਿਨ,ਐਕਸ-ਰੇ ਕੋਨਟ੍ਰਾਸਟ ਹੋਰਨਾਂ ਸਮੇਤ) ਸਿੱਧਾ ਮਾਸਟ ਸੈਲ ਡੀਗ੍ਰੈਨੂਲੇਸ਼ਨ ਸ਼ੁਰੂ ਕਰਕੇ ਐਨਾਫਾਈਲੈਕਸਿਸ ਧਾ ਕਾਰਨ ਬਣ ਸਕਦੀਆਂ ਹਨ।[10] ਇੱਕ ਕਾਰਕ ਪ੍ਰਤੀ ਪ੍ਰਤਿਕਿਰਿਆ ਦੀ ਬਾਰੰਬਾਰਤਾ ਅੰਸ਼ਕ ਤੌਰ ਤੇ ਇਸਦੀ ਵਰਤੋਂ ਦੀ ਬਾਰੰਬਾਰਤਾ ਤੇ ਅਤੇ ਅੰਸ਼ਕ ਤੌਰ ਇਸ ਦੇ ਅੰਦਰੂਨੀ ਗੁਣਾਂ ਤੇ ਨਿਰਭਰ ਕਰਦੀ ਹੈ।[17] ਪੈਨਸਲੀਨ ਜਾਂ ਸੇਫਾਲਾਸਪੋਰਿਨ ਕਰਕੇ ਐਨਾਫਾਈਲੈਕਸਿਸ ਸਿਰਫ ਉਦੋਂ ਪੈਦਾ ਹੋ ਸਕਦਾ ਹੈ ਜਦੋਂ ਉਹ ਸਰੀਰ ਦੇ ਅੰਦਰ ਪ੍ਰੋਟੀਨਾਂ ਨਾਲ ਜੁੜ ਜਾਂਦੇ ਹਨ ਅਤੇ ਇਹਨਾਂ ਵਿਚੋਂ ਕੁੱਝ ਕਾਰਕ ਦੂਜਿਆਂ ਨਾਲੋਂ ਵਧੇਰੇ ਆਸਾਨੀ ਨਾਲ ਜੁੜਦੇ ਹਨ।[4] ਪੈਨਸਿਲਿਨ ਦੇ ਕਾਰਨ ਐਨਾਫਾਈਲੈਕਸਿਸ ਇਲਾਜ ਦੇ ਹਰ 2,000 ਤੋਂ 10,000 ਕੋਰਸਾਂ ਵਿੱਚੋਂ ਇੱਕ ਵਾਰ ਹੁੰਦਾ ਹੈ, ਜਿਨ੍ਹਾਂ ਵਿੱਚੋਂ ਇਲਾਜ ਦੇ ਹਰ 50,000 ਵਿੱਚੋਂ ਇੱਕ ਤੋਂ ਘੱਟ ਦੀ ਮੌਤ ਹੁੰਦੀ ਹੈ।[4] ਐਸਪ੍ਰੀਨ ਅਤੇ NSAIDs ਕਾਰਨ ਐਨਾਫਾਈਲੈਕਸਿਸ ਹਰ 50,000 ਵਿਅਕਤੀਆਂ ਵਿੱਚੋਂ ਇੱਕ ਨੂੰ ਹੁੰਦਾ ਹੈ।[4] ਜੇਕਰ ਕਿਸੇ ਵਿਅਕਤੀ ਨੂੰ ਪੈਨਸਿਲਿਨ ਦੇ ਨਾਲ ਪ੍ਰਤਿਕਿਰਿਆ ਹੁੰਦੀ ਹੈ, ਤਾਂ ਉਹਨਾਂ ਨੂੰ ਸੇਫਾਲੋਸਪੋਰਿਨ ਤੋਂ ਪ੍ਰਤਿਕਿਰਿਆ ਹੋਣ ਦਾ ਜੋਖ਼ਮ ਵੱਧ ਜਾਂਦਾ ਹੈ ਪਰ ਅਜੇ ਵੀ ਇਹ 1000 ਵਿੱਚ ਇੱਕ ਹੁੰਦਾ ਹੈ।[4] ਪੁਰਾਣੇ ਰੇਡੀਓਕੋਨਟ੍ਰਾਸਟ ਕਾਰਕਾਂ ਨੇ 1% ਮਾਮਲਿਆਂ ਦੇ ਵਿੱਚ ਪ੍ਰਤਿਕਿਰਿਆ ਕੀਤੀ ਜਦ ਕਿ ਨਵੇਂ ਘੱਟ ਓਸਮੋਲਰ ਕਾਰਕਾਂ ਨੇ 0.04% ਮਾਮਲਿਾਂ ਵਿੱਚ ਪ੍ਰਤਿਕਿਰਿਆ ਕੀਤੀ।[17] ਜ਼ਹਿਰਹਾਈਮੇਨਾਪੇਟ੍ਰਾ (ਮਧੁਮੱਖੀਆਂ ਅਤੇ ਭਰਿੰਡਾਂ) ਜਾਂ ਟ੍ਰਇਟੋਮਾਈਨ (ਕਿਸਿੰਗ ਬਗ ) ਦੁਆਰਾ ਕੱਟੇ ਜਾਂ ਡੱਸੇ ਜਾਣ ਦੇ ਕਾਰਨ ਗ੍ਰਹਿਣਸ਼ੀਲ ਲੋਕਾਂ ਵਿੱਚ ਐਨਾਫਾਈਲੈਕਸਿਸ ਸ਼ੁਰੂ ਹੋ ਸਕਦੀ ਹੈ।[3][18] ਪੁਰਾਣੀਆਂ ਪ੍ਰਣਾਲੀਗਤ ਪ੍ਰਤਿਕਿਰਿਆਵਾਂ, ਜੋ ਕਿ ਡੰਕ ਵਾਲੇ ਸਥਾਨ ਦੇ ਆਲੇ-ਦੁਆਲੇ ਸਥਾਨਕ ਪ੍ਰਤਿਕਿਰਿਆ ਤੋਂ ਵੱਧ ਕੁਝ ਵੀ ਹੁੰਦਾ ਹੈ, ਭਵਿੱਖ ਦੇ ਐਨਾਫਾਈਲੈਕਸਿਸ ਜੋਖ਼ਮ ਦਾ ਕਾਰਕ ਹੋ ਸਕਦੀਆਂ ਹਨ;[19][20] ਪਰ, ਐਨਾਫਾਈਲੈਕਸਿਸ ਕਾਰਨ ਮਰਨ ਵਾਲਿਆਂ ਵਿੱਚੋਂ ਅੱਧਿਆਂ ਨੂੰ ਕੋਈ ਪ੍ਰਣਾਲੀਗਤ ਪ੍ਰਤਿਕਿਰਿਆ ਨਹੀਂ ਹੋਈ ਸੀ।[21] ਜੋਖ਼ਮ ਦੇ ਕਾਰਕਐਟੋਪਿਕ ਰੋਗਾਂ ਜਿਵੇਂ ਕਿ ਦਮਾ, ਐਕਜ਼ੀਮਾ, ਜਾਂ ਐਲਰਜੀ ਵਾਲੀ ਨੱਕ ਦੀ ਸੋਜ਼ਿਸ਼ ਵਾਲੇ ਲੋਕਾਂ ਨੂੰ ਭੋਜਨ, ਲੇਟੈਕਸ, ਅਤੇ ਰੇਡੀਓਕੋਨਟ੍ਰਾਸਟ ਤੋਂ ਐਨਾਫਾਈਲੈਕਸਿਸ ਹੋਣ ਦਾ ਵਧੇਰੇ ਜੋਖ਼ਮ ਹੁੰਦਾ ਹੈ ਪਰ ਟੀਕੇ ਨਾਲ ਲਗਾਈਆਂ ਜਾਣ ਵਾਲੀਆਂ ਦਵਾਈਆਂ ਜਾਂ ਡੰਕ ਤੋਂ ਨਹੀਂ।[5][10] ਬੱਚਿਆਂ ਵਿੱਚ ਕੀਤੇ ਗਏ ਇੱਕ ਅਧਿਐਨ ਤੋਂ ਪਤਾ ਲੱਗਾ ਕਿ 60% ਨੂੰ ਪੁਰਾਣੇ ਅਟੋਪਿਕ ਰੋਗਾਂ ਦਾ ਇਤਿਹਾਸ ਸੀ, ਅਤੇ ਐਨਾਫਾਈਲੈਕਸਿਸ ਤੋਂ ਮਰਨ ਵਾਲਿਆਂ ਵਿੱਚੋਂ 90% ਤੋਂ ਵੱਧ ਨੂੰ ਦਮਾ ਸੀ।[10] ਜਿਨ੍ਹਾਂ ਵਿਅਕਤੀਆਂ ਨੂੰ ਮੈਸਟੋਸਾਈਟੋਸਿਸ ਹੈ ਜਾਂ ਜੋ ਉੱਚੇ ਸਮਾਜਕ-ਆਰਥਿਕ ਦਰਜੇ ਤੋਂ ਹਨ, ਉਹਨਾਂ ਨੂੰ ਵਧਿਆ ਹੋਇਆ ਜੋਖ਼ਮ ਹੈ।[5][10] ਐਨਾਫਲੈਕਸਿਸ ਦਾ ਕਾਰਨ ਬਣਨ ਵਾਲੇ ਏਜੰਟ ਦੇ ਨਾਲ ਸੰਪਰਕ ਹੋਏ ਨੂੰ ਜਿੰਨਾ ਜ਼ਿਆਦਾ ਸਮਾਂ ਹੋ ਗਿਆ ਹੈ, ਜੋਖ਼ਮ ਓਨਾ ਹੀ ਘੱਟ ਹੈ।[4] ਸਰੀਰ ਕਿਰਿਆ ਵਿਗਿਆਨਐਨਾਫਾਈਲੈਕਸਿਸ ਇੱਕ ਤੇਜ਼ੀ ਨਾਲ ਹੋਣ ਵਾਲੀ ਗੰਭੀਰ ਐਲਰਜੀ ਵਾਲੀ ਪ੍ਰਤਿਕਿਰਿਆ ਹੈ ਜੋ ਸਰੀਰ ਦੀਆਂ ਕਈ ਪ੍ਰਣਾਲੀਆਂ ਨੂੰ ਪ੍ਰਭਾਵਿਤ ਕਰਦੀ ਹੈ।[1][22] ਇਹ ਭੜਕਾਊ ਮੇਡਿਏਟਰਾਂ ਅਤੇ ਮਾਸਟ ਕੋਸ਼ਿਕਾਵਾਂ ਅਤੇ ਬੈਸੋਫਿਲਸ ਤੋਂ ਸਾਈਟੋਕਾਈਨ ਦੇ ਰਿਸਾਵ ਕਾਰਨ ਹੁੰਦਾ ਹੈ, ਆਮ ਤੌਰ ਤੇ ਪ੍ਰਤਿਰੱਖਿਆ ਸਬੰਧੀ ਪ੍ਰਤਿਕਿਰਿਆ ਦੇ ਕਾਰਨ ਪਰ ਕਦੇ-ਕਦੇ ਗੈਰ-ਪ੍ਰਤਿਰੱਖਿਆ ਰਚਨਾ ਦੇ ਕਾਰਨ ਵੀ ਹੋ ਸਕਦਾ ਹੈ।[22] ਪ੍ਰਤਿਰੱਖਿਆ ਸਬੰਧੀਪ੍ਰਤਿਰੱਖਿਆ ਸਬੰਧੀ ਰਚਨਾ ਵਿੱਚ, ਇਮੁਊਨੋਗਲੋਬਿਨ E (IgE) ਐਂਟੀਜਨ (ਬਾਹਰੀ ਸਮੱਗਰੀ ਜੋ ਐਲਰਜੀ ਵਾਲੀ ਪਰਤਿਕਿਰਿਆ ਨੂੰ ਸ਼ੁਰੂ ਕਰਦੀ ਹੈ) ਦੇ ਨਾਲ ਜੁੜ ਜਾਂਦਾ ਹੈ। ਐਂਟੀਜਨ ਵਾਲੇ IgE ਫੇਰ FcεRI ਮਾਸਟ ਕੋਸ਼ਿਕਾਵਾਂ ਅਤੇ ਬੈਸੋਫਿਲਸ ਤੇ ਪਾਤਰਾਂ ਨੂੰ ਸਰਗਰਮ ਕਰ ਦਿੰਦੇ ਹਨ। ਇਸਦੇ ਕਾਰਨ ਹਿਸਟੇਮਾਈਨ ਵਰਗੇ ਭੜਕਾਊ ਮੇਡਿਏਟਰ ਦਾ ਰਿਸਾਵ ਹੁੰਦਾ ਹੈ। ਇਹ ਮੇਡਿਏਟਰ ਬਾਅਦ ਵਿੱਚ ਸਾਹ ਨਲੀ ਦੀਆਂ ਨਰਮ ਮਾਸਪੇਸ਼ੀਆਂ ਵਿੱਚ ਸੁੰਗੜਾਅ ਪੈਦਾ ਕਰਦੇ ਹਨ, ਵੈਸੋਡਿਏਲਸ਼ਨ ਸ਼ੁਰੂ ਕਰਦੇ ਹਨ, ਖੂਨ ਦੀਆਂ ਨਾੜੀਆਂ ਵਿੱਚੋਂ ਤਰਲ ਦਾ ਰਿਸਾਵ ਵਧਾਉਂਦੇ ਹਨ, ਅਤੇ ਦਿਲ ਦੀ ਮਾਸਪੇਸ਼ੀ ਨੂੰ ਹੌਲੀ ਕਰ ਦਿੰਦੇ ਹਨ।[4][22] ਪ੍ਰਤਿਰੱਖਿਆ ਸਬੰਧੀ ਬਣਤਰ ਵੀ ਹੈ ਜੋ IgE ਤੇ ਨਿਰਭਰ ਨਹੀਂ ਕਰਦੀ ਹੈ, ਪਰ ਇਹ ਪਤਾ ਨਹੀਂ ਹੈ ਕਿ ਕੀ ਮਨੁੱਖਾਂ ਵਿੱਚ ਇਹ ਹੁੰਦਾ ਹੈ।[22] ਗੈਰ-ਪ੍ਰਤਿਰੱਖਿਆ ਸਬੰਧੀਗੈਰ-ਪ੍ਰਤਿਰੱਖਿਆ ਸਬੰਧੀ ਬਣਤਰ ਵਿੱਚ ਅਜਿਹੇ ਪਦਾਰਥ ਸ਼ਾਮਲ ਹਨ ਜੋ ਸਿੱਧਾ ਮਾਸਟ ਕੋਸ਼ਿਕਾਵਾਂ ਅਤੇ ਬੈਸੋਫਿਲਸ ਦਾ ਡੀਗ੍ਰੈਨੂਲੇਸ਼ਨ (ਨਸ਼ਟ) ਕਰਦੇ ਹਨ। ਇਹਨਾਂ ਵਿੱਚ ਕੋਨਟ੍ਰਾਸਟ ਮਾਧਿਅਮ, ਓਪਿਓਿਡਸ, ਤਾਪ (ਗਰਮ ਜਾਂ ਠੰਡਾ), ਅਤੇ ਕੰਪਨ ਸ਼ਾਮਲ ਹਨ।[13][22] ਰੋਗ-ਨਿਦਾਨਐਨਾਫਾਈਲੈਕਸਿਸ ਦੀ ਪਛਾਣ ਨੈਦਾਨਿਕ ਸ਼ਰਤਾਂ ਦੇ ਅਧਾਰ ਤੇ ਕੀਤੀ ਜਾਂਦੀ ਹੈ।[5] ਜਦੋਂ ਕਿਸੇ ਐਲਰਜੀ ਪੈਦਾ ਕਰਨ ਵਾਲੇ ਪਦਾਰਥ ਦੇ ਨਾਲ ਸੰਪਰਕ ਤੋਂ ਬਾਅਦ ਮਿੰਟਾਂ/ਘੰਟਿਆਂ ਦੇ ਅੰਦਰ ਹੇਠਾਂ ਦਿੱਤੇ ਤਿੰਨ ਵਿੱਚੋਂ ਕੋਈ ਇੱਕ ਹੁੰਦਾ ਹੈ ਤਾ ਐਨਾਫਾਈਲੈਕਸਿਸ ਹੋਣ ਦਾ ਉੱਚ ਜੋਖ਼ਮ ਹੁੰਦਾ ਹੈ:[5]
ਕਿਸੇ ਹਮਲੇ ਦੇ ਦੌਰਾਨ, ਟ੍ਰਿਪਟੇਸ ਜਾਂ ਹਿਸਟਾਮਾਈਨ (ਮਾਸਟ ਕੋਸ਼ਿਕਾਵਾਂ ਤੋਂ ਛੱਡਿਆ ਗਿਆ) ਲਈ ਖੂਨ ਦੀ ਜਾਂਚ, ਡੰਕ ਜਾਂ ਦਵਾਈਆਂ ਦੇ ਕਾਰਨ ਐਨਾਫਾਈਲੈਕਸਿਸ ਦਾ ਪਤਾ ਲਗਾਉਣ ਵਿੱਚ ਉਪਯੋਗੀ ਹੋ ਸਕਦੀ ਹੈ। ਪਰ ਜੇ ਕਾਰਨ ਭੋਜਨ ਹੋਵੇ ਜਾਂ ਜੇ ਵਿਅਕਤੀ ਦਾ ਬਲੱਡ ਪ੍ਰੈਸ਼ਰ ਸਧਾਰਨ ਹੈ ਤਾਂ ਇਹਨਾਂ ਜਾਂਚਾਂ ਦੀ ਉਪਯੋਗਿਤਾ ਸੀਮਿਤ ਹੁੰਦੀ ਹੈ,[5] ਅਤੇ ਉਹ ਨਿਦਾਨ ਵਾਸਤੇ ਖਾਸ ਨਹੀਂ ਹੁੰਦੇ।[11] ਵਰਗੀਕਰਨਐਨਾਫਾਈਲੈਕਸਿਸ ਨੂੰ ਤਿੰਨ ਪ੍ਰਮੁੱਖ ਵਰਗਾ ਵਿੱਚ ਵੰਡਿਆ ਜਾਂਦਾ ਹੈ। ਐਨਾਫਾਈਲੈਕਸਿਸ ਦਾ ਸਦਮਾ ਪ੍ਰਣਾਲੀਗਤ ਅਵੈਸੋਡਿਲੇਸ਼ਨ ਦੇ ਨਾਲ ਜੁੜਿਆ ਹੋਇਆ ਹੈ ਜਿਸ ਦੇ ਨਤੀਜੇ ਵੱਜੋਂ ਘਟਿਆ ਹੋਇਆ ਬਲੱਡ ਪ੍ਰੈਸ਼ਰ ਹੁੰਦਾ ਹੈ ਜੋ ਕਿ ਪਰਿਭਾਸ਼ਾ ਅਨੁਸਾਰ ਵਿਅਕਤੀ ਦੀ ਅਧਾਰ ਰੇਖਾ ਜਾਂ ਮਿਆਰੀ ਮਾਨ ਤੋਂ 30% ਘੱਟ ਹੁੰਦਾ ਹੈ।[7] ਬਾਇਫੇਸਿਕ ਐਨਾਫਾਈਲੈਕਸਿਸ ਦਾ ਮਤਲਬ ਹੁੰਦਾ ਹੈ ਐਲਰਜੀ ਕਰਨ ਵਾਲੇ ਪਦਾਰਥ ਦੇ ਨਾਲ ਹੋਰ ਸੰਪਰਕ ਦੇ ਬਿਨਾਂ 1–72 ਘੰਟਿਆਂ ਦੇ ਅੰਦਰ ਲੱਛਣਾਂ ਦਾ ਦੁਬਾਰਾ ਹੋਣਾ।[5] ਇਹਨਾਂ ਘਟਨਾਵਾਂ ਦੀ ਰਿਪੋਰਟ ਵੱਖ-ਵੱਖ ਹੈ, ਅਤੇ ਕੁਝ ਅਧਿਐਨ 20% ਤਕ ਮਾਮਲਿਆਂ ਦਾ ਦਾਅਵਾ ਕਰਦੇ ਹਨ।[23] ਲੱਛਣਾਂ ਦੀ ਵਾਪਸੀ ਆਮ ਤੌਰ ਤੇ 8 ਘੰਟਿਆਂ ਦੇ ਅੰਦਰ ਹੁੰਦੀ ਹੈ।[10] ਇਸ ਦਾ ਇਲਾਜ ਵੀ ਐਨਾਫਾਈਲੈਕਸਿਸ ਦੀ ਤਰ੍ਹਾਂ ਹੀ ਕੀਤਾ ਜਾਂਦਾ ਹੈ।[3] ਸੂਡੋ-ਐਨਾਫਾਈਲੈਕਸਿਸ ਜਾਂ ਐਨਾਫਾਈਲੈਕਟੋਇਡ ਦੀਆਂ ਪ੍ਰਤਿਕਿਰਿਆਵਾਂ ਐਨਾਫਾਈਲੈਕਸਿਸ ਦੀਆਂ ਉਹ ਕਿਸਮਾਂ ਹਨ ਜੋ ਜਿਨ੍ਹਾਂ ਵਿੱਚ ਐਲਰਜੀ ਵਾਲੀ ਪ੍ਰਤਿਕਿਰਿਆ ਸ਼ਾਮਲ ਨਹੀਂ ਹੁੰਦੀ ਹੈ ਪਰ ਇਹ ਸਿੱਧਾ ਮਾਸਟ ਕੋਸ਼ਿਕਾਵਾਂ ਦੇ ਡਿਗ੍ਰੈਨੁਲੇਸ਼ਨ ਦੇ ਕਾਰਨ ਹੁੰਦਾ ਹੈ।[10][24] ਗੈਰ-ਪ੍ਰਤਿਰੱਖਿਆ ਸਬੰਧੀ ਐਨਾਫਾਈਲੈਕਸਿਸ ਮੌਜੂਦਾ ਸ਼ਬਦ ਹੈ ਜੋ ਵਰਲਡ ਐਲਰਜੀ ਆਰਗੇਨਾਈਜੇਸ਼ਨ[24] ਦੇ ਦੁਅਰਾ ਵਰਤਿਆ ਜਾਂਦਾ ਹੈ ਅਤੇ ਇਹ ਸਿਫਾਰਸ਼ ਕੀਤੀ ਜਾਂਦੀ ਹੈ ਕਿ ਪੁਰਾਣੇ ਨਾਮ ਨੂੰ ਨਹੀਂ ਵਰਤਿਆ ਜਾਣਾ ਚਾਹੀਦਾ।[10] ਐਲਰਜੀ ਦੀ ਜਾਂਚ ਐਲਰਜੀ ਦੀ ਜਾਂਚ ਕਰਨ ਨਾਲ ਇਹ ਨਿਰਧਾਰਤ ਕਰਨ ਵਿੱਚ ਮਦਦ ਮਿਲ ਸਕਦੀ ਹੈ ਕਿ ਐਨਾਫਾਈਲੈਕਸਿਸ ਕਿਵੇਂ ਸ਼ੁਰੂ ਹੁੰਦਾ ਹੈ। ਚਮੜੀ ਦੀ ਐਲਰਜੀ ਲਈ ਜਾਂਚ (ਜਿਵੇਂ ਕਿ ਪੈਚ ਜਾਂਚ) ਕੁਝ ਭੋਜਨਾਂ ਅਤੇ ਜ਼ਹਿਰਾਂ ਲਈ ਉਪਲਬਧ ਹੈ।[11] ਦੁੱਧ, ਆਂਡਿਆਂ, ਮੂੰਗਫਲੀ, ਮੇਵੇ ਅਤੇ ਮੱਛੀ ਤੋਂ ਐਲਰਜੀਆਂ ਦੀ ਪੁਸ਼ਟੀ ਕਰਨ ਲਈ ਕਿਸੇ ਖਾਸ IgE ਲਈ ਖੂਨ ਦੀ ਜਾਂਚ ਉਪਯੋਗੀ ਹੋ ਸਕਦੀ ਹੈ।[11] ਪੈਨਸਿਲਿਨ ਤੋਂ ਐਲਰਜੀਆਂ ਦੀ ਪੁਸ਼ਟੀ ਕਰਨ ਲਈ ਚਮੜੀ ਦੀ ਚਾਂਚ ਉਪਲਬਧ ਹੈ ਪਰ ਦੂਜੀਆਂ ਦਵਾਈਆਂ ਲਈ ਉਪਲਬਧ ਨਹੀਂ ਹੈ।[11] ਗੈਰ-ਪ੍ਰਤਿਰੱਖਿਆ ਸਬੰਧੀ ਐਨਾਫਾਈਲੈਕਸਿਸ ਦੇ ਰੂਪ ਨੂੰ ਸਿਰਫ ਇਤਿਹਾਸ ਜਾਂ ਵਿਚਾਰ ਅਧੀਨ ਐਲਰਜੀ ਵਾਲੇ ਪਦਾਰਥ ਨਾਲ ਸੰਪਰਕ ਦੁਆਰਾ ਨਿਰਧਾਰਤ ਕੀਤਾ ਜਾ ਸਕਦਾ ਹੈ, ਨਾ ਕਿ ਚਮੜੀ ਜਾਂ ਖੂਨ ਦੀ ਜਾਂਚ ਦੇ ਦੁਆਰਾ।[24] ਦੂਜੇ ਰੋਗਾਂ ਨਾਲ ਫਰਕ ਦੱਸਣ ਲਈ ਨਿਦਾਨਕਦੇ-ਕਦੇ ਐਨਾਫਾਈਲੈਕਸਿਸ ਅਤੇ ਦਮਾ, ਬੇਹੋਸ਼ੀ, ਅਤੇ ਦਹਿਸ਼ਤ ਦੇ ਹਮਲਿਆਂ ਦੇ ਵਿਚਕਾਰ ਫਰਕ ਦੱਸਣਾ ਮੁਸ਼ਕਲ ਹੋ ਸਕਦਾ ਹੈ।[5] ਪਰ ਦਮੇ ਵਿੱਚ ਆਮ ਤੌਰ ਤੇ ਖਾਰਸ਼ ਜਾਂ ਮਿਅਦੇ ਅਤੇ ਆਂਦਰ ਸਬੰਧੀ ਲੱਛਣ ਸ਼ਾਮਲ ਨਹੀਂ ਹੁੰਦੇ ਹਨ, ਬੇਹੋਸ਼ੀ ਦੇ ਨਾਲ ਪਿਲੱਤਣ ਮੌਜੂਦ ਹੁੰਦੀ ਹੈ ਪਰ ਦਾਣੇ ਨਹੀਂ, ਅਤੇ ਦਹਿਸ਼ਤ ਦੇ ਹਮਲੇ ਵਿੱਚ ਚਮੜੀ ਲਾਲ ਹੋ ਸਕਦੀ ਹੈ ਪਰ ਛਪਾਕੀ ਨਹੀਂ ਹੁੰਦੀ ਹੈ।[5] ਦੂਜੀਆਂ ਸਥਿਤੀਆਂ ਜਿਨ੍ਹਾਂ ਵਿੱਚ ਮਿਲਦੇ-ਜੁਲਦੇ ਲੱਛਣ ਹੋ ਸਕਦੇ ਹਨ, ਉਹਨਾਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨ: ਖਰਾਬ ਮੱਛੀ ਖਾਣ ਕਾਰਨ ਹੋਣ ਵਾਲਾ ਭੋਜਨ ਦਾ ਜ਼ਹਿਰੀਲਾਪਣ (ਸਕ੍ਰੋਮਬਾਇਡੋਸਿਸ) ਅਤੇ ਪਰਜੀਵੀਆਂ ਤੋਂ ਹੋਣ ਵਾਲੀ ਲਾਗ (ਐਨੀਸੇਕਿਆਸਿਸ)।[10] ਪੋਸਟ-ਮਾਰਟਮ ਵਿੱਚ ਲੱਭਤਾਂਜਿਸ ਵਿਅਕਤੀ ਦੀ ਐਨਾਫਾਈਲੈਕਸਿਸ ਦੇ ਕਾਰਨ ਮੌਤ ਹੋਈ ਹੈ ਉਸ ਵਿੱਚ, ਸ਼ਵ ਪਰੀਖਿਆ "ਖਾਲੀ ਦਿਲ" ਦਿਖਾ ਸਕਦੀ ਹੈ ਜਿਸ ਦਾ ਸਬੰਧ ਵੈਸੋਡਿਲੇਸ਼ਨ ਤੋਂ ਘਟੇ ਹੋਏ ਜ਼ਹਿਰ ਅਤੇ ਕੇਂਦਰੀ ਤੋਂ ਬਾਹਰੀ ਖਾਨਿਆਂ ਵਿੱਚ ਅੰਤਰ-ਨਾੜੀ ਵਾਲਿਊਮ ਦੀ ਦੁਬਾਰਾ ਵੰਡ ਦੇ ਨਾਲ ਜੋੜਿਆ ਜਾ ਸਕਦਾ ਹੈ।[25] ਹੋਰ ਸੰਕੇਤ ਹਨ ਲੈਰਿਨਜਿਅਲ ਐਡੀਮਾ, ਫੇਫੜਿਆਂ, ਦਿਲ ਅਤੇ ਟਿਸ਼ੂਆਂ ਵਿੱਚ ਈਓਸਿਨੋਫਿਲੀਆ, ਅਤੇ ਮਾਈਕੋਕਾਰਡਿਅਲ ਹਾਈਪੋਪਰਫਿਊਜਨ ਦੇ ਸਬੂਤ।[26] ਲੈਬੋਟਰੀਆਂ ਦੀਆਂ ਲੱਭਤਾਂ ਵਿੱਚ ਸੇਰਮ ਟ੍ਰਿਪਟੇਸ ਦੇ ਵਧੇ ਹੋਏ ਪੱਧਰਾਂ, ਕੁੱਲ ਅਤੇ ਵਿਸ਼ੇਸ਼ IgE ਸੇਰਮ ਦੇ ਪੱਧਰਾਂ ਵਿੱਚ ਵਾਧੇ ਦਾ ਪਤਾ ਲੱਗ ਸਕਦਾ ਹੈ।[26] ਰੋਕਥਾਮਐਨਾਫਾਈਲੈਕਸਿਸ ਸ਼ੁਰੂ ਕਰਨ ਵਾਲੇ ਪਦਾਰਥ ਤੋਂ ਬਚਣ ਦੀ ਸਿਫਾਰਸ਼ ਕੀਤੀ ਜਾਂਦੀ ਹੈ। ਜਿਨ੍ਹਾਂ ਮਾਮਲਿਆਂ ਵਿੱਚ ਅਜਿਹਾ ਸੰਭਵ ਨਾ ਹੋਵੇ, ਉੱਥੇ ਸੰਵੇਦਨਹੀਨਤਾ ਇੱਕ ਚੋਣ ਹੋ ਸਕਦੀ ਹੈ। ਮਧੂਮੱਖੀਆਂ, ਭਰਿੰਡਾਂ,ਧਮੂੜੀਆਂ, ਭੂੰਡਾਂ, ਅਤੇ ਅੱਗ ਕੀੜੀਆਂ ਤੋਂ ਹੋਣ ਵਾਲੀਜ਼ਾਂ ਐਲਰਜੀਆਂ ਲਈ ਹਾਈਮੇਨੋਪੇਟਰਾ ਜ਼ਹਿਰ ਦੇ ਨਾਲ ਪ੍ਰਤਿਰੱਖਿਆ ਪ੍ਰਣਾਲੀ ਦਾ ਇਲਾਜ 80–90% ਬਾਲਗਾਂ ਅਤੇ 98% ਬੱਚਿਆਂ ਵਿੱਚ ਐਲਰਜੀ ਕਰਨ ਵਾਲੇ ਪਦਾਰਥਾਂ ਦੇ ਪ੍ਰਤੀ ਸੰਵੇਦਨਹੀਨਤਾ ਲਿਆਉਣ ਵਿੱਚ ਪ੍ਰਭਾਵੀ ਰਿਹਾ ਹੈ। ਦੁੱਧ, ਆਂਡੇ, ਮੇਵੇ ਅਤੇ ਮੂੰਗਫਲੀ ਦੇ ਮਾਮਲਿਆਂ ਵਿੱਚ ਮੂੰਹ ਰਾਹੀਂ ਲਿਆ ਜਾਣ ਵਾਲਾ ਪ੍ਰਤਿਰੱਖਿਆ ਇਲਾਜ ਕੁਝ ਲੋਕਾਂ ਨੂੰ ਸੰਵੇਦਨਹੀਣ ਕਰਨ ਵਿੱਚ ਪ੍ਰਭਾਵੀ ਰਿਹਾ ਹੈ; ਪਰ ਮਾੜੇ ਪ੍ਰਭਾਵ ਆਮ ਹਨ। ਕਈ ਦਵਾਈਆਂ ਵਾਸਤੇ ਵੀ ਸੰਵੇਦਨਹੀਨਤਾ ਸੰਭਵ ਹੈ, ਪਰ ਇਹ ਸਲਾਹ ਦਿੱਤੀ ਜਾਂਦੀ ਹੈ ਕਿ ਜ਼ਿਦਾਤਰ ਲੋਕ ਬਸ ਸਮੱਸਿਆ ਪੈਦਾ ਕਰਨ ਵਾਲੇ ਪਦਾਰਥ ਤੋਂ ਬਚਣ। ਲੇਟੇਕਸ ਤੇ ਪ੍ਰਤਿਕਿਰਿਆ ਦਿਖਾਉਣ ਵਾਲੇ ਲੋਕਾਂ ਵਿੱਚ, ਪ੍ਰਤਿਕਿਰਿਆ ਕਰਨ ਵਾਲੇ ਭੋਜਨਾਂ ਤੋਂ ਬਚਣਾ ਮਹੱਤਵਪੂਰਨ ਹੋ ਸਕਦਾ ਹੈ ਜਿਨ੍ਹਾਂ ਵਿੱਚ ਹੋਰਾਂ ਸਮੇਤ ਅਵਾਕਾਡੋ, ਕੇਲੇ, ਅਤੇ ਆਲੂ ਸ਼ਾਮਲ ਹਨ।[5] ਨਿਯੰਤ੍ਰਣਐਨਾਫਾਈਲੈਕਸਿਸ ਇੱਕ ਡਾਕਟਰੀ ਸੰਕਟ ਹੈ ਜਿਸਦੇ ਲਈ ਜ਼ਿੰਦਗੀ ਬਚਾਉਣ ਵਾਲੇ ਉਪਾਵਾਂ ਦੀ ਲੋੜ ਹੋ ਸਕਦੀ ਹੈ ਜਿਵੇਂ ਕਿ ਸਾਹ ਨਲੀ ਦਾ ਪ੍ਰਬੰਧਨ, ਪੂਰਕ ਆਕਸੀਜ਼ਨ, ਨਾੜੀ ਅੰਦਰ ਦਿੱਤੇ ਜਾਣ ਵਾਲੇ ਤਰਲ ਦੀ ਬਹੁਤ ਜ਼ਿਆਦਾ ਮਾਤਰਾ, ਅਤੇ ਨੇੜਲੀ ਨਿਗਰਾਨੀ।[3] ਇਪਾਈਨੇਫ੍ਰਾਈਨ ਇਲਾਜ ਦੀ ਇੱਕ ਚੋਣ ਹੈ ਜਿਸ ਨਾਲ ਅਕਸਰ ਏਂਟੀਹਿਸਟਾਮਾਈਨ ਤੇ ਸਟੀਰੋਇਡ ਨੂੰ ਸਹਾਇਕ ਪਦਾਰਥਾਂ ਦੇ ਰੂਪ ਵਿੱਚ ਵਰਤਿਆ ਜਾਂਦਾ ਹੈ[5] ਜਦੋਂ ਵਿਅਕਤੀ ਸਧਾਰਨ ਸਥਿਤੀ ਵਿੱਚ ਆ ਜਾਵੇ ਤਾਂ ਇਹ ਯਕੀਨੀ ਬਣਾਉਣ ਲਈ ਕਿ ਲੱਛਣ ਦੁਬਾਰਾ ਨਾ ਹੋਣ 2 ਤੋਂ 24 ਘੰਟਿਆਂ ਦੇ ਵਿਚਕਾਰ ਹਸਪਤਾਲ ਵਿੱਚ ਨਿਗਰਾਨੀ ਦੀ ਸਿਫਾਰਸ਼ ਕੀਤੀ ਜਾਂਦੀ ਹੈ।[4][10][23][27] ਇਪਾਈਨੇਫ੍ਰਾਈਨ ਇਪਾਈਨੇਫ੍ਰਾਈਨ (ਐਡ੍ਰੇਨਾਲਾਇਨ) ਐਨਾਫਾਈਲੈਕਸਿਸ ਦਾ ਪ੍ਰਾਥਮਿਕ ਇਲਾਜ ਹੈ ਜਦੋਂ ਇਸਦੀ ਵਰਤੋਂ ਨਾ ਕਰਨ ਵਾਲਾ ਕੋਈ ਸਪਸ਼ਟ ਸੰਕੇਤ ਨਾ ਹੋਵੇ।[3] ਇਹ ਸਿਫਾਰਸ਼ ਕੀਤੀ ਜਾਂਦੀ ਹੈ ਜਿਵੇਂ ਦੀ ਰੋਗ ਦਾ ਪਤਾ ਲਗਦਾ ਹੈ ਜਾਂ ਸ਼ੱਕ ਹੁੰਦਾ ਹੈ ਪੱਟ ਦੇ ਮੱਧ ਤੋਂ ਅੱਗੇ ਅਤੇ ਦੂਰ ਹਿੱਸੇ ਵਿੱਚ ਪੱਠੇ ਦੇ ਵਿੱਚ ਇਪਾਈਨੇਫ੍ਰਾਈਨ ਦੇ ਘੋਲ ਦਾ ਟੀਕਾ ਲਗਾਇਆ ਜਾਵੇ। ਜੇ ਲੋੜੀਂਦੀ ਪ੍ਰਤਿਕਿਰਿਆ ਨਹੀਂ ਹੁੰਦੀ ਹੈ ਤਾਂ ਟੀਕਾ ਹਰ 5 ਤੋਂ 15 ਮਿੰਟ ਵਿੱਚ ਦੁਹਰਾਇਆ ਜਾ ਸਕਦਾ ਹੈ।[5] 16 ਤੋਂ 35% ਘਟਨਾਵਾਂ ਵਿੱਚ ਦੂਜੀ ਖੁਰਾਕ ਦੀ ਲੋੜ ਹੋ ਸਕਦੀ ਹੈ[10] ਅਤੇ ਦੋ ਤੋਂ ਵੱਧ ਖੁਰਾਕਾਂ ਦੀ ਲੋੜ ਵਿਰਲੇ ਹੀ ਪੈਂਦੀ ਹੈ।[5] ਚਮੜੀ ਦੇ ਹੇਠਾਂ (ਸਬਕਿਊਟੇਨਸ) ਟੀਕੇ ਦੀ ਬਜਾਏ ਪੱਠਿਆਂ ਵਿੱਚ ਦਿੱਤੇ ਜਾਣ ਵਾਲੇ ਤਰੀਕੇ ਨੂੰ ਤਰਜੀਹ ਦਿੱਤੀ ਜਾਂਦੀ ਹੈ ਕਿਉਂਕਿ ਚਮੜੀ ਦੇ ਹੇਠਾਂ ਸੋਖਣ ਦੀ ਦਰ ਹੌਲੀ ਹੋ ਸਕਦੀ ਹੈ।[28] ਇਪਾਈਨੇਫ੍ਰਾਈਨ ਤੋਂ ਹਲਕੇ ਮਾੜੇ ਪ੍ਰਭਾਵਾਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨ ਸਰੀਰ ਹਿਲਨਾ, ਬੇਚੇਨੀ, ਸਿਰਦਰਦ, ਅਤੇ ਦਿਲ ਦੀ ਤੇਜ਼ ਧੜਕਣ।[5] ਹੋ ਸਕਦਾ ਹੈ ਕਿ β-ਬਲੌਕਰ ਲੈਣ ਵਾਲੇ ਲੋਕਾਂ ਵਿੱਚ ਇਪਾਈਨੇਫ੍ਰਾਈਨ ਦਾ ਅਸਰ ਨਾ ਹੋਵੇ।[10] ਇਸ ਸਥਿਤੀ ਵਿੱਚ ਜੇ ਇਪਾਈਨੇਫ੍ਰਾਈਨ ਅਸਰ ਨਾ ਕਰੇ ਤਾਂ ਨੱਸ ਰਾਹੀਂ ਗਲੁਕਾਜੇਨ ਦਿੱਤਾ ਜਾ ਸਕਦਾ ਹੈ ਜਿਸ ਦਾ ਕੰਮ ਕਰਨ ਦਾ ਤਰੀਕਾ β-ਰਿਸੈਪਟਰ ਤੋਂ ਸੁਤੰਤਰ ਹੈ।[10] ਲੇ ਲੋੜ ਹੋਵੇ ਤਾਂ, ਇਹ ਪਤਲੇ ਇਪਾਈਨੇਫ੍ਰਾਈਨ ਘੋਲ ਦੀ ਵਰਤੋਂ ਕਰਦੇ ਹੋਏ ਨੱਸ ਰਾਹੀਂ ਦਿੱਤਾ ਜਾ ਸਕਦਾ ਹੈ। ਪਰ ਨੱਸ ਰਾਹੀਂ ਦਿੱਤੀ ਜਾਂ ਵਾਲੀ ਇਪਾਈਨੇਫ੍ਰਾਈਨ ਨੂੰ ਦਿਲ ਦੀਆਂ ਅਨਿਯਮਿਤ ਧੜਕਣਾਂ (ਡਾਈਸ੍ਰੀਥੇਮੀਆ) ਅਤੇ ਮਾਈਓਕਾਰਡਿਅਲ ਇਨਫਾਰਕਸ਼ਨ ਨਾਲ ਜੋੜਿਆ ਗਿਆ ਹੈ।[29] ਖੁਦ ਨੂੰ ਟੀਕਾ ਲਗਾਉਣ ਲਈ ਇਪਾਈਨੇਫ੍ਰਾਈਨ ਆਟੋਇਨਜੈਕਟਰ ਆਮ ਤੌਰ ਤੇ ਦੋ ਖੁਰਾਕਾਂ ਵਿੱਚ ਆਉਂਦਾ ਹੈ, ਇੱਕ ਉਹਨਾਂ ਬਾਲਗ ਵਿਅਕਤੀਆਂ ਲਈ ਜਿਨ੍ਹਾਂ ਦਾ ਭਾਰ 25 ਕਿਲੋ ਤੋਂ ਵੱਧ ਹੋਵੇ ਦੂਜਾ ਬੱਚਿਆਂ ਲਈ ਜਿਨ੍ਹਾਂ ਦਾ ਭਾਰ 10 ਤੋਂ 25 ਕਿਲੋ ਹੋਵੇ।[30] ਸਹਾਇਕ ਪਦਾਰਥਐਂਟੀਹਿਸਟਾਮਾਈਨ (H1 ਅਤੇ H2 ਦੋਵੇਂ), ਜਦ ਕਿ ਆਮ ਤੌਰ ਤੇ ਵਰਤੇ ਜਾਂਦੇ ਹਨ ਅਤੇ ਸਿਧਾਂਤਕ ਤਰਕਾਂ ਦੇ ਅਧਾਰ ਤੇ ਇਹਨਾਂ ਨੂੰ ਪ੍ਰਭਾਵੀ ਮੰਨਿਆ ਜਾਂਦਾ ਹੈ, ਪਰ ਇਹਨਾਂ ਦੇ ਸਮਰਥਨ ਵਿੱਚ ਚੰਗਾ ਸਬੂਤ ਨਹੀਂ ਹੈ। 2007 ਵਿੱਚ ਕੀਤੀ ਗਈ ਕੋਕਰੇਨ ਸਮੀਖਿਆ ਵਿੱਚ ਕੋਈ ਚੰਗੀ ਕੁਆਲਿਟੀ ਦਾ ਕੋਈ ਅਧਿਐਨ ਨਹੀਂ ਮਿਲਿਆ ਜਿਸ ਦੇ ਅਧਾਰ ਤੇ ਇਸਦੀ ਸਿਫਾਰਸ਼ ਕੀਤੀ ਜਾ ਸਕੇ[31] ਅਤੇ ਮੰਨਿਆ ਜਾਂਦਾ ਹੈ ਕਿ ਉਹਨਾਂ ਦਾ ਸਾਹ ਨਲੀ ਦੇ ਏਡੀਮਾ ਜਾਂ ਖਿਚਾਅ ਤੇ ਅਸਰ ਹੁੰਦਾ ਹੈ।[10] ਕੋਰਟੀਕੋਸਟ੍ਰੋਇਡ ਨਾਲ ਐਨਾਫਾਈਲੈਕਸਿਸ ਦੀ ਮੌਜੂਦਾ ਘਟਨਾ ਵਿੱਚ ਕੋਈ ਫਰਨ ਨਾ ਪੈਣ ਦੀ ਸੰਭਾਵਨਾ ਹੁੰਦੀ ਹੈ, ਪਰ ਇਸ ਨੂੰ ਬਾਇਫੇਸਿਕ ਐਨਾਫਾਈਲੈਕਸਿਸ ਹੋਣ ਦੇ ਜੋਖ਼ਮ ਨੂੰ ਘਟਾਉਣ ਦੀ ਉਮੀਦ ਨਾਲ ਵਰਤਿਆ ਜਾ ਸਕਦਾ ਹੈ। ਇਹਨਾਂ ਸਥਿਤੀਆਂ ਵਿੱਚ ਉਹਨਾਂ ਦੀ ਪ੍ਰੋਫਾਈਲੈਕਟਿਕ ਪ੍ਰਭਾਵਕਾਰਿਤਾ ਨਿਸ਼ਚਿਤ ਨਹੀਂ ਹੈ।[23] ਜਿਹੜਾ ਸਾਹ ਨਲੀ ਦੇ ਪੱਠਿਆਂ ਦਾ ਖਿਚਾਅ ਇਪਾਈਨੇਫ੍ਰਾਈਨ ਨਾਲ ਠੀਕ ਨਹੀਂ ਹੁੰਦਾ ਹੈ ਉਸਦੇ ਲਈ ਸ਼ਾਇਦ ਸਾਹ ਰਾਹੀਂ ਲਿਆ ਜਾਣ ਵਾਲਾ (ਨੇਬੁਲਾਈਜ਼ਡ) ਸਾਲਬੁਟਾਮੋਲ ਪ੍ਰਭਾਵੀ ਹੋ ਸਕਦਾ ਹੈ।[10] ਮਿਥਾਈਲ ਬਲਿਊ ਦਾ ਪ੍ਰਯੋਗ ਅਜਿਹੇ ਵਿਅਕਤੀਆਂ ਦੇ ਲਈ ਕੀਤਾ ਜਾਂਦਾ ਹੈ ਜੋ ਦੂਜੇ ਉਪਾਵਾਂ ਤੇ ਪ੍ਰਤਿਕਿਰਿਆ ਨਹੀਂ ਕਰਦੇ ਹਨ ਕਿਉੰਕਿ ਮੰਨਿਆ ਜਾਂਦਾ ਹੈ ਕਿ ਇਹ ਕੋਮਲ ਨਸਾਂ ਨੂੰ ਸ਼ਾਂਤ ਕਰ ਦਿੰਦਾ ਹੈ।[10] ਤਿਆਰੀਐਨਾਫਾਈਲੈਕਸਿਸ ਦੀ ਸੰਭਾਵਨਾ ਵਾਲੇ ਲੋਕਾਂ ਨੂੰ "ਐਲਰਜੀ ਕਾਰਵਾਈ ਯੋਜਨਾ"ਰੱਖਣ ਦੀ ਸਲਾਹ ਦਿੱਤੀ ਜਾਂਦੀ ਹੈ, ਅਤੇ ਮਾਪਿਆਂ ਨੂੰ ਸਲਾਹ ਦਿੱਤੀ ਜਾਂਦੀ ਹੈ ਕਿ ਉਹ ਆਪਣੇ ਬੱਚਿਆਂ ਦੇ ਸਕੂਲਾਂ ਨੂੰ ਐਲਰਜੀਆਂ ਬਾਰੇ ਅਤੇ ਇਸ ਬਾਰੇ ਸੂਚਿਤ ਕਰਨ ਕਿ ਐਨਾਫਾਈਲੈਕਸਿਸ ਦਾ ਸੰਕਟ ਆਉਣ ਤੇ ਕੀ ਕਰਨਾ ਹੈ।[32] ਇਸ ਕਾਰਵਾਈ ਯੋਜਨਾ ਵਿੱਚ ਆਮ ਤੌਰ ਤੇ ਇਪਾਈਨੇਫ੍ਰਾਈਨ ਆਟੋ-ਇਨਜੈਕਟਰਾਂ ਦੀ ਵਰਤੋਂ, ਡਾਕਟਰੀ ਤੌਰ ਤੇ ਸੁਚੇਤ ਕਰਨ ਵਾਲੇ ਬ੍ਰੇਸਲੇਟ ਪਹਿਨਣ ਦੀ ਸਿਫਾਰਸ਼, ਅਤੇ ਅਜਿਹੀਆਂ ਸਥਿਤੀਆਂ ਪੈਦਾ ਕਰਨ ਵਾਲੇ ਪਦਾਰਥਾਂ ਤੋਂ ਬਚਣ ਦੀ ਸਲਾਹ ਸ਼ਾਮਲ ਹੁੰਦੀ ਹੈ।[32] ਭਵਿੱਖ ਵਿੱਚ ਐਨਾਫਾਈਲੈਕਸਿਸ ਦੀਆਂ ਘਟਨਾਵਾਂ ਨੂੰ ਰੋਕਣ ਲਈ ਇਸਦੇ ਕੁਝ ਕਾਰਕਾਂ ਲਈ ਪ੍ਰਤਿਰੱਖਿਆ ਇਲਾਜ ਉਪਲਬਧ ਹੋ ਸਕਦਾ ਹੈ। ਚਮੜੀ ਦੇ ਹੇਠਾਂ ਸੰਵੇਦਨਹੀਨਤਾ ਦੇ ਕਈ ਸਾਲਾਂ ਦਾ ਕੋਰਸ ਨੂੰ ਕੀੜਿਆਂ ਦੇ ਡੰਕ ਦੇ ਵਿਰੁੱਧ ਪ੍ਰਭਾਵੀ ਪਾਇਆ ਗਿਆ ਹੈ, ਅਤੇ ਮੂੰਹ ਰਾਹੀਂ ਸੰਵੇਦਨਹੀਨਤਾ ਕਈ ਭੋਜਨਾਂ ਲਈ ਪ੍ਰਭਾਵੀ ਹੈ।[3] =ਰੋਗ ਦੇ ਠੀਕ ਹੋਣ ਦੀ ਸੰਭਾਵਨਾਉਹਨਾਂ ਲੋਕਾਂ ਵਿੱਚ ਜਿਨ੍ਹਾਂ ਵਿੱਚ ਰੋਕ ਦਾ ਕਾਰਨ ਪਤਾ ਹੈ ਅਤੇ ਜਲਦ ਇਲਾਜ ਉਪਲਬਧ ਹੈ, ਰੋਗ ਦੇ ਠੀਕ ਹੋਣ ਦੀ ਸੰਭਾਵਨਾ ਚੰਗੀ ਹੈ।[33] ਭਾਵੇਂ ਕਾਰਨ ਦਾ ਪਤਾ ਨਾ ਹੋਵੇ, ਜੇ ਰੋਕਥਾਮ ਕਰਨ ਵਾਲੀ ਢੁਕਵੀਂ ਦਵਾਈ ਉਪਲਬਧ ਹੈ, ਤਾਂ ਆਮ ਤੌਰ ਤੇ ਰੋਗ ਦੇ ਠੀਕ ਹੋਣ ਦੀ ਸੰਭਾਵਨਾ ਚੰਗੀ ਹੁੰਦੀ ਹੈ।[4] ਜੇ ਮੌਤ ਹੋ ਜਾਂਦੀ ਹੈ, ਤਾਂ ਇਹ ਅਕਸਰ ਜਾਂ ਤਾਂ ਸਾਹ ਸਬੰਧੀ (ਆਮ ਤੌਰ ਤੇਐਸਫਾਈਕਸੀਆ) ਜਾਂ ਦਿਲ ਅਤੇ ਨਾੜੀ ਸਬੰਧੀ ਕਾਰਨਾਂ (ਸਦਮਾ) ਕਰਕੇ ਹੁੰਦੀ ਹੈ,[10][22] ਜਿਨ੍ਹਾਂ ਵਿੱਚ 0.7–20% ਮਾਮਲਿਆਂ ਵਿੱਚ ਮੌਤ ਹੋ ਜਾਂਦੀ ਹੈ।[4][9] ਅਜਿਹੇ ਮਾਮਲੇ ਹੋਏ ਹਨ ਜਿਨ੍ਹਾਂ ਵਿੱਚ ਮਿੰਟਾਂ ਦੇ ਅੰਦਰ ਮੌਤ ਹੋ ਗਈ।[5] ਕਸਰਤ ਨਾਲ ਸ਼ੁਰੂ ਹੋਣ ਵਾਲੇ ਐਨਾਫਾਈਲੈਕਸਿਸ ਵਾਲੇਲੋਕਾਂ ਵਿੱਚ ਨਤੀਜੇ ਆਮ ਤੌਰ ਤੇ ਚੰਗੇ ਹਨ, ਜਿਸ ਵਿੱਚ ਲੋਕਾਂ ਦੀ ਉਮਰ ਵਧਨ ਦੇ ਨਾਲ-ਨਾਲ ਥੋੜ੍ਹੀਆਂ ਅਤੇ ਘੱਟ ਗੰਭੀਰ ਘਟਨਾਵਾਂ ਹੁੰਦੀਆਂ ਹਨ।[15] ਵਿਆਪਕਤਾਐਨਾਫਾਈਲੈਕਸਿਸ ਦੀ ਘਟਨਾ ਪ੍ਰਤੀ ਸਾਲ ਪ੍ਰਤੀ 100,000 ਵਿਅਕਤੀ 4–5 ਹੈ,[10] ਜਿਸ ਵਿੱਚ ਜ਼ਿੰਦਗੀ ਭਰ ਦਾ ਜੋਖ਼ਮ 0.5–2% ਹੈ।[5] ਜਾਪਦਾ ਹੈ ਕਿ ਦਰਾਂ ਵੱਧ ਰਹੀਆਂ ਹਨ: 1980 ਦੇ ਦਹਾਕੇ ਵਿੱਚ ਘਟਨਾ ਦੀ ਦਰ ਪ੍ਰਤੀ ਸਾਲ ਪ੍ਰਤੀ 100,000 ਵਿੱਚ 20 ਸੀ, ਜਦ ਕਿ 1990 ਦੇ ਦਹਾਕੇ ਵਿੱਚ ਇਹ ਪ੍ਰਤੀ ਸਾਲ ਪ੍ਰਤੀ 100,000 ਵਿੱਚ 50 ਸੀ।[3] ਇਹ ਵਾਧਾ ਮੁੱਖ ਤੌਰ ਤੇ ਭੋਜਨ ਨਾਲ ਸ਼ੁਰੂ ਹੋਣ ਵਾਲੇ ਐਨਾਫਾਈਲੈਕਸਿਸ ਦੇ ਕਾਰਨ ਹੁੰਦਾ ਹੈ।[34] ਨੌਜਵਾਨਾਂ ਅਤੇ ਔਰਤਾਂ ਵਿੱਚ ਜੋਖ਼ਮ ਸਭ ਤੋਂ ਵੱਧ ਹੈ।[3][10] ਇਸ ਵੇਲੇ, ਐਨਾਫਾਈਲੈਕਸਿਸ ਦੇ ਕਾਰਨ ਅਮਰੀਕਾ ਵਿੱਚ ਹਰ ਸਾਲ 500–1,000 ਮੌਤਾਂ (ਹਰ 10 ਲੱਖ ਵਿੱਚ 2.4), ਯੂਨਾਈਟਿਡ ਕਿੰਗਡਮ ਵਿੱਚ ਪ੍ਰਤੀ ਸਾਲ 20 ਮੌਤਾਂ (0.33 ਪ੍ਰਤੀ 10 ਲੱਖ), ਅਤੇ ਆਸਟ੍ਰੇਲੀਆਂ ਵਿੱਚ ਪ੍ਰਤੀ ਸਾਲ 15 ਮੌਤਾਂ (0.64 ਪ੍ਰਤੀ 10 ਲੱਖ) ਹੁੰਦੀਆਂ ਹਨ।[10] 1970 ਤੇ 2000 ਦੇ ਵਿਚਕਾਰ ਮੌਤ ਦੀਆਂ ਦਰਾਂ ਘਟੀਆਂ ਹਨ।[35] ਆਸਟ੍ਰੇਲੀਆ ਵਿੱਚ, ਭੋਜਨ ਕਾਰਨ ਹੋਣ ਵਾਲਾ ਐਨਾਫਾਈਲੈਕਸਿਸ ਮੁੱਖ ਤੌਰ ਤੇ ਔਰਤਾਂ ਵਿੱਚ ਹੁੰਦਾ ਹੈ ਜਦ ਕਿ ਕੀੜਿਆਂ ਦੇ ਕੱਟਣ ਕਾਰਨ ਮੌਤਾਂ ਮੁੱਖ ਤੌਰ ਤੇ ਮਰਦਾਂ ਵਿੱਚ ਹੁੰਦੀ ਹੈ।[10] ਐਨਾਫਾਈਲੈਕਸਿਸ ਤੋਂ ਮੌਤਾਂ ਜ਼ਿਆਦਾਤਰ ਦਵਾਈਆਂ ਦੇ ਕਾਰਨ ਸ਼ੁਰੂ ਹੁੰਦੀਆਂ ਹਨ।[10] ਇਤਿਹਾਸਸ਼ਬਦ "ਅਫਾਈਲੈਕਸਿਸ" ਚਾਰਲਸ ਰਿਚੇਟ ਦੁਆਰਾ 1902 ਵਿੱਚ ਸੁਝਾਇਆ ਗਿਆ ਸੀ ਅਤੇ ਬਾਅਦ ਵਿੱਚ ਬੋਲਣ ਵਿੱਚ ਆਸਾਨੀ ਦੇ ਲਈ ਇਸ ਨੂੰ ਬਦਲ ਕੇ "ਐਨਾਫਾਈਲੈਕਸਿਸ" ਕਰ ਦਿੱਤਾ ਗਿਆ ਸੀ।[11] ਬਾਅਦ ਵੱਚ 1913 ਵਿੱਚ ਉਹਨਾਂ ਨੂੰ ਐਨਾਫਾਈਲੈਕਸਿਸ ਤੇ ਉਹਨਾਂ ਦੇ ਕੰਮ ਵਾਸਤੇ ਮੈਡੀਸਿਨ ਅਤੇ ਫਿਜਿਓਲੋਜੀ ਵਿੱਚ ਨੋਬਲ ਪੁਰਸਕਾਰ ਦਿੱਤਾ ਗਿਆ ਸੀ।[4] ਹਾਲਾਂਕਿ ਇਸ ਪ੍ਰਤਿਕਿਰਿਆ ਨੂੰ ਪ੍ਰਾਚੀਨ ਸਮੇਂ ਤੋਂ ਦੇਖਿਆ ਗਿਆ ਹੈ।[24] ਇਹ ਸ਼ਬਦ ਯੂਨਾਨੀ ਸ਼ਬਦਾਂ ἀνά ਐਨਾ, ਵਿਰੁੱਧ, ਅਤੇ φύλαξις ਫਾਈਲੈਕਸਿਜ਼,ਸੁਰੱਖਿਆ ਤੋਂ ਉਪਜਿਆ ਹੈ।[36] ਖੋਜਐਨਾਫਾਈਲੈਕਸਿਸ ਦਾ ਇਲਾਜ ਕਰਨ ਲਈ ਜੀਭ ਦੇ ਹੇਠਾਂ ਰੱਖੇ ਜਾ ਸਕਣ ਵਾਲੇ (ਸਬਲਿੰਗੁਅਲ) ਇਪਾਈਨੇਫ੍ਰਾਈਨ ਵਿਕਸਿਤ ਕਰਨ ਦੀਆਂ ਕੋਸ਼ਿਸ਼ਾਂ ਚੱਲ ਰਹੀਆਂ ਹਨ।[10] IgE-ਰੋਧੀ ਐਂਡੀਬੋਡੀ ਓਮਾਲਿਜ਼ੁਮੈਬ ਦਾ ਚਮੜੀ ਦੇ ਹੇਠਾਂ ਲਗਾਇਆ ਜਾਣ ਵਾਲੇ ਟੀਕੇ ਤੇ ਦੁਬਾਰਾ ਹੋਣ ਤੋਂ ਰੋਕਣ ਵਾਲੇ ਤਰੀਕੇ ਵੱਜੋਂ ਅਧਿਐਨ ਕੀਤਾ ਜਾ ਰਿਹਾ ਹੈ, ਪਰ ਅਜੇ ਇਸ ਦੀ ਸਿਫਾਰਸ਼ ਨਹੀਂ ਕੀਤੀ ਜਾਂਦੀ ਹੈ।[5][37] ਹਵਾਲੇ
|
||||||||||||||||||
Portal di Ensiklopedia Dunia














